Internationaal: State of the World’s Midwifery 2021
Tekst: Manon Louwers, 2021-02
Beeld: Jan Willem Houweling

In mei werden de resultaten bekend van het State of the World's Midwifery 2021 (SoWMy); een rapport over de wereldwijde cijfers rond geboortezorg, waarin de nadruk ligt op verloskundigen. Voor het eerst werd ook Nederland betrokken en zelfs genoemd als best practice. Wereldwijd is een van de belangrijkste conclusies: er wordt niet genoeg in verloskundigen geïnvesteerd.
UNFPA, WHO en ICM deden bijna twee jaar over het samenstellen van het rapport. Een behoorlijke klus, doordat de gegevens van maar liefst 194 landen werden meegenomen. Franka Cadée was als ICM-president nauw betrokken en vertelt dat er in de basis werd gekeken naar gender-, registratie-, onderwijs- en kwaliteitsaspecten en naar het aantal verloskundigen. Ze legt uit wat de opmerkelijkste uitkomsten zijn.
900.000 verloskundigen te weinig
Naar schatting zijn er wereldwijd 2 miljoen verloskundigen. Dat zijn er 900.000 te weinig, volgens het rapport. Onderzoek1 wijst uit dat als in 2035 iedere zwangere vrouw verloskundige zorg tot haar beschikking zou hebben, dat 67 procent van de maternale sterfte, 64 procent van de neonatale sterfte en 65 procent van de stilgeboortes voorkomen kan worden. Jaarlijks zou dat zo’n 4,3 miljoen levens redden. Franka: ‘We zien in veel landen dat de taken van verloskundigen versnipperd bij andere zorgverleners terechtkomen, zoals bij artsen en verpleegkundigen. Soms zijn er wel verloskundigen die de baring begeleiden, maar rondt een arts deze af. Dit brengt de kwaliteit van zorg in gevaar en het zorgt ervoor dat er geen of een beperkte vertrouwensband met de vrouw wordt opgebouwd. Bovendien resulteert het laten begeleiden van de zwangerschap en baring door artsen in plaats van verloskundigen, tot onnodige medicalisering.’
In dat kader wordt Nederland als best practice aangehaald. Franka: ‘Er wordt met jaloezie naar ons gekeken. Dat Nederlandse vrouwen kunnen kiezen waar ze willen bevallen is uniek in de wereld. Doordat dertien procent thuis bevalt – waarvan velen van ons natuurlijk hopen dat dat percentage gaat toenemen – en vrouwen zowel thuis als in het ziekenhuis toegang hebben tot een verloskundige – medicaliseren we in Nederland minder, is het aantal keizersneden relatief laag en zijn tegelijkertijd onze geboorte uitkomsten hoog. Ook over Centering Pregnancy wordt vol lof gesproken. We zijn een voorbeeld voor de rest van de wereld en moeten zorgen dat dat zo blijft.’
Gender speelt een te grote rol
93 procent van de verloskundigen is vrouw. ‘Dat is een van de redenen dat we veel ongelijkheid zien in ons beroep’, zegt Franka. Verloskundigen krijgen te weinig betaald en worden slecht behandeld, denk aan intimidatie en pestgedrag. ‘Weinig verloskundigen zijn autonoom; de meeste zijn afhankelijk van andere zorgprofessionals. Ze worden niet als volwaardige zorgverlener gezien en werken meestal onder een gynaecoloog of arts. Bovendien zijn carrièrekansen minimaal.’ -Diezelfde genderongelijkheid speelt zich af aan de patiëntkant. ‘Dat is een van de redenen dat zo weinig middelen worden geïnvesteerd in de zorg die vrouwen en meisjes in het algemeen, maar dus ook als ze zwanger zijn, nodig hebben. Zelfs in Nederland zie je dat. In Nederland hebben we een caseload van 105 vrouwen per verloskundige per jaar, waardoor barende vrouwen niet continu een verloskundige aan hun zijde kunnen hebben. Het belang van continue begeleiding van
een barende vrouw wordt gewoonweg niet erkend. Als we meer geld investeren, kan de caseload omlaag en kunnen we – net zoals dat in Engeland gebeurt – gedurende de hele baring de vrouw bijstaan. Ik denk dat dat op den duur ook voor lagere zorgkosten zorgt, doordat vrouwen tijdens de bevalling minder angstig zijn.’
'HET BELANG VAN CONTINUE BEGELEIDING VAN EEN BARENDE VROUW WORDT OOK IN NEDERLAND NIET ERKEND'
Veranderingen moeten sneller
In 2014 werd het laatste SoWMy-rapport gepubliceerd en ook daarin kwam het tekort aan verloskundigen naar voren. In de tussentijd is er wel iets verbeterd, maar niet genoeg. ‘Cambodja werd naast Nederland als best practice genoemd, omdat het sinds 2014 enorm heeft geïnvesteerd in verloskundigen. Onder meer de neonatale sterfte is sterk -afgenomen. Maar verder zien we dat de verbeteringen traag vorderen en dat als het zo doorgaat, we in 2030 slechts een klein beetje zijn opgeschoten. Dit rapport is een aanleiding om ministeries van volksgezondheid uit alle deelnemende landen bij elkaar te brengen, of in ieder geval uit te nodigen, en hen op te roepen om meer te investeren in verloskundigen. Wereldwijd zie je dat ziekenhuizen en het biomedische systeem dominant zijn, ook in Nederland. Dat heeft een financiële reden; voor het opbouwen van een vertrouwensband en voor ‘watchful attendance’, zoals Ank de Jonge het noemt om de tijd te nemen tijdens een baring, wordt niet betaald. Voor een inleiding of sectio wel. Dat is een perverse prikkel waar we vanaf moeten. Wij pleiten wereldwijd voor autonome verloskundigen, die opgeleid zijn volgens internationale standaarden, geregistreerd zijn, mogen blijven leren, ondersteund worden in het team en eerlijk beloond worden. Als ICM pleiten wij ervoor dat iedere vrouw daarom recht heeft op zorg van verloskundigen. Natuurlijk is er soms óók medisch nood-zakelijke zorg nodig van een gynaecoloog, maar als toevoeging en niet in plaats van de verloskundige. Dit is een investering in onze toekomst en zal zeker renderen. Het brengt ons kwalitatief goede zorg, gezondere en meer tevreden vrouwen en een betere start voor kinderen. Wie kan daarop tegen zijn?
UNFPA (United Nations Population Fund) is het bureau voor seksuele gezondheid in de VN.
WHO (World Health Organization) houdt zich bezig met de gezondheid en het welzijn in de wereld.
ICM (The International Confederation of Midwives) is de belangenorganisatie van verloskundigen wereldwijd.
Bron
1. Andrea Nove, PhD, Ingrid K Friberg, PhD, Luc de Bernis, MD, Fran McConville, MA, Allisyn C Moran, PhD, Maria Najjemba, MSc et al. Potential impact of midwives in preventing and reducing maternal and neonatal mortality and stillbirths: a Lives Saved Tool modelling study. Lancet Glob Health 2021; 9: e24–32.
Pensioenen gekort: vragen aan SPV en DPV
Tekst: Manon Louwers, 2021-1

Het Pensioenfonds Verloskundigen verlaagt met ingang van 31 december 2021 de pensioenen ieder jaar met twee procent. Reden hiervoor is de dekkingsgraad die te laag is; op 31 december 2020 bleef deze steken op tachtig procent. Wat is de oorzaak hiervan? Is de pensioenverlaging de oplossing? En moeten verloskundigen zich voorbereiden op het zelf opbouwen van pensioen, zonder pensioenfonds? Marlies Bartels, voorzitter van Pensioenfonds Verloskundigen (SPV), en Esther van Weerdenburg, voorzitter van Deelnemersvereniging Pensioenfonds Verloskundigen (DPV) geven antwoord.
Korten op pensioenen, kan dat zomaar?
Marlies: ‘Dat moet wettelijk gezien zelfs, zodra de dekkingsgraad onder de ondergrens van negentig procent komt. Eigenlijk moet de dekkingsgraad zelfs boven de 104 procent zijn.’
Hoe komt onze dekkingsgraad zo laag?
Esther: ‘Voor het berekenen van de dekkingsgraad moeten pensioenfondsen rekenen met een vastgestelde rente en mogen zij niet rekenen met – bijvoorbeeld – een gemiddeld beleggingsrendement. Deze rekenrente is momenteel ontzettend laag. Dit raakt ons pensioenfonds extra hard, omdat ons deelnemersbestand heel jong is en we daardoor veel verplichtingen hebben op de lange termijn. Hoe langer je termijn, hoe meer invloed de rekenrente heeft op de dekkingsgraad. Een tweede reden is de onvoorwaardelijke indexatie. Indexatie betekent dat de pensioenaanspraken en uitkeringen elk jaar hoger worden. Bij ons fonds is dat onvoorwaardelijk twee procent, dus elk jaar groeit je pensioen met twee procent. Deze regel is in 2007 geïntroduceerd toen de rekenrente hoog was en hier dus ruimte voor was. De achterliggende gedachte was een mooie compensatie voor de inflatie. Helaas kan deze regel niet zomaar geschrapt worden, nu de rekenrente laag is. De onvoorwaardelijke indexatie moeten we meenemen bij de berekening van de dekkingsgraad. Daardoor moeten we nu, naast indexeren, ook korten. De rekensom betekent dus dat er de komende jaren zowel twee procent geïndexeerd, als twee procent gekort wordt en de pensioenen dus per saldo gelijk blijven. Net als bij veel andere pensioenfondsen.’
'DE KOOPKRACHT GAAT IETS ACHTERUIT; GELUKKIG IS DE INFLATIE MOMENTEEL OOK LAAG'
Die twee procent is dus geen toeval?
Marlies: ‘Dat klopt. In euro’s blijft het pensioen gelijk, omdat we de twee procent indexatie tenietdoen door twee procent te korten. Behalve voor gepensioneerden die voor conversie kozen, waarbij het pensioen verhoogd werd in ruil voor een lagere indexatie. Hun pensioen wordt dus wél lager, omdat zij de twee procent indexatie vooruit kregen toen zij kozen voor deze conversie.’
Wat betekent de korting voor de koopkracht?
Esther: ‘De korting betekent dat gepensioneerden de komende jaren in koopkracht iets achteruit zullen gaan. De korting valt weg tegen de indexatie, dus in euro's krijg je evenveel in je portemonnee. Maar doordat alles een beetje duurder wordt (inflatie), kun je toch iets minder kopen voor je geld. Gelukkig is de inflatie momenteel ook laag.’
Wat betekent het dat de inkoop met 25 procent wordt verlaagd?
Marlies: ‘Elk jaar wordt een deel pensioen ingekocht; de inkoop. Door de extreem lage rente wordt het pensioen te duur ingekort, daarom wordt de inkoop verlaagd. 25 procent verlaging van de inkoop betekent dat je pensioen straks lager zal zijn dan wanneer deze verlaging er niet zou zijn geweest. Wat dat in euro’s betekent voor de individuele deelnemer, is van veel factoren afhankelijk. Bijvoorbeeld van de huidige leeftijd en de hoogte van de premie. Ik kan dus geen voorbeelden of bedragen noemen.’
Hoe lang hebben we met deze korting te maken?
Esther: ‘Het nieuwe pensioenstelsel staat voor de deur. Daar willen wij als een van de eerste pensioenfondsen mee aan de slag; ons streven is 2023. Het grote verschil tussen het huidige en het nieuwe pensioenstelsel is dat we nu alleen rekening mogen houden met de rente; in het nieuwe stelstel mogen we ook de rendementen meerekenen, die ons fonds behaalt. Dat betekent dat als het pensioenfonds hoge rendementen haalt, er eerder geïndexeerd mag worden. Bij slechte rendementen wordt er eerder gekort.’ Marlies: ‘We hebben met de korting van twee procent te maken totdat we het Pensioen akkoord hebben geïmplementeerd. Waarschijnlijk dus één jaar, mogelijk twee jaar. Daarna wordt per deelnemer berekend wat de rechten zijn, maar dan wordt dus ook uitgegaan van het rendement en niet alleen van de rente.’
En toch… Is het pensioenfonds houdbaar op deze manier?
Marlies: ‘Ja, zeker. We hebben in 2020 een uitvoerige studie gedaan naar waar wij als verloskundigen het beste pensioen kunnen opbouwen. Daarbij hebben we ook gekeken naar PFZW, aangezien onze klinische collega’s daar pensioen opbouwen. Uit die studie bleek dat we voorlopig het beste zitten bij SPV, vooral met het vooruitzicht op het nieuwe pensioenstelstel. Zoals gezegd, zit ons probleem nu in de jonge deelnemers; we hebben veel verplichtingen op de lange termijn. Met het nieuwe pensioenstelsel wordt het pensioen individueler en spaar je voor jezelf. Zijn de rendementen hoog, dan bouw je meer pensioen op. Zijn de rendementen laag, dan bouw je minder pensioen op. Eigenlijk is dat een logischere en eerlijkere manier om pensioen op te bouwen.’ Esther: ‘Een belangrijke voorwaarde voor het voortbestaan is ook dat zestig procent van de deelnemers van het pensioenfonds lid is van de DPV. Anders zegt de wet dat er onvoldoende draagvlak is voor een collectief pensioenfonds en zullen verloskundigen hun pensioen individueel moeten opbouwen. Daar zitten behoorlijke risico’s aan vast. Als de verzekerings maatschappij failliet gaat, kun je zelfs je hele opgebouwde vermogen kwijt zijn. Een collectief fonds kan niet failliet gaan. Bovendien heb je door je lidmaatschap bij DPV stemrecht bij belangrijke beslissingen en word je actief op de hoogte gehouden van de ontwikkelingen. Lidmaatschap van DPV is gratis.’
Zij aan zij: 'mijn collega uit de tweede lijn'
Tekst: Manon Louwers, 2021-1
Beeld: Michiel Ter Wolbeek
Het vertrouwen en respect waarmee de eerste en tweede lijn samenwerken, voelen cliënten aan en kan voor geruststelling zorgen. Heidi en Esther zijn daarvan levende voorbeelden. Heidi runt Verloskundigenpraktijk Aine in Winsum en Esther werkt in het nabijgelegen Martini Ziekenhuis in Groningen. Ze werken graag samen en zoeken elkaar op om te sparren.
'IK BEL HAAR OM TE SPARREN OVER WETENSCHAP'

Heidi over Esther
‘Esther zie ik als een hele fijne collega en als verlengstuk van onze praktijk. Als mijn cliënt naar het ziekenhuis moet probeer ik altijd mee te gaan, voor een juiste overdracht en als support van de barende vrouw. Onlangs was dat werktechnisch niet mogelijk en deed Esther de bevalling alleen. Enkele dagen daarna belde ze de cliënt om te vragen hoe het met haar ging. Dat getuigt van betrokkenheid en is voor de cliënt – en voor mij – heel prettig. Het bevestigt mijn gevoel dat Esthers hart ligt bij ‘mijn’ cliënten, net als het mijne. Waar Esther in excelleert? Het gemak waarmee ze wetenschappelijke literatuur zich eigen maakt. Ik bel haar niet voor niets regelmatig om te sparren.’
'HAAR OPEN ÉN FYSIOLOGISCHE VISIE IS WAARDEVOL'

Esther over Heidi
‘Een klinische bevalling hoeft in mijn optiek niet te betekenen dat het bevalplan overboord moet. Als het kan, neem ik de tijd om kennis te maken met mijn cliënt en de wensen die zij oorspronkelijk had te bespreken. En om te kijken wat daarvan nog overeind kan blijven. Een nauwe samenwerking met de eerste lijn vind ik daarom belangrijk. In Heidi vind ik een waardevolle collega. Een collega ja, want zo zie ik haar. Ik waardeer haar enorm, omdat ze fysiologie hoog in het vaandel heeft, maar tegelijkertijd op een open manier naar andere mogelijkheden kijkt. Alles is bespreekbaar en ze zoekt actief de dialoog met mij – de klinisch verloskundige – en de gynaecoloog. Zodat we samen tot passende zorg kunnen komen.’
Afscheid Marianne Prins: 'profeet' van de fysiologie
Tekst: Manon Louwers, 2021-1

45 jaar heeft Marianne Prins met veel plezier en bevlogenheid in de geboortezorg gewerkt. In december nam ze afscheid van haar functie bij de Academie Verloskunde Amsterdam en Groningen. Ze blikt terug op haar carrière.
Marianne begon haar opleiding in 1975 in de Camperstraat in Amsterdam. Ze werd opgeleid volgens de visie van prof. Dr. G.J. Kloosterman, vanuit het idee dat zwangerschap en bevallen fysiologische processen zijn die minimale medische interventies behoeven. Het vormde de basis voor Mariannes werkzame leven. Marianne: ‘In mijn werk als verloskundige handelde ik ernaar en toen ik in 1985 als docent ging werken, gaf ik die visie mee aan de studenten.’ Ook in de diverse rollen die ze bij de KNOV bekleedde, bewaakte zij de fysiologische invalshoek. In het boek ‘Praktische Verloskunde’, dat Marianne samen met Jos van Roosmalen, Sicco Scherjon, Yvonne Smit en Jeroen van Dillen schreef, deed ze hetzelfde. ‘Zeker in de laatste druk van het boek is de fysiologie goed onderbouwd en gerefereerd. Er is steeds meer evidence voor zinvolle zorg in de verloskunde en welke zorg mogelijk tot onnodige medicalisering leidt. Praktische verloskunde is het enige Nederlandstalige studieboek voor verlos-kundigen en artsen in opleiding dat goed aansluit op de praktijkvoering in Nederland. Studenten zijn er heel blij mee.’
Professioneler vak
In de jaren ’70 zag het vak van verloskundige er heel anders uit. ‘Huisartsen deden toen nog bevallingen, ongeveer 36 procent van alle vrouwen beviel thuis, medicamenteuze pijnstilling werd weinig aangeboden, echoscopische screening en diagnostiek werd bijna niet verricht en wetenschappelijk onderzoek in een laagrisicopopulatie kwam niet voor. Nu komt meer dan 85 procent van de zwangere vrouwen voor het eerste consult bij de verloskundige en zijn er geen verloskundig actieve huisartsen meer. De verloskundige heeft nu een hele belangrijke rol in de publieke gezondheidszorg, in de preventie van ziekten en in de voorbereiding van een gezonde start van de zwangerschap. De samenwerking met andere disciplines in de geboortezorg in multidisciplinaire teamoverleggen is gelijkwaardiger geworden. Dat komt onder meer doordat de studenten van nu hun beleid met evidence leren onderbouwen en kritisch leren kijken naar de vertaling van de resultaten van wetenschappelijk onderzoek naar de alledaagse praktijkvoering.’
'ER IS ZOVEEL WETENSCHAPPELIJK AANGETOOND BEWIJS DAT WE NOG NIET INGEVOERD HEBBEN'
Betere opleidingen
De opleidingen zijn geprofessionaliseerd. Toen Marianne afstudeerde, duurde de opleiding drie jaar. ‘In 1993 is dat vier jaar geworden. Een belangrijke uitbreiding was het onderwijs in methoden en technieken van wetenschappelijk onderzoek. Ook in 1993 werd al gesproken over academisering van de opleiding. Het is onvoorstelbaar dat onze opleiding anno 2021 nog niet is geacademiseerd. Dat heeft het werken in ons vak nodig. Gelukkig werken de drie opleidingen nu samen aan een master Verloskunde, die hopelijk september 2022 start’.
Bewijs beter implementeren
Voor de toekomst hoopt Marianne dat de eerste- en tweedelijnsverloskundigen uiteindelijk één beroepsgroep zullen zijn, die elkaar kunnen aanvullen. En dat eerstelijnsverloskundigen de bevallingen in het midrisk gebied zélf afmaken. ‘In goede samenwerking met specialisten, maar wel onder eigen autonomie, en met borging van continuïteit van zorg-verlener.’ Daarnaast ziet Marianne een grote uitdaging in het implementeren van de resultaten van wetenschappelijk onderzoek. ‘Er is zoveel wetenschappelijk aangetoond bewijs dat we nog niet ingevoerd hebben in de zorg. Kijk bijvoorbeeld naar het positieve effect van continuïteit van zorgverlener op de perinatale uitkomsten. Of naar de duur van de ontsluiting en uitdrijving. We werken vaak nog met harde afkapwaardes voor de tijd waarbinnen een ontsluiting moet vorderen. Terwijl onderzoek bij herhaling heeft aangetoond dat er een grote individuele spreiding is in dat verloop.’
Loeizwaar, maar prachtig beroep
Persoonlijke, respectvolle aandacht en uitzoeken wat de vrouw in haar context nodig heeft, staat nu centraal in de zorg. ‘Toen ik de opleiding volgde leerde je niets over communicatieve vaardigheden of slechtnieuwsgesprekken. Nu is daar veel meer aandacht voor en persoonlijk vind ik dat ons vak daardoor leuker is geworden. Vroeger luisterde men naar de verloskundige en volgde men haar advies op, nu besluit je samen wat het beste is voor de zwangere vrouw en haar gezin. En hoewel we een loeizwaar beroep hebben en de werkdruk soms killing kan zijn, had ik absoluut geen ander beroep willen hebben. Wél zou ik graag jonger willen zijn, in deze tijd en met de ervaring die ik nu heb. Dan was ik een caseloadpraktijk begonnen, zou ik Centering Pregnancy warm aanbevelen en had ik altijd zo’n fijne parel van een student bij me. Persoonlijke zorg leveren, waar mogelijk de fysiologie bevorderen en onderwijs aan onze
verloskundigen in opleiding, dat heb ik altijd het mooiste gevonden.’
Marianne is niet langer praktiserend verloskundige, maar blijft actief in de (internationale) verloskunde. Ze geeft nog colleges en werkt samen met Annemiek van der Kraan aan e-learning modules die aansluiten bij het boek ‘Praktische Verloskunde’.
Continuïteit: verloskundige dé schakel met kraamzorg
Tekst: Annemiek Verbeek, 2021-1
Fotografie: Semin Suvarierol Hoen

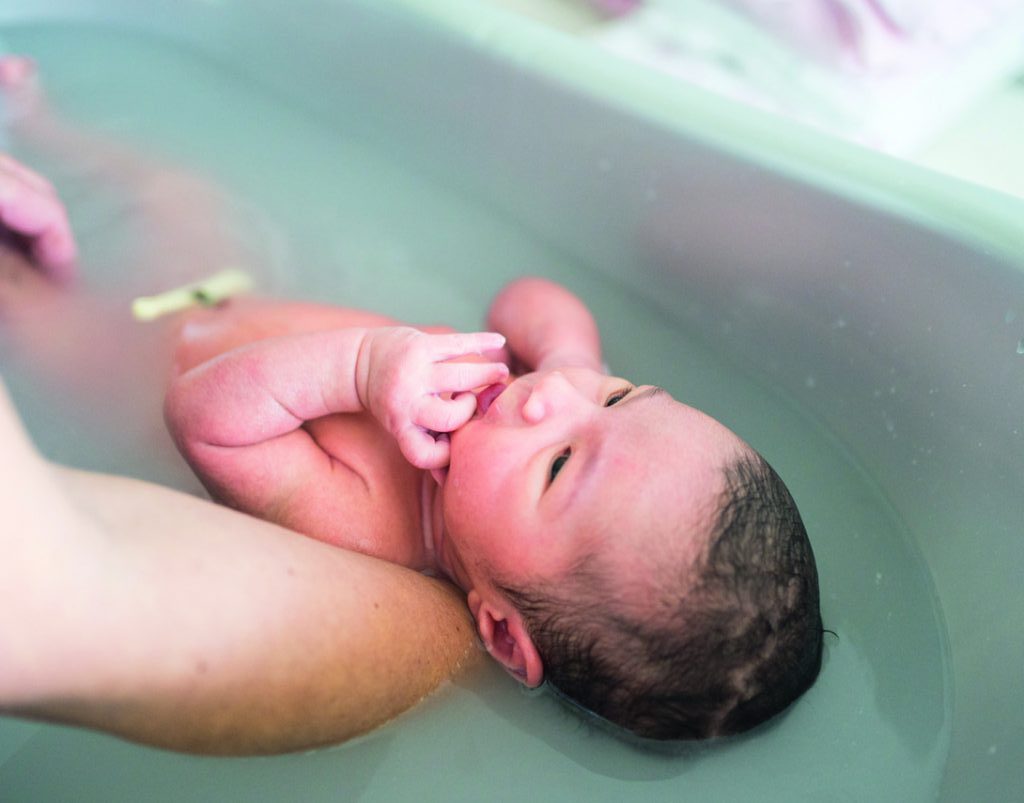
Juist kwetsbare vrouwen maken minder gebruik van kraamzorg, blijkt uit onderzoek van het Erasmus MC en Hogeschool Rotterdam. Verloskundigen zijn de onmisbare schakel om het gat tussen verwachting en realiteit van de zorg die kraamzorg levert te dichten. ‘Praat eerder en uitgebreider over de meerwaarde van kraamzorg. En investeer in een betere samenwerking met kraamzorgorganisaties.’
Bijna 98,8 procent van de jonge gezinnen in Nederland neemt kraamzorg af. Bijna iedereen, dus wat is dan het probleem? Waar het schuurt, wordt pas zichtbaar als je inzoomt op de cijfers van het eind 2020 afgeronde onderzoek ‘De beste start voor de kwetsbare kraamvrouw en haar kind’. Daaruit blijkt dat 15,3 procent van de kraamvrouwen 24 uur (het wettelijk minimum aantal uren) of zelfs minder uren kraamzorg afneemt. En dat 1,2 procent helemaal geen gebruik maakt van kraamzorg; dat zijn jaarlijks circa tweeduizend gezinnen die in de eerste week na de geboorte van hun kind geen extra ondersteuning krijgen van een kraamverzorgende*.Uit het onderzoek blijkt dat vrouwen die geen of veel minder kraamzorg afnemen, later een groter beroep doen op de zorg, bijvoorbeeld via de huisarts.
Over de meerwaarde van kraamzorg voor gezinnen is al veel gepraat en geschreven. Voor verloskundigen zijn zij de oren en ogen achter de voordeur, benadrukken onderzoekers Hiske Ernst-Smelt en Lyzette Laureij. Hiske: ‘De intaker is vaak de eerste die een huisbezoek brengt en zo signalen opvangt die in de spreekkamer onzichtbaar blijven. En in de kraamweek is het de kraamverzorgende die letterlijk en figuurlijk een vinger aan de pols houdt.’
Vroeg signaleren

Het project ‘De beste start voor de kwetsbare kraamvrouw en haar kind’, dat gefinancierd is door ZonMw, bestond uit vier deelonderzoeken: het analyseren van CBS-data over de afname van kraamzorg en zorggebruik na de bevalling, het interviewen van kwetsbare zwangeren en onlangs bevallen vrouwen met kwetsbare omstandigheden, een vragenlijstonderzoek onder alle kraamverzorgenden in Nederland en een interventieonderzoek dat zich richtte op het verbeteren van de zelfredzaamheid van kwetsbare kraamvrouwen.
Wie is ‘kwetsbaar’? Hiske: ‘Het is belangrijk om naar het hele plaatje te kijken. Verloskundigen en intakers van de kraamzorgorganisaties spelen een grote rol in het vroeg signaleren van kwetsbaarheid, juist omdat het zich zo moeilijk laat definiëren. Het gaat om complexe, meervoudige problematiek in combinatie met een lage zelfredzaamheid. Er is een breed scala van mogelijke risicofactoren. Van financiële problemen tot de wijk waar ze wonen en van het ontbreken van een betrokken partner tot psychische problematiek. In ons onderzoek hebben we kwetsbaar heid gedefinieerd als het hebben van minimaal twee van deze risicofactoren.’
Lyzette: ‘De ervaringen van de door mij geïnterviewde vrouwen met kraamzorg zijn overwegend positief. Sommige vrouwen dachten vooraf dat de kraam verzorgende hen op de vingers zou kijken, maar ze kregen juist een goede band met haar. Ze voelden zich geholpen in plaats vanbeoordeeld. Ook vrouwen die al kinderen hadden, vertelden dat ze achteraf blij waren met de praktische én emotionele steun die ze kregen.’
Het onderzoek laat een groot verschil zien tussen de verwachtingen vooraf en de beleving van de kraamzorg achteraf. Lyzette: ‘Zeker bij een eerste kind weten vrouwen niet wat ze kunnen verwachten. Gebroken nachten, mogelijke opstartproblemen met borstvoeding, de emotionele achtbaan waar je in terechtkomt, een veranderd lichaam; je kunt als aanstaande ouders geen rekening houden met iets dat je niet weet. Verloskundigen hebben een belangrijke rol bij het informeren hierover, zodat vrouwen een realistischer beeld hebben en ook zien waarmee kraamzorg hen kan ondersteunen.’
Samen optrekken
Volgens Hiske is het essentieel dat er meer onderling contact is tussen verloskundigen en kraamverzorgenden. ‘Waar verloskundigen het vaak wel van de intaker en kraamverzorgende horen als zij zich zorgen maken, bleek uit ons onderzoek dat dat andersom minder het geval is. Echt samen optrekken en gezamenlijk beleid maken, komt weinig voor.’

Eerstelijnsverloskundige in West-Brabant Loes van Bergen is het hier hartgrondig mee eens. Loes is maat bij Artemis, een middelgrote praktijk die onderdeel uitmaakt van de Integrale Geboortezorg Organisatie (IGO) Qocon. In deze IGO is ook de kraamzorg een volwaardige partner. Volgens Loes zijn kwetsbare vrouwen er niet mee geholpen als iedereen op zijn eigen eiland blijft zitten. ‘Deze doelgroep kost ons gemiddeld flink meer tijd. Dat is niet erg, maar het is zonde als zowel wij, als de kraamzorg, als maatschappelijk werk aan het rennen zijn om dezelfde dingen te regelen. Daarom werken wij naast de gespecialiseerde verpleegkundige ook met een coördinerend zorgverlener. Meestal is dit een eerstelijnsverloskundige, die ook de intake met de zwangere doet. Als die inschat dat het om een kwetsbare vrouw gaat, vraagt ze bijvoorbeeld de kraamzorg om eerder op huisbezoek te gaan. Het scheelt nogal als je al rond week 25 zicht hebt op mogelijke problemen, of pas aan het eind van het derde trimester. Bij iemand thuis zie je dingen die je in de spreekkamer mist, bijvoor beeld dat er amper meubels staan of als het echt heel vervuild is.’
‘BETERE SAMENWERKING VERLOSKUNDIGEN EN KRAAMZORG VERBETERT ZORG VOOR KWETSBARE VROUWEN’
Om werk uit handen te nemen en de zorg rondom deze vrouwen beter te coördineren, heeft de IGO een gespecialiseerde verpleegkundige aangetrokken die alle zorg rondom kwetsbare vrouwen coördineert. Loes: ‘Zij draagt geen medische verantwoordelijkheid; ze heeft contact met alle betrokken instanties, doet het uitzoekwerk en zorgt dat alle relevante informatie voor iedereen beschikbaar is in een digitaal dossier. Dat scheelt ons tijd en voorkomt dubbel werk, maar is vooral voor de betrokken vrouwen heel fijn; zij hoeven niet telkens opnieuw hun verhaal te doen. Op deze manier hebben we bijvoorbeeld laatst tijdelijke woonruimte gevonden voor een dakloze zwangere. Dat was flink wat uitzoekwerk, maar omdat de gespecialiseerde verpleegkundige het overzicht had wie wat kon doen, lukte het.’

Aansluiten op behoeften
Onderzoekers Hiske en Lyzette vinden de casus van Loes een mooi voorbeeld van hoe een betere samenwerking de zorg voor deze doelgroep kan verbeteren. Hiske: ‘De kraamverzorgenden die wij spraken, gaven aan dat ze behoefte hebben aan meer en betere samenwerking met verloskundigen. Niet alleen in aanloop naar een kraambed, maar ook achteraf, om casuïstiek met elkaar te bespreken en zo te leren voor een volgende keer.’
 Het zou wenselijk zijn als verloskundigen zwangere vrouwen, zeker die in kwetsbare omstandigheden, vaker en uitgebreider informeren over kraamzorg, zegt Lyzette. ‘Zwangere vrouwen alleen een folder geven, is vaak niet genoeg. Aanstaande moeders zien kraamzorg dan toch vaak vooral als praktische hulp en ontdekken pas in de kraamweek dat de kraamverzorgende ook medische controles doet. Als een verloskundige de zwangere vrouw tijdens de hele zwangerschap goed informeert over kraamzorg, dan is de kans groter dat de vrouw ook meer realistische verwachtingen heeft over wat kraamzorg haar kan bieden. Zo dachten veel vrouwen uit ons onderzoek dat 24 uur kraamzorg wel voldoende was, maar in de praktijk viel dit hen tegen. Dit is te ondervangen door al tijdens de zwangerschap duidelijk te maken wat ze krijgen bij een minimum aantal uren, en wat de meerwaarde is van meer zorg, bijvoorbeeld als de borstvoeding moeizaam gaat. Ook hebben veel vrouwen behoefte aan meer duidelijk heid over de eigen bijdrage; ze vragen zich af waarom ze voor de verloskundige niet, en voor de kraamzorg wél zelf moeten meebetalen. Dat is ook lastig uit te leggen, als je stelt dat beiden cruciale zorg geven. Het is voor veel van deze gezinnen veel geld, dat moeten we niet onderschatten. Maar als ze weten waarvoor ze het betalen, willen ze het veelal wel opzijleggen.’
Het zou wenselijk zijn als verloskundigen zwangere vrouwen, zeker die in kwetsbare omstandigheden, vaker en uitgebreider informeren over kraamzorg, zegt Lyzette. ‘Zwangere vrouwen alleen een folder geven, is vaak niet genoeg. Aanstaande moeders zien kraamzorg dan toch vaak vooral als praktische hulp en ontdekken pas in de kraamweek dat de kraamverzorgende ook medische controles doet. Als een verloskundige de zwangere vrouw tijdens de hele zwangerschap goed informeert over kraamzorg, dan is de kans groter dat de vrouw ook meer realistische verwachtingen heeft over wat kraamzorg haar kan bieden. Zo dachten veel vrouwen uit ons onderzoek dat 24 uur kraamzorg wel voldoende was, maar in de praktijk viel dit hen tegen. Dit is te ondervangen door al tijdens de zwangerschap duidelijk te maken wat ze krijgen bij een minimum aantal uren, en wat de meerwaarde is van meer zorg, bijvoorbeeld als de borstvoeding moeizaam gaat. Ook hebben veel vrouwen behoefte aan meer duidelijk heid over de eigen bijdrage; ze vragen zich af waarom ze voor de verloskundige niet, en voor de kraamzorg wél zelf moeten meebetalen. Dat is ook lastig uit te leggen, als je stelt dat beiden cruciale zorg geven. Het is voor veel van deze gezinnen veel geld, dat moeten we niet onderschatten. Maar als ze weten waarvoor ze het betalen, willen ze het veelal wel opzijleggen.’
Tips en aanbevelingen voor verloskundigen
- Begin vroeger en vaker in de zwangerschap over kraamzorg. Een realistisch beeld over lichamelijke veranderingen en babygedrag in de kraamtijd, maakt dat vrouwen eerder inzien dat extra steun wenselijk is.
- Vraag aan de kraamzorgorganisatie voor concrete rekenvoorbeelden van de eigen bijdrage, zodat je zwangere vrouwen uit kunt leggen wat ze kunnen verwachten. Als ze willen weten wanneer ze de rekening krijgen, kunnen ze hierover contact opnemen met de kraamzorgorganisatie.
- Benadruk dat kraamzorg ook medische controles uitvoert in het kraambed. Maak dit concreet met voorbeelden, zoals controle hechtingen, stand baarmoeder, monitoring gewicht en groei van het kind.
- De gezondheidsvaardigheden van kwetsbare vrouwen kunnen laag zijn. Een folder lezen is dan lastig. Denk eens aan video-ondersteuning of Centering Pregnancy-groepen om deze groepen beter te bereiken.
- Stimuleer vrouwen om hun sociale netwerk te betrekken, bijvoorbeeld door ook eens een moeder of vriendin uit te nodigen bij een controle. Deze personen kunnen ook na de kraamtijd een belangrijke rol vervullen.
- Houd er rekening mee dat kwetsbare kraamvrouwen vaak minder mondig zijn. Zo durven ze het vaak niet te zeggen als er geen klik is met de kraamverzorgende, maar verminderen dan het aantal kraamzorguren. Of ze voelen zich onzeker, maar durven niet om extra uren te vragen. Wees hier alert op, of vraag ernaar, tijdens de nacontroles.
- Door drukte moet er soms gesneden worden in de kraamzorguren. Een tijdige inschrijving bij de kraamzorgorganisatie kan schelen. Geef als verloskundige bij de kraamzorgorganisatie aan dat dit een zwangere vrouw betreft waarbij ze geen uren mogen korten.
- Zorg zo veel mogelijk voor één aanspreekpunt voor de zwangere vrouw, zodat ze niet overvraagd wordt door verschillende zorgverleners/instanties.
- Investeer in relaties; communicatie in de keten gaat sneller en beter als je elkaar kent!
Bronnen:
De KCKZ-special ‘Een goede start voor de kwetsbare kraamvrouw en haar kind’, (speciale uitgave n.a.v. de onderzoeksresultaten), Loes van Bergen.

* In dit onderzoek is alleen gekeken naar de à terme levend geboren kinderen.
Zij aan zij
Tekst: Manon Louwers, Winter 2020
Beeld: Michel ter Wolbeek
Hij was haar begeleider en zag een vuur in haar dat hij bij nog geen andere verloskundige had gezien. Ze was nog niet eens afgestudeerd toen hij voorstelde om samen een praktijk te beginnen. Dat deden ze zes jaar geleden: Pregnanta was geboren.
Ellen over Omer
‘Hij is een harde werker die veel van zichzelf en zijn leerlingen vraagt. Terecht ook, want hij streeft naar een hoge mate van deskundigheid en verantwoordelijkheidsgevoel, ook bij zijn leerlingen. Dat Omer man, Turks en verlos- kundige is, zorgt soms voor weerstand.
We krijgen geregeld van patiënten te horen dat ze niet door een man geholpen willen worden. Kies dan een andere Amsterdamse praktijk, denk ik soms. Ondanks dat Omer weleens zegt dat hij 3-0 achterstaat, merk ik dat het man-zijn hem ook een groot voordeel oplevert. Hij kan zich verplaatsen in de partner op een manier die ik nooit zal kunnen. En met zijn passie en bijzondere empathisch vermogen betovert hij zelfs de vrouwen die aangaven niet door een man geholpen te willen worden.’
Omer over Ellen
‘Zij was zo nieuwsgierig, enthousiast en gretig om het vak te leren. Had ze net een bevalling bijgewoond, belde ze alweer dat ze weer beschikbaar was. Je zou denken dat een bevalling veel impact heeft, maar Ellen wilde zo snel mogelijk nog meer ervaringen opdoen Hoewel ze nog studeerde, zág je gewoon dat ze een vroedvrouw pur sang was. Iedere verloskundige zou haar reflecterende vermogen moeten bezitten. Zakelijk gezien ben ik verliefd op Ellen. Die verloskundige aantrekkingskracht voelen onze patiënten. Dat is een van de redenen dat onze praktijk succesvol is.’
Telefoontje klachtenbureau CBKZ geen reden voor paniek
Tekst: Sonja de Moor, Winter 2020
Sinds 2016 is de Wkkgz (Wet kwaliteit, klachten en geschillen zorg) van kracht. Deze wet schrijft voor dat zorgaanbieders aangesloten moeten zijn bij een onafhankelijke klachtenfunctionaris. Sindsdien is de klachtencommissie van de KNOV opgeheven. Het onafhankelijke CBKZ (Centraal Bureau Klachtenmanagement in de Zorg) is daarvoor in de plaats gekomen.
Naast het onafhankelijke karakter van het CBKZ, is het grootste verschil met de oude klachten- commissie dat het CBKZ niet oordeelt over wie gelijk heeft. Het uitgangspunt is dat de klager en de aangeklaagde er samen uit komen. Sonja de Moor, coördinator bij het CBKZ voor klachten binnen de geboorte- zorg, legt uit: ‘Binnen de zorg zijn klachten vaak emotioneel geladen. Stellen hebben bijvoorbeeld een vervelende ervaring gehad – wat niet eens bij de verloskundige hoeft te liggen – en zoeken een manier om iets met dat gevoel te doen. Dat is niet altijd een kwestie van gelijk of ongelijk hebben, maar van gehoord willen worden.’
Geen tuchtcollege
De eerste vraag die Sonja, of een van haar collega’s, stelt als zij een klacht over een verloskundige binnenkrijgt: wat wil je met deze procedure bereiken? ‘Als ze willen dat de verloskundige haar vak niet meer mag uitoefenen, zijn ze bij ons aan het verkeerde adres. Daar gaan wij niet over en moet de klager voor bij een tuchtcollege zijn. Vaker wil de moeder dat haar situatie niet nog een keer voorkomt en dat de verloskundige leert van haar klacht. Het komt ook voor dat de klager een schadevergoeding of excuses wil.’
Vervolg
Zodra de klachtenfunctionaris het verhaal van de klager helder heeft, neemt zij contact op met de verloskundige. ‘We leggen haar het verhaal en de wens van de klager voor. We vragen de verloskundige of ze deze wens wil inwilligen en bijvoorbeeld haar excuses wil aanbieden of – al dan niet schriftelijk – laat weten wat ze gaat doen om een dergelijke situatie een volgende keer te voorkomen. Maar het kan ook dat de verloskundige vindt dat ze niets verkeerd heeft gedaan. Dan kan de klager alsnog naar de Geschillen- instantie Verloskunde gaan. Die oordeelt wél over het geschil en dit oordeel is bindend.’
Kans
Sonja vindt het belangrijk dat verloskundigen niet schrikken als ze haar of een van haar collega’s aan de lijn krijgen. ‘Wij oordelen niet en denken graag met verloskundigen mee.
Zie ons telefoontje als een leermoment en als mogelijkheid om een ontevreden cliënt weer positiever te stemmen.’
KLACHTENFUNCTIONARIS VERPLICHT
 Praktijkhouders en waarnemers zijn verplicht te beschikken over een klachtenfunctionaris. Om dat voor verloskundigen tegen een scherp tarief mogelijk te maken, hebben het CBKZ en de KNOV een speciaal KNOV-abonnement in het leven geroepen. Heb je dat nog niet?
Praktijkhouders en waarnemers zijn verplicht te beschikken over een klachtenfunctionaris. Om dat voor verloskundigen tegen een scherp tarief mogelijk te maken, hebben het CBKZ en de KNOV een speciaal KNOV-abonnement in het leven geroepen. Heb je dat nog niet?
Scan dan de code voor meer informatie.
Angst voor de bevalling moet uit de taboe-sfeer
Tekst: Myra Langenberg, Winter 2020
Binnen de verloskunde is veel aandacht voor zaken als echografie of zwangerschapsdiabetes, terwijl dat laatste maar bij zo’n twee tot vijf procent van de zwangere vrouwen voorkomt. Angst voor de bevalling komt voor bij dertig procent van de zwangere vrouwen, terwijl hier nauwelijks over wordt gesproken. Dat moet anders, vindt Irena Veringa. ‘Door oprecht nieuwsgierig te worden naar angst en erover te praten, kun je veel meer betekenen voor je cliënt én onnodig leed en vroegtijdig ingrijpen voorkomen.’
In haar 25-jarige loopbaan als verloskundige heeft Irena Veringa goede informatie over bevallingsangst gemist: ‘Ik had geen tools om hiermee om te gaan, terwijl het een heel belangrijk aspect van ons werk is. Het is raar dat er een taboe op rust, maar vooral ontzettend jammer. Want als je hier als verloskundige open en op een professionele manier met je cliënt over kunt praten, versterk je jullie onderlinge band. Je bent dan meer betrokken bij je cliënt en kunt haar beter begeleiden. Omdat ik in mijn werk als verloskundige niet veel informatie over het omgaan met bevallingsangst tegenkwam, ben ik er zelf meer aandacht aan gaan besteden. Ik ben mindfulness-trainer geworden en doe promotieonderzoek aan de Universiteit van Amsterdam naar de effecten van mindfulness op angst bij zwangere vrouwen en hun partners. Die kennis wil ik graag delen met collega’s.’
De gevaren van onbehandelde angst
‘Angst voor de bevalling is zeer complex en lastig om op te merken’, legt Irena uit. ‘In ons onderzoek zagen wij dat drie procent van de zwangere vrouwen enige vorm van behandeling kreeg, terwijl ruim dertig procent last had van angst. Het meest voorkomende symptoom van angst is het vermijden van de uitdagingen van een geboorte door het ver- zoeken om niet-urgente interventies. Hierbij kun je denken aan het inleiden van de baring, een ruggenprik of zelfs een keizersnede, met alle risico’s van dien. Voor de betreffende vrouwen is dit een manier om met de angst van het onbekende om te kunnen gaan.
Toegeven aan dit vermijdende gedrag bekrachtigt angst alleen maar. Bovendien zorgen niet-urgente interventies tijdens de bevalling voor nog meer medische ingrepen. Daarnaast kan onopgemerkte en onbehandelde angst tijdens de zwangerschap een trauma, een postpartum depressie en een verstoorde moeder-kindrelatie veroorzaken. Ook voor het ongeboren kind zijn er risico’s, zoals een neuro-emotionele onderontwikkeling of zelfs psychische en somatische beperkingen na de geboorte, veroorzaakt door het hoge maternale cortisollevel in het bloed. Uit onderzoek blijkt dat je die stress en angstgevoelens heel goed kunt reduceren met behulp van mindfulness. Dat klinkt misschien wat zweverig, maar vergis je niet: mindfulness heeft veel overeenkomsten met cognitieve gedragstherapie en heeft een neuroweten- schappelijke basis. Het is bij verschillende populaties aangetoond dat het werkt.’
Angst hoort erbij
‘We moeten angst voor de bevalling serieus nemen’, vindt Irena. ‘Ons onderzoek liet zien dat 75 procent van de zwangere vrouwen met angst voor de bevalling voorafgaand aan de zwangerschap onder behandeling was van een psycholoog of psychiater. Daarnaast heeft één op de vijf vrouwen in de reproductieve leeftijd een episode van een psychische aandoening. Het komt zó vaak voor, en toch is er in de verloskundige zorg nauwelijks aandacht voor. Angst is een vitale emotie.
Eigenlijk is het geen negatieve emotie, maar een verlangen naar geborgenheid, verbondenheid, erkenning, liefde en acceptatie. Angst kan gezien worden als een boodschapper, waarvan we veel over onszelf kunnen leren. Maar dan moeten we er wel over durven praten. Tegenwoordig is bijna alles maakbaar, ook in de verloskundige zorg. Maar pijn en onzekerheid horen erbij in het leven. Bevallen is niet: met mascara op, in een leuke nachtjapon en de LINDA. in je hand even een kind krijgen. Het is meestal hard werken, met veel emoties. Emoties waar we als verloskundigen met onze cliënten over moeten praten.’
Erkenning is belangrijk
Verloskundigen kunnen volgens Irena een belangrijke rol spelen bij het wegnemen van angst bij zwangere vrouwen. ‘Bijvoorbeeld door zelf meer verantwoordelijkheid op zich te nemen in het voorbereiden van hun angstige cliënten op de transitie naar het veilige moederschap. Dat kan door zich te bekwa- men in de begeleiding van zwangere vrouwen met bevallingsangst.’ Klinkt logisch, maar hoe signaleer je als verloskundige angst voor de bevalling, hoe breng je deze angst ter sprake en hoe ga je er samen mee om? Irena: ‘De eerste stap is erkennen dat deze angst heel menselijk is en dat je er geen oordeel over velt. Zeg niet gelijk dat het goed komt en dat de aanstaande moeder zich geen zorgen hoeft te maken, maar wees nieuwsgierig naar haar kwetsbaarheden en vraag naar haar onzekerheid. Erken dat zwanger zijn, bevallen, moeder worden en ineens een gezin vormen behoren tot de grootse transities van het mensenleven.
En dat deze processen ambivalent kunnen aanvoelen: met blijdschap en verdriet, moed en angst. Dat al deze gevoelens hun bestaans- recht hebben, erkend willen worden en horen bij de ‘geboorte van de nieuwe moeders’.’
Rol van de verloskundige
Wil je als verloskundige jouw cliënt zelf ondersteunen met mindfulness? Dan kun je bijvoorbeeld de trainersopleiding ‘Mindfulness Based Childbirth & Parenting (MBCP) - fear’ volgen, aangeboden door trainingscentrum Mind in Geboorte. ‘De MBCP – fear training is evidence based’, legt Irena uit. ‘Wetenschappelijk onderzocht dus: effectief als het gaat om angstreductie en positieve gedragsverandering tijdens de bevalling. In de opleiding leer je – met mindful- ness en compassievolle zorg – kalmte en veerkracht over te brengen, net als de nieuwsgierigheid naar het geboorteproces en het ouderschap. Je leert angst bij je cliënten te signaleren én hoe je er adequaat mee om kan gaan. Je krijgt praktische tools die je in je werk als verloskundige kunt toe- passen, maar ook in je eigen leven. En goed om te weten: de training is erkend door de Vereniging Mindfulness Based Trainers Nederland (VBMN). Dit betekent dat dit een valide stressreductietraining is die voldoet aan de internationale criteria voor een mindfulness-training. We willen deze training voor zwangere vrouwen graag inbedden in de zorg en proberen deze vergoed te krijgen. Hierover zijn we in gesprek met zorgverzekeraars.’
Trainen van aandacht
Belangrijke mindfulness-tools die je tijdens de opleiding meekrijgt, zijn mindfulness- meditaties. Irena: ‘Dit zijn oefeningen om de kwaliteit van je aandacht te verbeteren, waar- door emotieregulatie plaatsvindt en je veer- kracht toeneemt. Je kunt leren hoe je je cliënten hierin traint, zodat ze zich meer bewust worden van wat er echt is en bewust besluiten kunnen nemen. Niet uit stress, onzekerheid of op de automatische piloot, maar wakker en kalm. Dit geeft een heel andere dimensie aan je werk én het levert zwangere vrouwen veel op. Niet alleen in hun hoofd, maar ook in de rest van hun lijf!’
VERLOSKUNDIGEN OVER DE OPLEIDING TOT TRAINER MBCP - FEAR:
‘De opleiding is heel praktisch ingericht en iedere keer verwonder ik mij er weer over hoeveel wetenschappelijk onderzoek en psychologie er achter de methode zit. Het is absoluut niet zweverig! Voor mij is het kunnen geven van deze cursus een zeer welkome aanvulling op mijn werkzaamheden als verloskundige.’
Madelon van Uffelen
‘De training is inspirerend en praktisch. Vanuit eigen ervaring ben ik bekend met het MBCP programma, doordat ik dit in mijn zwangerschap heb gevolgd. Vanuit mijn eigen ervaring voelde ik de behoefte aan verdieping. Het mooie is dat alles wat we leren direct toepasbaar is in de praktijk. Vrouwen reageren verbaasd en verwonderd. Het geeft me veel energie.’
Soraya Cudjo
‘Ik denk dat zwangere vrouwen met angst na het afronden van deze cursus genoeg handvatten hebben om met vertrouwen, moed en nieuwsgierigheid de bevalling aan te kunnen gaan. Ook daarna zullen zij er voordelen van ondervinden; bij de opvoeding van hun kinderen en bij het ontwikkelen van persoonlijk groei. Zelf heb ik dat ook al ondervonden. Heel waardevol!’
Manon Wesselink
‘Bijna drie jaar geleden heb ik zelf de mindful- ness-training gevolgd. Dit zorgde ervoor dat ik er als verloskundige ook mee aan de slag wilde gaan. Zeker voor de angstige zwangere vrouwen, die ik helaas de afgelopen jaren steeds meer ontmoet in mijn praktijk. Met deze training kan ik ze een handvat geven dat zoveel meer betekent dan het alleen bespreken van hun angsten: de handvatten zijn ook te gebruiken in de zwanger- schap, baring en voor de rest van het leven.’ Ingeborg Spaargaren
Komt een man bij de verloskundige
Tekst: Manon Louwers, Winter 2020
CENTERING PARTNERMODULE ZORGT DAT PARTNERS METEEN BETROKKEN ZIJN
Veel partners van zwangere vrouwen voelen zich minder betrokken bij de zwangerschap en de zorg voor de baby dan de zwangere zelf. Dat is net zomin onwil als het feit dat zorgprofessionals zich vooral richten op aanstaande moeders. Toch zijn beide realiteit, is te lezen in de factsheets van TNO. TNO onderzocht hoe de partnermodule van Centering Pregnancy het beste kan worden doorontwikkeld. Deze module heeft als doel om (verloskundigen te helpen) partners meer te betrekken.
Partners worden pas vader bij de 20-wekenecho, wordt weleens gekscherend gezegd. Daar zit een kern van waarheid in, volgens Ilze Smit van Rutgers die een bijdrage leverde aan het onderzoek. ‘Onderzoek1 toont aan dat de betrokkenheid bij partners op dat moment veel groter wordt. En waar vrouwen zich, zodra ze zwanger zijn, inlezen in de ontwikkeling van de baby en manieren om straks goed voor het kind te zorgen, zien we bij vaders vaker dat zij het als hun taak zien om voor materiële zaken te zorgen en meer gaan werken. Het heeft te maken met de rolverdeling die kinderen al van jongs af aan meekrijgen. Het heeft dus niet met onwil, maar met onwetendheid en een diep verankerde norm te maken.’
Betrokkenheid kan beter
In de Centering Partnermodule worden – als aanvulling op het reguliere Centering Pregnancy programma – twee groepsbijeen- komsten georganiseerd voor partners.
Tijdens deze bijeenkomsten worden zij onder meer uitgedaagd na te denken over hoe zij hun ouderschap willen vormgeven en of dat dus meer zou kunnen zijn dan alleen de kost- winnaarsrol. Nicole van Kesteren, onderzoeker bij TNO: ‘Dat is al een mooie eerste stap. Wel blijkt uit ons onderzoek – waarvoor we onder meer zorgprofessionals interviewden – dat de werving van partners soms moeilijk verloopt. Partners twijfelen soms over deelname aan de partnermodule. Áls ze meedoen, is dat vaak op verzoek van de zwangere vrouw.’ Uit het onderzoek blijkt dat de mannen (het onderzoek omvatte uitsluitend mannen en geen andere partners) die hebben deelgenomen, daarentegen heel positief denken over de partnermodule.
Nicole: ‘Er lijkt dus een drempel te zijn waar aanstaande vaders overheen moeten om deel te nemen.’
Focus op zwangere vrouw
Uit hetzelfde onderzoek blijkt, dat vaders persoonlijk benaderd willen worden. ‘Maar vaak krijgt de zwangere vrouw de uitnodiging voor deelname aan de partnerbijeenkomsten, en niet de partnerzelf’, zegt Ilze. Dat komt overeen met wat Jasper van den Bovenkamp aanhaalt in zijn column ‘Wie is eigen ervaringen bij de verloskundige, toen zijn vrouw zwanger was. In het betoog, waarin hij stelt dat verloskundigen de partners negeren, citeert hij David Borman. David werk- te een aantal jaar als verloskundige en geeft nu cursussen aan vaders en verloskundigen over (aanstaand) vaderschap. Hij merkt in de column op dat nagenoeg alle verloskundigen- websites in de jij-vorm aan aanstaande moeders zijn gericht. ‘Hetzelfde geldt voor het gros van de lectuur, van brochures met informatie over prenatale diagnostiek tot opvoedboeken: allemaal naar de moeder toe geschreven’, aldus David in de column van Jasper.
Anders communiceren
Jasper verbaast zich vervolgens over het feit dat David verloskundigen aanraadt om ‘minstens één pagina’ op de website aan de vader te richten. Ook van Ilze mag dit wel een paar stappen verder gaan. ‘Als partners ‘ouders’ lezen, hebben zij niet het gevoel dat het over hen gaat. Dus moeten zij expliciet, op meerdere plekken en direct worden aangesproken: jij, als aanstaande vader.’ Dat vraagt niet alleen om een taalaanpassing, maar ook om andere inhoud en communicatiemethoden. Een van de aanbevelingen van TNO is om in de partnermodule – naast de huidige onderwerpen – in te gaan op onderwerpen die aansluiten bij de behoefte van de partner. Daarnaast is het belangrijk dat zorgprofessionals een open houding uitdragen tegenover partners, zodat zij zich welkom voelen. Ilze oppert aanvullend om ook speciale mailings aan partners te sturen, bijvoorbeeld met informatie over hoe zij hun vrouw kunnen bijstaan tijdens de zwangerschap. ‘Ook voor partners is de aanstaande zwangerschap spannend; ook zij hebben een bepaalde informatiebehoefte. Door hen niet over te slaan, voelen partners zich meer be- trokken. Dat heeft positieve gevolgen voor de gezondheid van het hele gezin.’
TRAINING CENTERING PARTNERMODULE
Wil jij leren hoe je partners structureel en beter kan betrekken bij Centering? Volg dan de training voor de Centering Partnermodule. Deze duurt een halve dag en wordt gegeven door een van de Centering trainers samen met een vadercoach.
Twins brengen politieke kwesties aan het licht
Tekst: Nujhat Jahan Khan, Winter 2020
Als onderdeel van Twinning up North – het twinningproject dat werd gesteund door KNOV-leden, werden diverse Nederlandse en IJslandse verloskundigen gekoppeld om van elkaar te leren. De focus van Twinning up North lag op het aanleren van leiderschapsvaardigheden en op (politieke) lobby en media. De twins werkten aan negen verschillende deelprojecten die een bijdrage kunnen leveren aan het bevorderen van de verloskundige zorg in Nederland en IJsland. De indrukwekkende resultaten lees je in dit artikel.
Visualizing tricks of the trade: Empowering maternity care providers to support physiological birth
Hannah de Klerk & Ásta Dan Ingibergsdóttir
In IJsland is het gebruikelijk om een (strakke) navelstrengomstrengeling zo nodig op te lossen met de Somersault manoeuvre, een minimale interventie waarbij de navelstreng intact blijft. Ook in andere landen als Nieuw Zeeland is deze methode standaard. In Nederland is ervaring met de methode wisselend. Onwetendheid of onzekerheid kunnen een belemmering zijn om de methode toe te passen. De informatie en animaties op www.somersaultbirth.com zijn bedoeld om meer inzicht te krijgen in het mechanisme achter de Somersault manoeuvre. Hopelijk is ook in Nederland het afnavelen in vulva gauw 'a thing from the past'.
Midwive With Midwives
Edda Rún Kjartansdóttir
Hrafnhildur Lóa Guðmundsdóttir
Jolene Damoiseaux
Judith Koning (voormalig twin)
“When midwives work together, magic happens.” De enige drieling van het project – verloskundige in opleiding Jolene Damoiseaux samen met ljósmæður Edda Rún Kjartansdóttir en Lóa Guðmundsdóttir – heeft de communicatie tussen verloskundigen onderzocht. Verloskundigen zijn namelijk heel goed in het empoweren van hun patiënten, maar doen ze dat net zo goed voor elkaar? Een enquête liet zien dat 70% van de deelnemende verloskundigen een negatieve communicatie of samenwerking had ervaren met een collega waardoor ze zich machteloos voelden. Bij bijna 40% had dit de zorg van de patiënt beïnvloed. Terwijl 85% aangaf ook positieve communicatie en samenwerking te hebben ervaren, vonden 100% het onderwerp van het verbeteren van intercollegiale communicatie noodzakelijk. De drieling wilt graag aandacht brengen aan dit onderschat probleem en gaat deze resultaten presenteren voor een internationaal publiek tijdens het ICM congres in 2021. Praktische tips van prominente verloskundigen in ons vak, prof. dr. Ank de Jonge en Marianne Nieuwenhuijze, zijn verzameld om communicatie barrières om te zetten in kansen voor een betere samenwerking. Zeker in de geboortezorg, waar samenwerking van groot belang is, speelt goede communicatie een cruciale rol. “Will you join the conversation?”
Choosing elective induction of labour – an informed choice or a wild guess?
Hildur Helgadóttir
Margretha van Riemsdijk
Vala Guðmundsdóttir
Lianne Zondag,
Het percentage inleidingen is de laatste jaren zowel in Nederland en IJsland gestegen door medicalisering, maar ook door verzoek voor inleiding door zwangere vrouwen. Inleiding van de bevalling lijkt verband te houden met een hoger risico op hyperstimulatie, pijnstillingsverzoeken en instrumentele baringen. In ons project hebben we onderzocht waarom vrouwen het verzoek doen voor een inleiding, terwijl er geen indicatie voor een inleiding is. Waarom verzoeken vrouwen voor een medische ingreep met extra risico’s voor moeder en kind? Daarnaast hebben wij onderzocht op basis van welke informatie zij deze keuze maken en welke personen belangrijk zijn bij hun besluitvorming. Met de uitkomsten van ons project hebben zorgverleners inzicht in beweegreden voor deze verzoeken en kunnen hier hun begeleiding op aanpassen.
No Pain No Gain
Guðlaug María Sigurðardóttir
Nathalie Hagen
Vanuit onze eigen ervaringen kwamen we op het belang van het begrijpen wat er in je lijf gebeurt tijdens de bevalling en vooral ook waar de pijn tijdens de bevalling allemaal goed voor is. Juist de zwangeren en partners die niet heel veel lezen en die geen cursus doen ter voorbereiding wilden wij bereiken. Uiteindelijk is het product van ons project een korte animatie geworden. De animatie vat op een luchtige, ludieke manier samen wat de functie van pijn is en geeft de boodschap mee dat inzicht in wat er gebeurt in je lijf tijdens de bevalling en ontspanning een positieve werking hebben op het verloop van de bevalling.
How personal views and experiences of midwives’ influence women to have a normal birth
Esther Nieuwschepen-Ensing
Carola Groenen
Sigrún Kristjánsdóttir
Björk Steindórsdóttir
Achtergrond
In IJsland en Nederland zien we dat de verloskundige zorg verandert. Interventies nemen toe en er vindt een verschuiving plaats naar meer zorg in de tweedelijn. Als redenen worden vaak genoemd co-morbiditeit bij de zwangere, de beschikbare technologie en meer wetenschappelijk onderzoek in de tweedelijn. Daarnaast verandert ook de zwangere en haar ideeën over zwangerschap en bevalling, verandering van risicoperceptie en meer controle willen hebben over het eigen proces.
Maar wat is de rol van de verloskundige in deze verandering van verloskundige zorg? Verandert door de jaren heen ook haar risicoperceptie en zo ja, hoe is dit van invloed op de keuzes die een zwangere maakt?
Uitkomsten
Zowel in IJsland en Nederland zijn er enquêtes, interviews en is er een focusgroep met verloskundigen gehouden waarin deze vraag werd gesteld. Verloskundigen gaven aan dat eigen ervaringen de informatie/voorlichting die zij aan de zwangere geeft beïnvloedt. Daarbij wordt de zwangere volgens hen steeds meer beïnvloedt via sociale media.
Aanbevelingen
Bij de interviews gaven de verloskundigen de volgende aanbevelingen:
- Peer support organiseren voor verloskundigen om elkaar als professionals te versterken en te steunen.
- Communicatietraining; woordkeuze en non-verbale communicatie maken het verschil hoe informatie en voorlichting gegeven wordt en wordt geïnterpreteerd door de zwangere.
- Meer onderzoek over zorg door verloskundigen wat gebruikt kan worden in de voorlichting aan de zwangere.
- Zwangeren maken gebruik van social media. Zorg dat je als verloskundigen ook dit gebruikt als extra communicatie naar de zwangere.
Enhancing leadership in midwifery curriculum on promoting normal birth
Leonie Welling
Elke Slagt-Tichelman
Ólöf Ásta Ólafsdóttir
Berglind Hálfdánsdóttir
Vier verloskunde docenten hebben in dit deelproject op basis van literatuur en zorgvuldig uitgevoerd kwalitatief onderzoek onder studenten, informatie verzameld waar kansen lagen in het onderwijs om de leiderschapsvaardigheden te versterken en zo fysiologische benadering van een geboorte te promoten. Op basis van de onderzoeksresultaten hebben zij een onderwijsprogramma ontwikkeld en geïmplementeerd. Het onderwijsprogramma bestaat uit diverse lesmethoden met ook nadruk op sociale media. De principes van ethos, pathos en logos worden niet alleen op kennis niveau behandeld, maar ook toegepast in communicatieve rollenspelen met bijvoorbeeld een journalist, op een feestje en in een multidisciplinaire setting. Ook is er aandacht voor feminisme en de keuze die we als verloskundige hebben welke woorden we gebruiken. In het ontwikkelde onderwijs gaan de studenten ook in gesprek met de door henzelf gekozen rolmodellen binnen de verloskunde.
De vier verloskunde docenten waren Ólöf Ásta Ólafsdóttir en Berglind Hálfdánsdóttir, beide werkzaam aan de Universiteit van IJsland en Leonie Welling en Elke Slagt-Tichelman, beide werkzaam in Nederland als verloskunde docent aan respectievelijk de Verloskunde Academie Rotterdam en Academie Verloskunde Amsterdam-Groningen.
The Midwife’s Voice
Inga María Hlíðar Thorsteinson
Rodante van der Waal, Dutch Twin
Inga en Rodante maakten een serie podcasts met de titel ‘Contractions’, waarin zij hun passie voor politiek in combinatie met verloskunde deelden. ‘Het is een podcast over de politiek van verloskunde, waar verloskundigen zich over politieke ideeën buigen, utopische meningen geven en waar alle pijn ons dichter bij betere geboortes brengt. Alle contractions (afleveringen) analyseren politieke kwesties, zoals obstetrisch geweld, werklast, seksisme en racisme en dragen praktische oplossingen aan. De contractions worden uitgevoerd door verloskundigen. Elke contraction brengt een wereld dichterbij, waar we vrijer en emotioneel en fysiek veilig kunnen bevallen’, aldus Inga en Rodante.
Good Birth Stories
Steina Þórey Ragnarsdóttir
Erna Kerkhof
Een beeld zegt meer dan 1000 woorden
Steina Ragnarsdottir en Erna Kerkhof, twee vroedvrouwen in hart en nieren. Zij doen er in hun werk alles aan om vrouwen zó te ondersteunen dat ze een zo positief mogelijke bevallingservaring hebben.
Negatieve bevallingsverhalen zijn er te over…..
In ons project hebben we vrouwen aan het woord gelaten die zwangeren een hart onder de riem willen steken met hun positieve bevallingservaring.
In deze video van zes minuten vertellen drie kraamvrouwen hun verhaal. Twee gaan er over een thuisbaring en één over een geplande SC. Ze hebben het over voorbereidingen, verwachtingen, wat helpt om door de pijn te komen en wat je zelf kan doen om het een positive ervaring te laten worden.
Mediawise Midwives
Harpa Ósk Valgeirsdóttir Merel Bas
Ons dagelijks leven raakt steeds meer verweven met de digitale wereld, zo ook voor zwangeren. Vragen over zwangerschap en geboorte vinden nu eerst hun weg in de zoekbalk van Google voordat zij aan een verloskundige worden gesteld. Maar in de jungle van zwangerschapsapps, facebookgroepen en mamablogs is het een uitdaging om betrouwbare informatie te vinden. Vaak worden ervaringen gedeeld zonder statistische of wetenschappelijke onderbouwing waardoor perspectief ontbreekt. Tegelijkertijd is juist de brede toegankelijkheid van sociale media een uitgelezen kans om zwangeren te empoweren en een fysiologische benadering van zwangerschap en geboorte te promoten. Verloskundige Harpa Ósk Valgeirsdóttir en verloskundige in opleiding Merel Bas zijn ervan overtuigd dat verloskundigen als experts en ambassadeurs van de fysiologie hun online aanwezigheid meer zouden mogen laten gelden. Maar hoe kun je dat het beste doen? Het project Mediawise Midwives helpt verloskundigen om hun social media vaardigheden te versterken en te promoten. Op de Facebookpagina, het Instagramaccount en de website van dit project zijn inspirerende voorbeelden te vinden en kun je aan de slag met hoe je zelf een Mediawise Midwife kunt worden. www.mediawisemidwives.com
Meer weten? Bekijk het e-magazine op Twinning Up North (midwives4mothers.nl)












