Behoud je fysiologische blik en kunde
Tekst: Hedy Jak | VRHL Content en Creatie, 2026-1
Beeld: Danielle van Ommen Fotografie
In tegenstelling tot veel andere landen gaan we in Nederland bij een zwangerschap en geboorte uit van gezondheid, en niet van ziekte.
Een manier waarop we onze fysiologische blik kunnen behouden of uitbreiden, is het vergroten van onze anatomische kennis en veranderingen in de anatomie tijdens de zwangerschap. Ook tijdens de baring mag de focus meer komen te liggen op het natuurlijke tempo van een bevalling – los van het aantal centimeters ontsluiting – en meer ondersteunende baringshoudingen. In Nederland bevallen veel vrouwen liggend op bed, terwijl die houding de ruimte in het bekken juist verkleint. Dat leidt tot onnodige interventies. Hoe kunnen we onze fysiologische kennis zo inzetten dat de baby en het vrouwenlichaam op een meer natuurlijke manier hun werk kunnen doen? We vroegen het aan Jennifer Walker, expert en trainer in anatomie en baringshoudingen.

Meer kennis over en aandacht voor anatomie en fysiologie – en vanuit die gedachte ook voor andere (barings)houdingen – is volgens Jennifer cruciaal voor goede verloskunde. Het doelgericht inzetten van anatomische kennis kan veel interventies voorkomen. Dat vraagt om een andere manier van kijken tijdens de baring. Ze vertelt: ‘Het begint bij de vraag waar in het bekken de baby zich tijdens het gehele geboorteproces bevindt. En hoe we daar, als dat nodig is, meer ruimte kunnen maken om de geboorte goed te laten verlopen. Dat is een andere benadering, die ons veel kan brengen.’
Inzetten op fysiologie
Jennifer ziet dat de fysiologie en het natuurlijke verloop van het geboorteproces in binnen- en buitenland steeds verder naar de achtergrond verdwijnen.
‘Ook in Nederland bevallen steeds meer vrouwen in het ziekenhuis. Omwille van pijnbestrijding, maar ook het percentage keizersneden is de afgelopen jaren gestegen en er wordt veel ingeleid. Dat gaat heel geleidelijk, maar op een gegeven moment is het nauwelijks nog terug te draaien. In andere landen zien we al wat er dan gebeurt: dan komt het tot een punt dat er compleet voorbij wordt gegaan aan het natuurlijke proces.’ Terwijl juist werken vanuit anatomie en gezondheid volgens haar belangrijke voordelen kent, die het geboortezorgsysteem van binnenuit kunnen versterken. ‘Als we een gezonde maatschappij willen, dan moeten baby’s en moeders een gezonde start maken. Dat begint bij de geboorte.’
Preventie
Veel verloskundigen weten wel dat op de rug liggend niet de meest gunstige bevalhouding is. Volgens Jennifer is rugligging fysiologisch gezien zelfs een van de minst helpende houdingen. ‘De geboorte van een baby is een back body experience, het vraagt juist ruimte aan de achterkant van het lichaam; het sacrum moet kunnen bewegen’, legt ze uit. ‘In rugligging wordt die beweeglijkheid beperkt en neemt de beschikbare ruimte in het bekken af. In acute situaties vallen zorgverleners vaak terug op de houding waarin zij zijn getraind om interventies uit te voeren – meestal rugligging.
Wanneer een barende een andere houding heeft, kan dat onzekerheid oproepen. Juist daarom is scholing in het begeleiden van complicaties in verschillende baringshoudingen belangrijk. Zo kan schouderdystocie vaak effectief worden begeleid op handen en knieën, onder andere met de FlipFLOP (bedacht door Gail Tully): een stapsgewijze aanpak met houdingsveranderingen en bekkenbewegingen om meer ruimte te creëren, en de schouders van de baby te laten vrijkomen.’

 Verwachtingen door media
Verwachtingen door media
Dat bevallen in rugligging toch hardnekkig aanwezig is in de praktijk, heeft volgens Jennifer alles te maken met gewoonte en met hoe de geboortezorg is ingericht. ‘Het is ingebakken geraakt in de Nederlandse cultuur.’ Daarnaast speelt ook beeldvorming een grote rol. ‘In films, tv-series en bijna alle beelden die we te zien krijgen, bevallen vrouwen liggend op een bed’, zegt ze. ‘Het is dus niet verwonderlijk dat veel vrouwen die verwachting ook hebben. Het systeem sluit daar naadloos op aan: je komt in een ziekenhuis en ziet een bed staan.’
Ook zorgverleners houden dit beeld in stand, ziet ze in haar werk. ‘Laatst gaf ik een training aan dertig verloskundigen. De meesten gaven aan dat hun cliënten – tot aan het einde van de baring – in de houding kunnen bevallen waarin ze willen. Maar aan het einde vragen ze de vrouw vaak alsnog op haar rug te gaan liggen, vanwege zicht en persinstructies.’ Ze schetst een beeld: ‘Een vrouw op haar rug in een bed, waarbij ze de verloskundige aankijkt met een blik van ‘vertel me wat ik moet doen en red me maar’. Ik vind het een verschrikkelijke houding, die de vrouw niet ondersteunt in haar autonomie en natuurlijke neigingen.’
Gezamenlijke aanpak
Wat zouden we kunnen doen om deze werkwijze te veranderen?
‘Van verloskundigen krijg ik terug dat er vaker andere baringshoudingen worden aangenomen, maar als ik vraag hoe vaak een verticale bevalling voorkomt, dan is dat nog steeds maar een enkele keer’, geeft Jennifer aan. Daarmee blijft er volgens haar een kloof bestaan tussen theoretische kennis over houdingen en praktische toepassing. Om die te dichten denkt ze dat het helpend is om gezamenlijk afspraken te maken om de norm te veranderen. ‘Als één persoon andere baringshoudingen toepast, dan ben je nog steeds alleen. Het is mooi als iedereen – ook verpleegkundigen en artsen – ermee aan de slag gaat.’ Goede ondersteuning heeft bovendien direct effect, benadrukt ze. ‘Het zorgt voor een gunstige hormonale samenwerking en betere uitkomsten. Daar is inmiddels veel onderzoek naar gedaan.’
'We zijn zo gehecht aan het idee dat het allemaal om de ontsluiting moet gaan'
Educatie
Daarnaast pleit Jennifer voor meer educatie, zowel voor verloskundigen als voor cliënten. Het is van belang dat vrouwen rondom de voorbereiding van de bevalling leren hoe hun bekken werkt, wat de baby gaat doen en hoe ze een meer helpende baringshouding kunnen aannemen als ze tijdens de bevalling zelf merken dat de baby niet dieper komt. ‘Dat kan heel praktisch zijn. Ligt de baby hoog in het bekken, dan kun je houdingen gebruiken die de bekkeningang vergroten. Als de baby zich in het midbekken bevindt, dan kun je de baby helpen om meer in flexie te komen en te navigeren. Dan helpt een asymmetrische houding om te zorgen dat de baby de spildraai kan maken. Of als een vrouw een heel gespannen bekkenbodem heeft en de baby niet verder komt, probeer dan eens een side-lying release (een zijliggingstechniek om spanning in het bekken los te laten en de baby te helpen zakken of draaien, red.). Van zorgverleners krijg ik terug dat ze deze interventie vaak als verrassend effectief ervaren op momenten dat een bevalling stagneert. Want ineens is daar een baby, dat zie ik keer op keer.’ Volgens Jennifer beschikt de baby over een sterk vermogen om zijn weg door het bekken te vinden. ‘De baby is wijs en wil geboren worden. Wij moeten alleen zorgen dat wij de ruimte waar de baby zit te wachten optimaal gebruiken om verder te komen’, besluit ze.
Plateaufases
Daarnaast let Jennifer ook op de zogeheten ‘plateaufases’. Ze legt uit: ‘Het is helpend om onderscheid te maken tussen verschillende variaties in het baringsverloop. Zo is de rest and be thankful-fase een bekend rustmoment.
Vaak rond volledige ontsluiting of in de overgang naar de persfase, waarin moeder en kind zich herstellen en zich voorbereiden op de volgende fase van de baring. Daarnaast kan er ook een fysiologische pauze optreden na een periode van intensieve baring, bijvoorbeeld wanneer een baby die langere tijd boven de bekkeningang is gebleven zich uiteindelijk dieper indaalt. We zien dan regelmatig dat de weeën tijdelijk minder frequent of krachtig worden. Dit is geen teken van stagnatie, maar een logisch herstelmoment na een fase van grote intensiteit.’
'Als je weet hoe je lichaam werkt en je begrijpt hoe een baby geboren wordt, kun je betere keuzes maken'
Een derde variatie in deze context die volgens Jennifer aandacht verdient, is het zogeheten start-stop-baringspatroon: weeën die herhaaldelijk op gang komen en weer afnemen, soms over meerdere dagen. ‘Dit patroon wordt regelmatig geduid als latente fase of ‘nog niet in partu’, waarna vrouwen naar huis worden gestuurd. In andere situaties wordt juist gekozen voor weeënstimulatie, omdat de weeën niet als regelmatig of krachtig genoeg worden beoordeeld. Vanuit een fysiologische blik is het juist bij dit patroon helpend om eerst de vraag te stellen: waar bevindt de baby zich en wat vraagt dit moment van het lichaam? Het ondersteunen van balans in het lichaam, het verkennen van de positie van de baby en het kiezen van houdingen die rotatie en indaling ondersteunen, kan in zulke situaties bijdragen aan de verdere voortgang. Nog voordat het proces wordt onderbroken of versneld.’
Begrip
‘We zijn zo gehecht aan het idee dat het allemaal om de ontsluiting moet gaan’, betoogt Jennifer, ‘maar daar gaat het niet over. De ontsluiting volgt vanzelf als de baby goed gepositioneerd is en de spildraai kan maken. Als vrouwen na acht uur weeën opvangen horen dat ze nog maar twee centimeter ontsluiting hebben, dan kan op dat moment de hele fysiologische bevalling om zeep geholpen worden. Want dan willen veel vrouwen – zeker als ze geen goede ondersteuning hebben – naar het ziekenhuis voor een epiduraal of voor weeënopwekkers.’ Een doel is dat de bevalling zo comfortabel mogelijk is. ‘Als dat niet zo is, dan zijn er dingen die barenden en verloskundigen kunnen doen. Dat begint bij het begrijpen van het lichaam. Als je weet hoe je lichaam werkt, en je begrijpt hoe een baby geboren wordt, kun je op basis van die goede voorbereidingen betere keuzes maken.’
Unieke positie
CenteringZwangerschap is volgens Jennifer Walker een waardevolle aanpak, omdat het de vrouw meer autonomie geeft en gezondheid vanuit een breed en gezamenlijk perspectief benadert. ‘In Nederland hebben we nog een systeem dat uitgaat van gezondheid aan het begin van een zwangerschap, en niet van ziekte.
In veel landen is dat uitgangspunt al verdwenen. Ik denk dat het belangrijk is dat we dat vasthouden.’ Tegelijk ziet ze dat er ook in Nederland soms te snel wordt ingegrepen. ‘Als we beter zouden begrijpen waarom een baring stagneert, kunnen we iets aan de oorzaak doen. Dan kan het lichaam het zelf verder oplossen. Sterkere weeën opwekken met een oxytocine-infuus is dan niet altijd de oplossing. Het is belangrijk om de eigen mogelijkheden van het lichaam te benutten en vanuit dat fundament met elkaar te werken.’
Vanuit haar internationale ervaring zegt ze tot slot: ‘Nederland heeft nog een uniek systeem met thuisbevallingen en kraamzorg, dat is écht een voorbeeld wereldwijd. Dit is het moment om als zorgprofessionals het natuurlijke proces van baren scherp in beeld te houden en meer vanuit die gedachte te werken. Dat vraagt om een geleidelijke en gezamenlijke systeemverandering.’

Cortonen luisteren naar eer en geweten. Het KNOV-standpunt Intermitterende Auscultatie durante partu
Tekst: Myra Langenberg | VRHL Content en Creatie, 2026-1
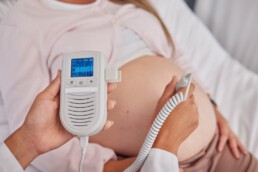
Tijdens de bevalling naar de foetale hartslag luisteren: een belangrijke graadmeter voor de conditie van het ongeboren kind. Toch was er tot voor kort geen landelijke richtlijn voor. Nu is dat standpunt er wel, maar zonder vaste frequenties of tijdseenheden. Waarom is dat? Alieke de Roon-Immerzeel, verloskundige en bestuurder bij de KNOV, en Margot Klein Essink, verloskundige en beleidsadviseur Ontwikkeling & Innovatie bij de KNOV, geven uitleg.
Het luisteren naar de hartslag van het kind tijdens de bevalling is al decennia gebruikelijk’, vertelt Alieke. ‘Gebaseerd op de klinische expertise van de verloskundige, niet volgens een richtlijn of standpunt. Want we hebben nooit vastgelegd hoe je zou moeten luisteren. Het is een momentopname: hoe staat het er op dat moment voor met het kind? En de keuze om te luisteren – en vervolgens hoe lang en hoe vaak – verschilt enorm per situatie: de context is allesbepalend.’
'Bij cortonen luisteren gaat het niet om kwantiteit, maar om kwaliteit'
Het gebrek aan expliciete kaders veroorzaakte steeds grotere druk van buiten. Bij uitspraken over klachten, geschillen en tuchtzaken kwam steeds vaker naar voren dat er een richtlijn zou moeten komen. Als houvast voor de verloskundige en als controle achteraf: heeft de verloskundige de bevalling goed begeleid? Alieke: ‘Ook de Inspectie Gezondheidszorg en Jeugd (IGJ) vroeg hier specifiek naar. Dat maakt dat we ons ertoe moesten verhouden.’
Geen kwantificering
Het KNOV-standpunt verschilt van veel internationale richtlijnen, die vaak vaste frequenties hanteren. Margot legt uit: ‘Er is geen beschikbaar bewijs dat laat zien dat een bepaalde frequentie of duur beter is. Sterker nog: we weten ook niet wat de gevolgen zijn als je wél heel frequent met je doptone luistert. Dus we laten het aan de professionele beoordeling van de verloskundige zelf over hoe vaak en hoe lang ze luistert. Ons standpunt: luister op basis van jouw kennis en ervaring, in samenspraak met je cliënt. Zorg voor een juiste interpretatie van de hartslag en een logisch vervolgbeleid. Wij kwantificeren dit verder bewust niet, omdat dit per situatie kan verschillen.’
Onnodige interventies voorkomen
‘Uit onderzoek blijkt dat continue CTG-monitoring leidt tot meer onnodige interventies’, vervolgt Margot. ‘Die willen we juist voorkomen. Er is geen onderzoek gedaan naar luisteren met de doptone of monoauraal stethoscoop. Met de kennis die we hebben over het CTG weten we wél dat we niet te vaak moeten luisteren. Tegelijkertijd willen we ons wel een beeld kunnen vormen van de foetale conditie. Dat betekent dat we geen vaste frequentie voorschrijven. We gaan uit van de expertise, morele afweging en professionele autonomie van de verloskundige. Bovendien heeft cortonen luisteren volgens een vaste richtlijn een schaduwkant. Het is een vorm van screening, met een groter risico op schijnveiligheid en onterechte geruststelling. Verloskundigen zullen die screening dus wijs – en niet te veel – moeten inzetten. Het is een momentopname, één facet van het geheel. Dat zul je daarom ook goed moeten uitleggen aan je barende cliënt. Met dit standpunt hebben we gezocht naar een wijs midden.’
Een controversiële insteek
Dat het standpunt geen ‘harde’ aanbevelingen bevat, maakt het voor sommigen juist lastig. ‘Het is best controversieel’, erkent Alieke. ‘We voldoen aan het verzoek van de IGJ en het bredere veld om een standpunt, maar inhoudelijk zeggen we: doe dit naar je eigen professionele inzicht. Dit maakt Alieke trots: ‘Het breekt met het bekende en overheersende medicaliserende denken, dat vaak bewijs- en protocolgedreven is. Wij zeggen juist: de evidence ontbreekt, dus is er ruimte om onze professionaliteit vanuit gezondheidsbevordering als leidend te zien. Dit sluit naadloos aan bij de verloskundige beroepsidentiteit, die we vorig jaar hebben vastgesteld.’


Beroepsidentiteit als kompas
Het standpunt rondom cortonen luisteren is het eerste kwaliteitsdocument dat expliciet is vormgegeven vanuit onze beroepsidentiteit. Deze beroepsidentiteit beschrijft het geheel van waarden, kennis en verantwoordelijkheden van de beroepsgroep en fungeert als kompas in een veranderend zorglandschap. ‘De beroepsidentiteit is concreet en geeft houvast’, zegt Margot. ‘In je werk én als het gaat om dit soort standpunten en richtlijnen. Je hoeft je niet af te vragen vanuit welke achtergrond je kijkt of welke visie je hebt, omdat dat kader helder is. Dat maakt het transparant, ook naar de buitenwereld.’
Professionele verantwoording
Margot: ‘In tuchtzaken draait het vaak om jouw handelen: heb je gedaan wat je moest doen? Hoe bewijs je dat? Het partusverslag is dus heel belangrijk. Dan gaat het er niet om dat je elk kwartier naar de hartslag van het kind hebt geluisterd. Het gaat erom dat je zelf goed hebt afgewogen en met je cliënt hebt afgestemd hoe vaak je luistert, wat je bevindingen waren en wat passend vervolgbeleid is én dat je dit goed hebt vastgelegd. Het beluisteren tijdens de bevalling kan bovendien belastend zijn voor de zwangere. Overleg samen wat het beste is in jullie situatie.’ Alieke vult aan: ‘Als je twaalf uur bij een bevalling bent geweest en je hebt geen enkele keer geluisterd, dan moet je met een goed verhaal komen. Dat is ook logisch. Maar stel: je ziet het hoofdje al staan, dan trek je handschoenen aan en ga je niet eerst de doptone pakken omdat dat volgens de regels zo hoort. Het is zó situatieafhankelijk. We weten wat we moeten doen, daar zijn we voor opgeleid.’
In de praktijk zal er op het eerste gezicht dan ook weinig veranderen. ‘Je blijft doen wat je goeddunkt’, zegt Margot. ‘Maar dit standpunt maakt je wel bewuster: waarom doe ik het zo, bespreek ik het ook goed met de cliënt? En doe ik het wel goed? Je volgt niet klakkeloos een regel, maar maakt elke keer opnieuw een bewuste afweging: hoe vaak en lang luister ik? Je kunt je met dit standpunt niet verschuilen achter getallen, maar moet zelf nadenken. Dat is winst.’
'Vertrouw op je klinische expertise, morele afweging en professionele autonomie'
Intervisie
Alieke: ‘De afgelopen jaren zijn regionaal veel protocollen ontwikkeld die wél voorschrijven hoe vaak je moet luisteren. Die zijn vaak behoorlijk medicaliserend. Mijn dringende oproep is dan ook: ontwikkel als regio’s geen eigen richtlijnen meer, maar trek ze terug of herijk ze op basis van ons standpunt. Het landelijk beleid hoort leidend te zijn. Verder hoop ik dat ons standpunt uitnodigt tot intervisie. Het is een prachtig onderwerp om met elkaar te bespreken, bijvoorbeeld op basis van partusverslagen. Het zou mooi zijn als dit breed wordt opgepakt. Ik zie hierin mogelijk ook een rol voor de KNOV-academie die in april opengaat. Dit standpunt is een goede basis voor het morele gesprek en het gesprek over bekwaamheid: hoe weet je dat wat je doet, goed is?’ Margot hoopt vooral dat verloskundigen zich door het standpunt gesteund voelen. ‘Het geeft expliciet aan wat verloskundigen al zo goed doen: handelen naar eer en geweten.’ Alieke knikt instemmend. ‘Je krijgt de vrijheid om zelf het goede te doen. Kwantificeer niet naar frequentie en dergelijke, maar kwalificeer. Hoe blijf ik een goede verloskundige? En hoe ondersteunen we elkaar daarin? Als dit standpunt daaraan bijdraagt, dan is het geslaagd.’
Kinderen krijgen – of niet. Wat doet dit met jou als verloskundige?
Tekst: Hedy Jak | VRHL Content en Creatie, 2026-1
Heeft het wel of niet krijgen van kinderen invloed op hoe je als verloskundige je vak uitoefent? Eigen ervaringen kunnen verdiepen, maar soms ook wringen met professionele afstand en verwachtingen. Vijf verloskundigen met ieder een eigen verhaal vertellen openhartig.
'Mijn liefde voor het vak zit diep'
 Nalinie Sriram (50) werkte vanaf haar 23e als verloskundige en probeerde veertien jaar lang zwanger te worden. Dat lukte helaas niet, tot ze in verwachting raakte van haar nu zevenjarige zoon.
Nalinie Sriram (50) werkte vanaf haar 23e als verloskundige en probeerde veertien jaar lang zwanger te worden. Dat lukte helaas niet, tot ze in verwachting raakte van haar nu zevenjarige zoon.
‘Toen ik op mijn 42e onverwachts zwanger raakte, werkte ik al bijna twintig jaar als verloskundige. Het klinkt wellicht wat afwijkend, maar mijn zwangerschap en bevalling hebben geen invloed gehad op hoe ik naar het vak kijk en de wijze waarop ik het uitoefen. Op die leeftijd had ik al een visie, een eigen manier van praktijk-voeren en had ik mijzelf als (vak)vrouw al ontdekt en ontwikkeld.
Mijn kinderwens bracht fertiliteitsbehandelingen met zich mee. Tijdens de behandelingen werkte ik door als verloskundige en echoscopist. Ik herinner mij dat ik wat sceptische gedachten had over ouders die teleurgesteld waren over het geslacht van hun kindje. Waar was de blijdschap voor dat perfecte gezonde kindje? De fertiliteitsbehandelingen waren helaas niet succesvol. Ondanks alle gevoelens die dit met zich meebracht, bleef ik naar cliënten toe altijd hetzelfde. Mijn ongewenste kinderloosheid verwerkte ik thuis. Dat had geen plek binnen mijn vak. Mijn privéleven hield ik bewust gescheiden van mijn werk.
Wanneer ik bij een bevalling was, ging de deur figuurlijk dicht. Dan was er alleen nog dat kleine wereldje met mijn cliënt en haar partner. Hun behoefte aan zorg, advies en begeleiding bepaalde hoe ik daar stond, en niet wat ik qua gevoelens van thuis meenam. Ook niet nadat ik mijn eigen zwangerschap- en bevallingsverhaal had. Mijn liefde voor het vak zit diep. Helaas was ik genoodzaakt om mijn baan als verloskundige in het ziekenhuis op St. Maarten op te geven door aanhoudende rugklachten.
Mijn respect voor het moederschap is veranderd. Als verloskundige word je opgeleid om tot zes weken post partum medische zorg en begeleiding te geven. ‘Het echte werk’ begint mijns inziens als een moeder weer aan het werk gaat, of thuis fulltime als moeder werkt. Moeders houden veel ballen in de lucht!’
'Het scherpe gevoel is veranderd'
 Reina Bulder werkt als waar-nemend verloskundige in Drenthe. Zij is zelf nooit moeder geworden. Vooral als jonge, startende verloskundige was dat soms lastig voor haar.
Reina Bulder werkt als waar-nemend verloskundige in Drenthe. Zij is zelf nooit moeder geworden. Vooral als jonge, startende verloskundige was dat soms lastig voor haar.
‘Vlak voor mijn trouwdag kreeg ik de diagnose PCOS. Hormoon-behandelingen en mogelijke vruchtbaarheidstrajecten zagen we niet zitten en we besloten het zo te laten.
In de beginjaren van mijn werk was het ongewenst kinderloos zijn soms pittig. Ik herinner mij een specifieke case nog goed. In mijn eigen verlangen naar een kind, had ik moeite met een cliënt die ongewenst zwanger was en haar kindje niet wilde hebben. De gedachte ‘geef het kindje maar aan mij’, schoot toen door mijn hoofd. Helemaal niet reëel natuurlijk. Deze gevoelens hebben mijn werk als verloskundige niet beïnvloed, ik zorgde natuurlijk goed voor deze vrouw. Maar ik vond dit destijds wel een ingewikkelde situatie. Het scherpe gevoel een kindje te willen, is door de jaren heen echt veranderd.
Mijn geloof en een specifieke passage uit de Bijbel hebben mij daarbij geholpen. Ik leerde dat ik mij kon richten op en verliezen in het gemis van geen kind hebben, maar dat het helpender is te kijken naar wat er wél allemaal is om dankbaar voor te zijn. Dat neemt het verdriet niet altijd weg, maar het is nu echt helemaal oké dat ik geen kinderen heb. Praktisch is het ook gewoon handig. Ik kan werken wanneer ik wil en er is tijd en ruimte voor andere leuke dingen.
Ik vind het leuk dat ik wél kan meepraten over zwanger zijn, bevallen en kraambed; ik heb het zelf niet ervaren, maar maak het van de zijlijn van heel dichtbij mee. Dat ervaar ik meer als een voordeel dan een nadeel: zo ben ik er op mijn manier onderdeel van. Ik kan bij bevallingen zijn en heb al honderden baby’s in mijn handen gehad. Een groot voorrecht.’
'De kwetsbaarheid zie ik scherper'
 Ester Verhoeven werkt bij verloskundigenpraktijk Cuijk Mill in het plaatsje Mill en trad begin dit jaar toe tot de maatschap. In april 2025 beviel zij van haar zoon Abel. Tijdens haar zwangerschap kreeg zij te maken met hyperemesis.
Ester Verhoeven werkt bij verloskundigenpraktijk Cuijk Mill in het plaatsje Mill en trad begin dit jaar toe tot de maatschap. In april 2025 beviel zij van haar zoon Abel. Tijdens haar zwangerschap kreeg zij te maken met hyperemesis.
‘In het algemeen heeft het ouderschap mij als verloskundige niet fundamenteel veranderd, ik heb geen andere klinische blik gekregen, maar wel andere voelsprieten. Door mijn eigen ervaring met hyperemesis, is mijn kijk daarop wel veranderd. Het komt weinig voor en je hebt verschillende gradaties. Voor mij betekende het dat ik heel misselijk was. Ik kon alleen maar op mijn linkerzij liggen met de gordijnen dicht. Als ik me omdraaide of opstond moest ik braken. Soms kon ik niet meer stoppen met braken, het was dan niet te doen. Tijdens de zwangerschap ben ik vijftien keer opgenomen voor een infuus met vocht.
Ik zie nu nog scherper de intensiteit en kwetsbaarheid van vrouwen, en hun omgeving, die dit moeten doorstaan. Sommige cliënten met hyperemesis voelen zich onvoldoende gehoord en gesteund. Ik merk dat mijn medische blik hetzelfde is gebleven, maar dat ik vrouwen die dit hebben nu nóg serieuzer neem en eerder doorpak. Hyperemesis is zeer ingrijpend en je wilt voorkomen dat je achter de feiten aanloopt. Ik ben beter in staat om praktisch mee te denken omdat ik weet hoe impactvol het is.
Waar ik alert op ben, is dat ik mijn eigen ervaringen niet projecteer op een cliënt. Daarmee zou ik iemand per definitie tekortdoen. Door het ouder worden, mijn nieuwe identiteit als moeder, het afronden van mijn master Healthcare, Policy, Innovation en Management en het toetreden tot de maatschap, vergaarde ik meer kennis. Het verdiept en verbreedt mijn blik, en maakt mij nog bewuster van mijn rol als verloskundige.
Voor de geboorte van Abel was ik een workaholic. Een extra dienst of spreekuur, niets was te veel. Mijn perspectief is veranderd: van ‘ik bén verloskundige’ naar ‘ik ben Ester en ik wérk als verloskundige’. Gelukkig kan ik werk en privé goed combineren. Binnen de praktijk hebben we een jong team en streven we naar zo duurzaam mogelijk werken, met meer balans tussen werk en privé en ruimte voor andere dingen.’
'Ik ben blij met het leven dat ik nu heb'
 Laura van den Broek (39) is al zestien jaar eerstelijns-verloskundige in Raamsdonksveer en omgeving. Ze is mede-eigenaar van de praktijk en bewust kinderloos.
Laura van den Broek (39) is al zestien jaar eerstelijns-verloskundige in Raamsdonksveer en omgeving. Ze is mede-eigenaar van de praktijk en bewust kinderloos.
‘Veel jonge vrouwen hebben het beeld van ‘ik word later moeder’. In mijn twintiger jaren had ik dat ook. Maar ik ben nooit zo ver gekomen. Ik weet niet wat rammelende eierstokken zijn. Mijn huidige partner heeft nooit een kinderwens gehad. We gaan graag op vakantie en met een eigen praktijk en de druk en verantwoordelijkheid die daarbij komen kijken, vind ik het zálig om thuis op de bank te kunnen ploffen. Zonder kinderen die nog van alles nodig hebben. Ik ben blij en gelukkig met het leven dat ik nu heb en heb niet het gevoel iets te missen.
Als jonge verloskundige kreeg ik regelmatig de vraag of ik zelf kinderen had. Iedereen begreep het als dat nog niet het geval was. Maar als je ouder wordt, verandert de reactie op kinderloosheid. Dan kijken cliënten je ineens verbaasd aan. Ik leg dan uit dat het een bewuste keuze is. Daar ben ik open en eerlijk over. Gek genoeg wordt het vaak nog vreemd gevonden dat ik als verloskundige geen kinderen wil.
Wat ik lastig vind, is als ik het gevoel krijg dat iemand – doordat ik zelf geen zwangerschap en bevalling heb meegemaakt – twijfelt aan mijn kundigheid. Maar dat staat los van elkaar. In sommige gevallen wil ik nog weleens de vraag stellen: moet een oncoloog zelf kanker hebben gehad om te snappen wat zijn vak inhoudt en om een goede arts te zijn? Met die vergelijking kan ik de twijfel over mijn vakbekwaamheid en rol als verloskundige vaak wegnemen.
In mijn werk heb ik al veel gezien en meegemaakt. Stel dat ik wel kinderen had gekregen, dan wil dat niet zeggen dat het voor die ander voelt zoals het voor mij voelt. Ik vind het belangrijk open te staan voor iedereen en te luisteren naar wat mijn cliënten willen, en wat ze van mij nodig hebben.’
'Mijn geduld raakte sneller op'
 Toen Marijke Hesselink (33) na de bevalling van haar eerste dochter weer aan de slag ging, had ze het gevoel een minder goede verloskundige te zijn geworden. Ze besloot voor nu het vak te verlaten.
Toen Marijke Hesselink (33) na de bevalling van haar eerste dochter weer aan de slag ging, had ze het gevoel een minder goede verloskundige te zijn geworden. Ze besloot voor nu het vak te verlaten.
‘Verloskunde was mijn grote passie. Iets waarvan ik dacht dat ik het mijn hele leven zou doen. Maar na mijn eigen bevalling drieënhalf jaar geleden, veranderde er iets. Mijn geduld met de vrouwen die ik begeleidde, raakte sneller op. Daarbij benadruk ik dat ik uiteraard nooit iemand negatief of onheus heb bejegend.
Mijn bevalling liep volledig anders dan gepland. Ik wist al dat mijn dochter in stuit lag, dus mijn gedroomde badbevalling thuis ging niet lukken. Met 39 weken beviel ik in het ziekenhuis; in drie uur tijd van potdicht naar volledige ontsluiting. Mijn dochter bleek dysmatuur: alle toeters en bellen gingen af. Toch kijk ik positief terug op mijn bevalling, terwijl velen mijn bevallingsverhaal zouden ervaren als bijzonder pittig of traumatisch.
Toen ik na mijn verlof weer aan de slag ging, merkte ik dat ik moeite had met mijn eigen gevoel als iemand – vanuit mijn perspectief na de bevalling – ‘zeurde’ dat de bevalling niet precies ging zoals ze wilde, mopperde over kwaaltjes of bij het eerste pijntje al pijnstilling eiste. Ik merkte dat ik cliënten niet meer kon bijstaan op de manier waarop ik dat wilde. Met zo’n houding kun je als verloskundige niet aan het bed staan. Om te voorkomen dat mijn gevoel van invloed zou zijn op mijn cliënten, heb ik toen vrij snel gezegd: ‘Dit is in deze levensfase niet mijn vak’.
Ik ging me volledig focussen op de praktijk die ik twee jaar eerder had opgezet, waarbij ik mensen met hormonale en anticonceptie-vragen hielp. Nu ik in verwachting ben van de tweede, heb ik besloten mijn praktijk te sluiten. Op dit moment is dit voor mij de beste beslissing. Ik heb mijn verlostas voor een habbekrats verkocht aan een verloskundige die in Afrika gaat werken. Draag ik op die manier toch nog iets bij aan het mooie vak.’
Rodante van der Waal over grensoverschrijdend gedrag, obstetrisch geweld en de rol van de verloskundige
Tekst: Myra Langenberg | VRHL Content en Creatie, 2026-1
Beeld: Verena Blok (portretfoto Rodante)
Onze geboortezorg staat internationaal bekend om de sterke eerstelijnsverloskunde, keuzevrijheid en relatief lage medicalisering. Toch laten cijfers, ervaringen en steeds meer onderzoek zien dat dit maar een deel van het verhaal is. Want ook hier hebben we te maken met grensoverschrijdend gedrag, obstetrisch geweld en structurele ongelijkheid. Vaak subtiel en genormaliseerd – en juist daardoor moeilijk bespreekbaar. Rodante van der Waal legt in haar boek Baas in eigen buik – een essay over reproductieve rechtvaardigheid, dat is genomineerd voor de Socratesbeker 2026, de vinger op de zere plek.
Wie kent ’m niet: de leus ‘baas in eigen buik’. Hij bestaat al 56 jaar, maar is actueler dan ooit. Want vruchtbaarheid wordt nog steeds getekend door onrecht:
de criminalisering van abortus, hogere moeder- en babysterfte bij mensen van kleur en zich opstapelend bewijs van grensoverschrijdend gedrag in de geboortezorg. Verloskundige, filosoof en dichter Rodante van der Waal vond het tijd voor een onderzoek.
Is verloskunde wel zo vrouwgericht?
Rodante studeerde filosofie, met een groeiende interesse in feminisme, gender en lichamelijke ervaring. ‘Ik hield me veel bezig met vragen rond autonomie, lichamelijkheid en wat het betekent om vrouw te zijn.’ Het idee om vervolgens verloskunde te studeren bleek een logische stap. ‘Verloskunde is in essentie een feministisch vak. Het is een unieke combinatie van theorie en praktijk, van politieke ideeën over zelfbeschikking en heel concreet lichamelijk werk. Maar tijdens mijn stage ontdekte ik ook een andere kant van het werk. Ik zag dat vrouwen regelmatig niet serieus werden genomen, dat hun grenzen vaak werden overschreden en dat er sprake is van seksisme. Dat botste enorm met het beeld dat ik had van verloskunde als vrouwgericht en emanciperend. Die ervaring vormde de basis voor mijn promotieonderzoek naar grensoverschrijdend gedrag in de geboortezorg. Ik wilde begrijpen hoe het kan dat juist op zo’n kwetsbaar moment in iemands leven – tijdens een zwangerschap en bevalling – zulke nare ervaringen voorkomen.’
Toegankelijke vertaling
Haar promotieonderzoek werd bekroond met de prijs voor het beste feministische proefschrift van de afgelopen drie jaar. ‘Een eer’, vindt Rodante. ‘Ik ben er trots op en wilde het onderzoek niet in de ivoren toren van de universiteit laten verdwijnen. Daarom heb ik er een publieksversie van gemaakt. Baas in eigen buik gaat over de Nederlandse geboortezorg, grensoverschrijdend gedrag dat zich hier voordoet en ethische kwesties als het gaat om autonomie en de wensen van zwangere vrouwen. Het is een toegankelijke en persoonlijke vertaling van mijn onderzoek, speciaal geschreven voor zorgverleners. Want als we iets willen veranderen in de geboortezorg, moet deze kennis juist terechtkomen bij verloskundigen en artsen op de werkvloer, en niet verdwijnen in de universiteit.’
'De geboortezorg wordt vaak gezien als goed georganiseerd en goedbedoeld. Juist daarom is het erkennen van structurele problemen
zo lastig'

Obstetrisch geweld
In haar boek laat Rodante zien dat obstetrisch geweld in Nederland vaak voorkomt in relatief ‘lichte’, maar daarom niet minder impactvolle vormen. ‘Het gaat hier meestal niet om schreeuwen of fysieke mishandeling, maar om medische interventies zonder toestemming, of met onvoldoende uitleg. Denk maar aan een vaginaal toucher zonder toestemming of door meerdere zorgverleners of stagiairs, en de knip die nog te vaak met onvoldoende toestemming wordt gezet. We moeten nooit vergeten dat inwendig onderzoek een vorm van penetratie is, ook al is het voor ons verloskundigen een dagelijkse handeling. We vragen lang niet altijd voldoende expliciet en uitgebreid toestemming, terwijl één op de tien vrouwen ernstig seksueel geweld heeft meegemaakt. Dat kan een enorme trigger zijn. Meer respect en voorzichtigheid is hier op zijn plaats.’ Als het gaat om de knip zijn de cijfers extra confronterend:
in Nederland vindt in ongeveer 42 procent van de gevallen een episiotomie plaats zonder dat hiervoor toestemming is gevraagd. Sommige vrouwen geven zelfs expliciet aan geen knip te willen, en krijgen ’m toch. ‘Soms wordt het wat eufemistisch omschreven: ‘Ik ga je nu een beetje helpen.’ Maar het gaat wel om een invasieve handeling aan extreem intiem weefsel, met mogelijk langdurige gevolgen. Niet iets om lichtzinnig over te doen, dus. Wat het probleem complex maakt, is dat deze handelingen vaak voortkomen uit goede intenties.
Zorgverleners willen het beste voor moeder en kind. Maar goede intenties sluiten grensoverschrijdend gedrag niet uit.’ Volgens Rodante is het idee dat er bij levensreddende interventies geen tijd is om toestemming te vragen, vaak overtrokken. ‘In mijn onderzoek gingen de voorbeelden van obstetrisch geweld nooit over levensreddende interventies onder tijdsdruk. De knip kán het leven van een baby redden, maar er is zelden te weinig tijd om toestemming te vragen.’
 Genormaliseerd en goedbedoeld
Genormaliseerd en goedbedoeld
Volgens Rodante is obstetrisch geweld een genormaliseerde vorm van gendergerelateerd geweld. ‘Dat maakt het moeilijk om er kritiek op te hebben.
De geboortezorg wordt vaak gezien als goed georganiseerd en goedbedoeld.
Juist daarom is het zo lastig om te erkennen dat er ook structurele problemen zijn. Terwijl een op de tien vrouwen fysiek grensoverschrijdend gedrag ervaart tijdens haar zwangerschap of bevalling, en een op de tien tot een op de vijf een traumatische ervaring heeft, voornamelijk door hoe ze behandeld worden door zorgverleners. Ik ben dan ook blij met de erkenning van mijn onderzoek: mijn interdisciplinaire aanpak – filosofisch, historisch én praktijkgericht – wordt serieus genomen. Dat helpt om het gesprek verder te brengen, ook buiten de academie, in de praktijk.’
Persoonlijke, concrete praktijkverhalen
‘Ik verwacht niet dat veel verloskundigen, artsen, verpleegkundigen en kraamverzorgers mijn proefschrift zullen lezen. Daarom heb ik de boodschap toegankelijker gemaakt in mijn boek. Het is geen vereenvoudigde samenvatting.
Ik heb het onderzoek helemaal herschreven. Inclusief casuïstiek, persoonlijke verhalen en concrete situaties uit de praktijk. Die maken het persoonlijker en minder abstract. Mijn boek is niet per se bedoeld voor zwangeren, omdat ik niet weet of het vrolijke lectuur is voor tijdens de zwangerschap, maar juist van hen krijg ik veel positieve reacties. Dat is heel bijzonder. Ze voelen zich gesterkt om zaken bespreekbaar te maken en hun grenzen aan te geven.’
Anders omgaan met autonomie
‘Ik denk dat we ons als verloskundigen anders moeten opstellen als het gaat om autonomie’, vindt Rodante. ‘We zeggen dat de cliënt centraal staat, maar in de praktijk is dat vaak ingewikkeld. Autonomie betekent dat iemand soms iets wil wat ons werk lastiger maakt. Zoals een vrouw die geen inwendig onderzoek wil, of niet uitgevoerd door een man. Of een vrouw die graag thuis wil bevallen na eerdere complicaties, of graag een badbevalling wil waar de praktijk niet op is ingericht.
Het zijn geen exorbitante verzoeken, maar toch reageren we vaak defensief.’ Ze pleit dan ook voor meer ruimte om buiten protocollen te denken. ‘Laten we wat meer ons best doen om zelfbeschikking mogelijk te maken. Vraag jezelf af: is dit verzoek echt zo onredelijk of onveilig, of vooral onhandig binnen het systeem? Een bevalling is niet alleen iets medisch; het is een van de belangrijkste gebeurtenissen in iemands leven. Hier hoort ook het delen van verantwoordelijkheid bij. We zijn gewend om beslissingen voor cliënten te nemen. Maar een kind krijgen en ouderschap draaien juist om het dragen van verantwoordelijkheid. Die ruimte moeten we mensen geven, onder meer met goede voorlichting over eventuele risico’s.’
‘Het gaat niet alleen om gezonde baby’s, maar om het aan de zijde staan van de zwangere. Dat is de kern van verloskunde'
Een hoofdstuk in Baas in eigen buik gaat over kennisongelijkheid. ‘Er is een enorm verschil tussen de kennis van zorgverleners en wat zwangeren weten. Dat kan leiden tot machtsmisbruik, ook al is dat vaak onbedoeld. Zo worden risico’s soms zodanig gepresenteerd dat er voor de zwangere feitelijk geen keuze meer overblijft. Als je zegt: het risico verdubbelt, dan klinkt dat heftig. Maar als het eigenlijk van 0,1 naar 0,2 procent gaat, geeft dat een ander beeld.’
Nadruk op rechtvaardigheid
Centraal in het boek staat het concept reproductieve rechtvaardigheid. Wat bedoelt Rodante hiermee? ‘Deze term gaat verder dan keuzevrijheid of informed consent. Het is een brede visie op rechtvaardigheid als het gaat om voortplanting. Reproductieve rechtvaardigheid staat voor het recht om wel of geen kinderen te krijgen, om kinderen veilig en waardig te baren én om ze in goede omstandigheden te laten opgroeien. Informed consent is een belangrijk middel, maar niet het einddoel. Het is een instrument om reproductieve rechtvaardigheid te realiseren, niet andersom.’ Reproductieve rechtvaardigheid kan niet bestaan zonder aandacht voor racisme, stelt Rodante: ‘De hogere moeder- en babysterfte bij mensen van kleur is geen toeval. Er bestaan vooroordelen over pijnbeleving en er wordt gezegd dat sommige vrouwen minder goed zouden kunnen baren. Ook zijn er taalbarrières, waarbij lang niet altijd een tolk wordt ingezet. Zwangeren van kleur worden vaker niet serieus genomen. Dat leidt tot slechtere zorg en slechtere uitkomsten. Verder is onze opleiding grotendeels vormgegeven rond het beeld van een witte zwangere en witte baby. Dit zorgt voor een gebrek aan kennis. Daar ben ik zelf een goed voorbeeld van. Ik was op kraamvisite bij een zwarte vrouw en was ervan overtuigd dat haar baby niet geel zag, terwijl de zwarte kraamverzorgende het tegendeel beweerde. Omdat ik me bewust was van mijn gebrek aan kennis, besloot ik naar de kraamverzorgster te luisteren. Zij bleek gelijk te hebben: de baby moest worden opgenomen.’
'Laten we wat meer ons best doen om zelfbeschikking mogelijk te maken. Vraag jezelf af: is dit verzoek echt zo onredelijk of onveilig, of vooral onhandig binnen het systeem?'
 Abortus
Abortus
Een belangrijk deel van reproductieve rechtvaardigheid is het recht om géén kind te krijgen, dus vrije toegang tot anticonceptie en abortus. ‘Ik denk dat het onze taak is als verloskundigen om reproductieve rechtvaardigheid mogelijk te maken in de samenleving. Daarom is het jammer dat we ons als verloskundigen weinig inzetten voor abortus, zeker in deze tijd waarin abortusrechten wereldwijd onder druk staan.’ Rodante ziet mogelijkheden voor samenwerking met huisartsen en betere begeleiding bij een medicamenteuze abortus. ‘We begeleiden miskramen, maar trekken onze handen af van abortus, terwijl het medisch gezien veel overeenkomsten heeft. Wij zijn experts in het begeleiden van pijn en emotionele processen rondom vruchtbaarheid. Ik denk dat wij het beste zouden kunnen zorgen voor mensen die thuis een medicamenteuze abortus doormaken. Het is jammer dat we dat niet meer doen.’
Oprechte aandacht
Denkt Rodante dat verloskundigen anders handelen na het lezen van haar boek? ‘Ik hoop dat ze hun cliënten meer oprechte aandacht geven. Om in de woorden van filosofe Simone Weil te spreken: als het gaat om onrecht, is aandacht het beste tegengif. Aandacht maakt mensen die ontmenselijkt of niet serieus genomen zijn, weer mens. En dat geldt zeker voor barende vrouwen, die soms worden gereduceerd tot ‘die op kamer drie’. Er is relationele én radicale zorg nodig. Met relationele zorg bedoel ik: de tijd nemen, meer uitleggen en beter afstemmen met de vrouw in kwestie. Bij radicale zorg gaat het erom dat je het zorgsysteem bij de wortel probeert te veranderen. Radix betekent wortel in het Latijn. Denk aan de continuïteit van zorg en een verloskundige die bij de bevalling blijft, ook al neemt het ziekenhuis haar taken over. Dat vraagt om een andere organisatie van zorg.
Wat ik verloskundigen zou willen meegeven? Genereer die aandacht die van onrecht rechtvaardigheid kan maken. Stel jezelf tijdens je werk af en toe de vraag: wat als dit mijn dochter was? Hoe zou ik dan praten, luisteren en handelen? Daar ligt de kern van verloskunde: het gaat niet alleen om gezonde baby’s, maar ook om de ervaringen van de zwangere. Zodat je cliënt na afloop kan zeggen: ik ben bevallen op een manier die bij mij past en waar ik de regie over had.’
Hoort dit bij ons?
Tekst: Mirjam Streefkerk | VRHL Content en Creatie, 2026-1
Moet je als verloskundige eigenlijk alles goed kunnen? In de afgelopen decennia zijn er rondom ons vakgebied verschillende soorten zorgprofessionals bijgekomen. Die hebben zich gespecialiseerd in onderdelen van de begeleiding die verloskundigen ook bieden. Denk aan de lactatiekundige, de doula of de verloskundig lifecoach. Tegelijkertijd beschreef de KNOV vorig jaar de Beroepsidentiteit van de Verloskundige en werd deze vastgesteld door de ALV. Samen roepen die ontwikkelingen de vraag op: wat hoort nog wel bij ons en wat misschien niet meer? Daarover gaan we in gesprek. Met KNOV-bestuurder Marieke Smith én met professionals die rondom ons vakgebied opereren.
'De rol van de verloskundige is nu belangrijker dan ooit'

Marieke Smith merkt als bestuurder van de KNOV dat verloskundigen zich best vaak afvragen: wat hoort nog wel en wat misschien niet meer bij ons beroep? Met dit artikel hoopt zij het gesprek hierover aan te zwengelen.
‘Wanneer is het inschakelen van bijvoorbeeld een lactatiekundige een logische aanvulling en wanneer voelt het alsof je iets uit handen geeft dat bij je beroep hoort? Een eenduidig antwoord op deze vraag heb ik ook niet, maar we willen wel graag dat onze collega’s hierover gaan nadenken. Ook omdat we vorig jaar onze beroepsidentiteit hebben gepubliceerd. Daarin geven we woorden aan de kern van ons vak en vullen we vanuit de waarden moed, gezondheid en verbinding die identiteit in. Het document nodigt uit om opnieuw te kijken naar de bandbreedte van ons vak: wat is essentieel, wat is aanvullend en welke keuzes passen bij de verloskundige van nu?
Je ziet dat er in de medische wereld in de afgelopen decennia overal subspecialismen bij zijn gekomen. De geboortezorg is daarin niet anders. Daarmee hangt samen dat voor veel mensen de drempel om ergens hulp voor in te schakelen veel lager is geworden. De geboorte van een kind is eigenlijk een gewone levensfase, maar we zijn als maatschappij veel van wat daarbij hoort best wel gaan problematiseren. De zwangerschap zelf, maar ook de baring en de borstvoeding. Daar hoort onzekerheid bij. Het is heel normaal om die te voelen. Maar omdat het zo gewoon is om hulp in te kopen, zie je dat mensen hier graag iets aan willen doen.
Het is prachtig als verloskundigen met affiniteit voor een bepaald deel van hun vak zich daarin verder specialiseren. Juist omdat je dan een specialisme hebt dat nog steeds vanuit het verloskundige, fysiologische denkkader blijft kijken en daarmee soms zelfs minder problematiseert. Tegelijkertijd hoeven wij als verloskundigen er denk ik niet bij iedere hobbel een expert bij te betrekken. Daarmee nemen we ook iets af van onszelf. Of neem de doula: wat zij doet kan natuurlijk heel fijn zijn, maar een deel van wat zij doet hoort ook bij het takenpakket van de verloskundige. Je ziet dat als er een doula bij een bevalling aanwezig is, verloskundigen soms de neiging hebben om zich vooral te richten op de medische controles die ze ook moeten doen en zich niet meer bezighouden met bijvoorbeeld houding en massages.
Door de komst van die extra expertises is de rol van de verloskundige nu belangrijker dan ooit. Een onzekere zwangere kan in korte tijd zomaar bij meerdere mensen terechtkomen. Bij de coach voor haar angsten, bij de doula voor continuïteit tijdens de bevalling en vervolgens bij de lactatiekundige voor de voeding. Dat hoeft niet fout te zijn, maar er is wel iemand nodig die het overzicht bewaart. Een generalist die de grens tussen wat gewoon is tijdens en na een zwangerschap bewaakt en doorverwijst als van dat gewone wordt afgeweken.
Ik vind dus ook dat we er scherp op moeten zijn wanneer we precies doorverwijzen. Als je bij elke onzekerheid meteen een specialist inzet, kan dat ook de boodschap geven: dit is te groot voor jou. Terwijl onze verloskundige traditie ook gaat over ‘met iemand oplopen’ en onzekerheid helpen dragen.
Natuurlijk weet ik ook dat veel verloskundigen door hun caseload minder met iemand kunnen oplopen dan ze zouden willen. Daarom maken we ons als KNOV er ook hard voor dat de caseload per verloskundige naar beneden gaat. De tijd die we daarmee vrijspelen moet wat ons betreft dan naar de sociaal-persoonlijke zorg gaan. Naar gesprekken over ouderschap, borstvoeding en de dingen die onder de oppervlakte meespelen.
Een ander thema dat in het gesprek over dit onderwerp vaak onderbelicht blijft, is de ongelijkheid die het inzetten van extra expertise in de hand kan werken. Want veel van deze extra begeleiding valt buiten de basisverzekering, waarmee de zorgkloof dus groter wordt. Juist daarom is het belangrijk om ook de basis verloskundige zorg op een hoog peil te houden voor iedereen.
Je ziet: er is dus genoeg om over na te denken. Als beroepsgroep hebben we dit gesprek eigenlijk nog nooit breed gevoerd en ik hoop dat dit artikel hier een goed startpunt voor is.’
'We leven nu in een andere tijd'

Arjenne Hoeksema is verloskundig lifecoach en bestuurslid van beroepsvereniging Verloskundig Life Coaches Nederland.
Als verloskundig lifecoach doe ik geen verloskundige handelingen. Ik kom niet aan de buik, ik heb het niet over bloeduitslagen. Ik heb het met mijn cliënten over het mentaal-emotionele stuk tijdens, voor of na een bevalling. Dat kan variëren van iemand die bang is voor de bevalling, tot vrouwen die vastlopen op controleverlies, eerdere ervaringen of rouw.
Achter deze verhalen zitten soms trauma’s waar je de tijd voor moet nemen. Als coach heb ik die tijd, maar toen ik nog als verloskundige werkte had ik die tijd niet altijd. Dan had ik iemand die zat te huilen op het spreekuur, maar moest ik eigenlijk door naar de volgende cliënt. Dat vond ik lastig. In 2008 volgde ik een coachopleiding omdat ik me volledig op het mentaal-emotionele deel rondom bevallen wilde gaan richten. Inmiddels heb ik een eigen coachpraktijk. Ik heb een eigen ruimte in een verloskundigenpraktijk waar ik mijn cliënten ontvang.
Natuurlijk kunnen verloskundigen ook extra tijd en aandacht geven aan deze cliënten en velen zullen dat ook doen. Maar de meerwaarde van verloskundig lifecoaches zit ook in de coachopleiding en andere verdiepende trainingen die we hebben gevolgd. Bij een verloskundig lifecoach kun je bijvoorbeeld actief werken aan je zelfvertrouwen en eigenwaarde, waardoor je soms voorkomt dat spanning en angst uitgroeien tot een trauma. En als er al trauma en posttraumatische stress speelt, dan is er misschien wel traumatherapie nodig. We werken met technieken en interventies die je in de reguliere verloskundige consultvoering niet altijd kwijt kunt, of die niet iedereen ziet zitten, niet leuk vindt om te doen of niet kan. Denk aan visualisaties rond de bevalling, mindfulness, opstellingen, aanraking en bodyscans. Sommigen van ons zijn specialist in hoe de geboorte voor de baby emotioneel aanvoelt. Anderen zijn expert in neonatale hechting of rouw.
Onze meerwaarde zit ook in onze verloskundige achtergrond. Dat betekent dat we snappen hoe het eraan toegaat in de geboortezorg. Mensen komen soms met een verhaal over een dokter die binnenkomt, zich niet voorstelt en meteen begint te onderzoeken. Wij snappen dat dat soms gebeurt. Wij snappen ook dat een verloskundige kan schrikken van een heftige situatie en er dan ineens iets uitflapt waar een cliënt last van kan hebben.
'Ons vakgebied heeft zich ontwikkeld en we zijn ook als mens veranderd'
Wij zijn er ook voor de verloskundige zelf. Voor verloskundigen die zijn uitgevallen, die worstelen met het werk, perfectionistisch zijn, angstig zijn of een rotbevalling hebben meegemaakt. Soms is één gesprek voldoende, soms zijn er meer gesprekken nodig. Maar uiteindelijk is het doel altijd, zowel bij verloskundigen als bij hun cliënten: mensen terugbrengen bij hun eigen zelfhelende vermogen. Of mijn werk eigenlijk ook het werk van een verloskundige is, mag ieder voor zich bepalen. Toen ik in 1993 begon als verloskundige waren we echte allrounders. We deden medische bevallingen, we gaven zelf voedingsadvies en je had het erover als iemand bang was voor de bevalling. Tegelijkertijd was het ook een tijd waarin we veel minder over gevoelens spraken. Depressieve klachten stopten we misschien makkelijker weg. We leven nu in een andere tijd. Ons vakgebied heeft zich ontwikkeld en we zijn ook als mens veranderd. Het is veel gangbaarder om ook bij mentale problemen hulp in te schakelen. Dat vertelt ook mijn oudste van 25: dat op haar werk in de zorg na een heftige ervaring standaard gesprekken met een coach worden aangeboden. Daar ligt geen taboe meer op. Voor de jongere generatie verloskundigen is dit dus ook al veel gebruikelijker: als je ergens mee zit, dan ga je erover praten.’
'We moeten tijdens een zwangerschap veel meer over borstvoeding praten'

Tineke De Backer is lactatiekundige IBCLC en verloskundige.
Toen ik twintig jaar geleden als verloskundige aan de opleiding tot lactatiekundige begon, dacht ik dat ik alles al wel wist over borstvoeding. Maar daar ben ik echt van teruggekomen. Het vak reikt veel verder dan kennis over moedermelk of aanlegtechniek. Het gaat veel dieper in op de materie en gaat ook over babygedrag, co-regulatie, slaap, contactbehoefte en het lezen van signalen. Wij kijken naar borstvoeding vanuit de interactie tussen ouder en baby. Het gaat niet alleen om hoe je de baby aan de borst krijgt, maar ook om wat een baby nodig heeft om te kunnen hechten, drinken, slapen en groeien. Die verschuiving in focus kan voor ouders heel veel verklaren en opluchten. Daarnaast zijn we als lactatiekundigen geschoold in het behandelen van borstvoedingsproblemen zolang een moeder borstvoeding geeft. Ons werk reikt dus verder dan de kraamtijd.
Borstvoeding is niet iets wat je in de kraamweek even regelt. Een goede start ervan begint al in de zwangerschap, daar hebben moeders en partners de verloskundigen echt voor nodig. De zwangerschap is een goed moment om ouders te helpen met voorbereiden, door op verschillende manieren informatie te geven en hun motivatie en vertrouwen in eigen kunnen te versterken.
Wij gaan voornamelijk over voedingsproblemen, maar krijgen ook veel vragen over slapen, dagritme, hechting, dragen, verwennen, groei en gedrag. Een belangrijke meerwaarde van ons vak is dat wij in een lactatiekundig consult de tijd hebben om een voeding te observeren, om patronen over een etmaal uit te vragen en om verder te kijken dan symptoombestrijding. Als een moeder pijn heeft of de baby onrustig is, wil je achterhalen wat de oorzaak is en zorgen voor verbetering. Enerzijds is het van belang om na te gaan hoe een moeder en partner het ouderschap ervaren en wat ze van hun baby verwachten. Maar ik neem ook de tijd om het perspectief van de baby uit te leggen. Ouders denken soms: hij is lastig, hij wil niet slapen of hij doet moeilijk. Maar een baby reageert op impulsen uit zijn lijfje en heeft behoefte aan nabijheid. Als je dat uitlegt, geeft dat vaak meteen rust en handelingsruimte.
Ons vakgebied, onze kennis ontwikkelt zich ook. Ik zie dat verloskundigen nog best vaak johannesbroodpitmeel adviseren bij reflux, maar dat is achterhaald. Dat kan de klachten zelfs verergeren, omdat het zo zwaar op de maag ligt. Een baby met reflux heeft er meer baat bij om overdag vaker te drinken en vervolgens rechtop, tegen een ouder aan, te slapen. Dan komen ze de nachten beter door. Ook merk ik dat veel ouders helemaal niet goed weten waarom huid-op-huid-contact zo belangrijk is. Dat hoor je wel echt te weten.
 De tijdgeest is veranderd en dat zie je ook aan de verloskunde. Die is veel meer gemedicaliseerd en dat heeft ook gevolgen voor de start met borstvoeding. Neem iets wat ik regelmatig zie: moeder en kind worden na de geboorte in een ziekenhuis uit elkaar gehaald. Dat is in principe niet goed voor de borstvoeding. Als de start niet ideaal was, is de reflex vaak om het met allerlei maatregelen te repareren, zoals meteen kolven of strak gaan sturen. Terwijl je vanuit een fysiologisch denkkader eerst teruggaat naar de basis: rust, veel huid-op-huidcontact en nabijheid, zodat moeder en kind weer kunnen reguleren. Zo voorkom je dat je een interventiecascade op gang brengt.
De tijdgeest is veranderd en dat zie je ook aan de verloskunde. Die is veel meer gemedicaliseerd en dat heeft ook gevolgen voor de start met borstvoeding. Neem iets wat ik regelmatig zie: moeder en kind worden na de geboorte in een ziekenhuis uit elkaar gehaald. Dat is in principe niet goed voor de borstvoeding. Als de start niet ideaal was, is de reflex vaak om het met allerlei maatregelen te repareren, zoals meteen kolven of strak gaan sturen. Terwijl je vanuit een fysiologisch denkkader eerst teruggaat naar de basis: rust, veel huid-op-huidcontact en nabijheid, zodat moeder en kind weer kunnen reguleren. Zo voorkom je dat je een interventiecascade op gang brengt.
'Ik zou graag zien dat er wat meer nieuwsgierigheid richting ons vakgebied is'
Ik vind dat verloskundigen zich bewust moeten zijn van de grote waarde van borstvoeding. Daarnaast vind ik dat verloskundigen de basiskennis over borstvoeding moeten beheersen en inzetten. Wat is de juiste positionering van de baby aan de borst? Hoe help ik een moeder om haar baby met een grote diepe hap aan de borst te laten drinken? Wat is normaal (drink)gedrag? Wanneer wijkt het borstvoedingsproces af van het normale? Wanneer heeft een moeder extra begeleiding nodig? Onze betrokkenheid is niet gratis, het kost inderdaad geld, maar uiteindelijk bespaar je er ook een hoop kosten mee als de borstvoeding wel goed lukt. Daarnaast zijn de neurologische, immunologische en biofysiologische gezondheidseffecten van het geven en krijgen van borstvoeding groot. Het zou prachtig zijn als elke regio een lactatiekundige heeft die jaarlijks scholing geeft, die met de regio borstvoedingscijfers bespreekt en verloskundigen helpt om scherp te blijven: wat is gewone onzekerheid en wat vraagt verdieping? Dan versterken verloskunde en lactatiekunde elkaar, en houden we de zorg persoonlijk én goed.’
'We kunnen de verloskundige ontlasten'

Lotte Nijssen is doula en bestuurslid van de Nederlandse Beroepsvereniging voor Doula’s. Ze werkt daarnaast als praktijkassistent bij verloskundigenpraktijk Wolkom en vrouw-moeder-kindcentrum FamVita in Drachten.
Mijn werk gaat over emotionele ondersteuning van de ouders voor, tijdens en na de geboorte. In de zwangerschap kom ik meestal drie keer langs. Bij de één gaat het meer over ademhaling, bij de ander over geboortewensen of massage. Ik geef ook informatie: wat zijn mogelijkheden, waar liggen je keuzes, wat weet je van je eigen geboorte, wat neem je daarvan mee? Ze bellen mij als de bevalling begint. Ik kom wanneer zij dat wensen. Er is bij mij geen grens als: je moet minimaal zoveel centimeter ontsluiting hebben. Tijdens de baring steun ik vooral door er te zijn en de sfeer te bewaken. Ik doe niets medisch. Vaak ontstaat er tijdens een baring een mooie samenwerking met de verloskundige en ook de verpleegkundige of kraamverzorgende, waarin we met elkaar een team vormen.
Een verloskundige komt mij meestal pas voor het eerst tegen bij een bevalling. Ik vraag stellen wel altijd om te vermelden dat ze een doula hebben ingeschakeld, zodat een verloskundige niet voor een verrassing komt te staan. Ik merk dat het hier in Friesland nog wat minder gebruikelijk is om een doula in te huren dan in de Randstad. Zo had ik een tijdje terug een alleenstaande moeder die bewust voor een doula had gekozen. Zij had dat eerder bij de verloskundige aangegeven en kreeg toen te horen: ‘Een doula? Daar werken wij eigenlijk nooit mee.’ Dat maakte haar onzeker: ze wilde wel een doula, maar ze wilde ook niet dat de verloskundige er last van had. Uiteindelijk ben ik een keer meegegaan naar de afspraak en dat nam eigenlijk alle weerstand weg.
Ik denk dat er meer doula’s zijn dan voorheen doordat er veel meer ziekenhuisbevallingen zijn. Daar is het extra fijn dat er een vast gezicht is bij de bevalling. Laatst was ik bij een ziekenhuisbevalling en heb ik het even geteld: in twaalf uur kwamen er tien verschillende zorgverleners aan het bed. In zo’n setting kan een vast gezicht rust geven, ook voor de partner: iemand die de sfeer bewaakt, praktische steun biedt en het verhaal ook mee overdraagt als de medische professionals wisselen. Ik zie hoe de weeën zich ontwikkelen, hoe de barende reageert, hoe het met de partner gaat, of er is geplast, dat soort dingen. Ook worden vrouwen zich bewuster van wat ze nodig hebben en is de drempel om hulp en steun te vragen lager geworden.
Soms hoor ik signalen van angst of terughoudendheid richting doula’s. Ik zou graag zien dat er wat meer nieuwsgierigheid richting ons vakgebied is. Ook omdat ik van verloskundigen soms ook als reactie krijg: ‘wow, wat fijn om met je samen te werken.’ Met ons werk, met onze tijd en aandacht voor de zachte kant van de bevalling, voor zelfzorg, kunnen we ook de verloskundige ontlasten. Helemaal als die af en toe weg moet. Dan is het heel fijn dat er iemand blijft: om te masseren, natte handdoekjes te pakken, praktische dingen te doen. Dat was vroeger veel normaler, en in veel culturen is dat nog steeds zo: als groep een barende ondersteunen, ieder met een eigen rol.’
Omgaan met baringspijn: 'oplossen' versus begrijpen
Tekst: Myra Langenberg | VRHL Content en Creatie, 2026-1
Was in de jaren 70 thuis bevallen nog de norm en ‘hoorde de pijn er gewoon bij’, inmiddels is er, naast pijnstillende medicatie, een groeiend aantal mogelijkheden voorhanden om met baringspijn om te gaan. Een werkgroep vanuit de KNOV stelde een helder overzicht op: de handreiking Omgaan met baringspijn.
Verloskundige en voormalig wetenschappelijk adviseur Noortje Jonker en verloskundige en mindfulnesstrainer Jennisa Peeters maakten deel uit van de werkgroep en waren betrokken bij de totstandkoming van de handreiking. Deze biedt een overzicht van niet-medicamenteuze manieren om met baringspijn om te gaan, ingebed in kennis over hoe pijn fysiologisch werkt. ‘Een bewust gekozen uitgangspunt’, geeft Noortje aan. ‘De handreiking is dan ook geen stappenplan of kant-en-klare oplossing, maar een inhoudelijk kader dat verloskundigen uitnodigt om opnieuw na te denken over pijn, fysiologie en professionele begeleiding. We hadden kunnen kiezen voor een praktisch presenteerblaadje: bij muziek doe je dit, bij aromatherapie dat. Maar dat past niet bij ons vak. We zijn hoogopgeleide professionals. Als je de fundamenten van baringspijn begrijpt, kun je ook variaties wegen en samen met je cliënt kijken wat het beste bij haar past.’
Begrijpen hoe pijn werkt
Als verloskundigen weten we dat baringspijn een belangrijk fysiologisch verschijnsel is met een functie binnen het baringsproces. Voor Jennisa was die fysiologische insteek de belangrijkste motivatie om aan te haken bij de werkgroep. ‘Ik miste met name een wetenschappelijk onderbouwde inspiratiebron die baringspijn meer benadert vanuit de fysiologie. Er is tijdens de counselingsgesprekken in de prenatale zorg vaak meer aandacht voor medicamenteuze oplossingen. Er is vaak minder aandacht voor niet-medicamenteuze pijnstilling en nog minder voor het omgaan met baringspijn. Terwijl je, als je begrijpt hoe pijn werkt, daar alles aan kunt ophangen – met of zonder medicatie.’ Noortje vult aan: ‘Hieraan zie je hoe ons vak verschoven is. Vroeger gaf je je cliënt alleen voorlichting. Nu coach en counsel je veel meer: dit zijn de mogelijkheden, wat past qua omgaan met baringspijn het beste bij jou? Zwangeren bereiden hun baring intensiever voor, dat vraagt ook iets van ons als professionals. In opleidingen is de benadering van pijn eveneens veranderd. Vroeger leerden we vooral dat de pijn er is. Nu gaat het ook over hoe mensen ermee omgaan, en hoe context, verwachtingen en begeleiding hier invloed op hebben. Er zijn misschien wel tweehonderd manieren om met baringspijn om te gaan – maar hoe maak je daar, in die bewuste situatie, bij deze specifieke barende, zinnig gebruik van? Die vraag ligt ten grondslag aan deze handreiking.’
Geen bouwpakket
In oktober 2025 vond een webinar plaats over de handreiking. Verloskundigen gaven aan hier goed mee uit de voeten te kunnen, maar sommigen hadden op een meer praktische toepassing gehoopt. Begrijpelijk, vinden beide werkgroepleden, maar ze plaatsen daar wel een nuance bij. ‘Sommige collega’s hadden misschien graag een soort bouwpakket gezien waar ze meteen mee aan de slag zouden kunnen’, zegt Noortje. ‘Maar dat vinden we een gemiste kans. De handreiking helpt om te beredeneren wat in een bepaalde situatie het meest passend is en geeft aan wat je nog meer kunt aanbieden.’
'Pijn is er in eerste instantie om te begrijpen'

Jennisa herkent die spanning in het werkveld. ‘Als de werkdruk hoog is, is kant-en-klaar materiaal aantrekkelijk. Maar deze handreiking is juist bedoeld om je eigen visie nog verder te ontwikkelen – of om het voorlichtingsmateriaal dat je al hebt voor cliënten verder uit te breiden. En ook om je te inspireren als het gaat om het gesprek over baringspijn, bijvoorbeeld door met cliënten en hun partners zaken te bespreken als: weet je hoe baringspijn werkt? Welke manieren ken je om met de pijn om te gaan? En wat denk je dat bij jou zou passen? Zodat je cliënt een weloverwogen beslissing kan nemen. Hier liggen ook volop kansen en mogelijkheden om dit onderwerp weer kritisch te bespreken met collega’s: gebruik het alledaagse thema ‘omgaan met baringspijn’ bijvoorbeeld eens voor intervisie en bespreek casuïstiek met elkaar.’
Pijn is niet de vijand
Jennisa ziet een verschuiving in de benadering van baringspijn: ‘Ik werk nu zes jaar als verloskundige en zie de laatste jaren veel meer angst voor de pijn. Veel vrouwen willen de pijn bestrijden, of oplossen – vaak zonder eerst te begrijpen waar het over gaat. Dat is een ander vertrekpunt. Ik vind het juist belangrijk om mijn cliënten meer te vertellen over de pijn en het nut ervan. En om weer ruimte te maken voor verwondering. Hoe werkt een bevalling nou eigenlijk? En hoe zit het met de pijn die erbij komt kijken? Hoe zou het zijn als de pijn er gewoon mag zijn? Ik spoor mijn cliënten aan zich in de pijn te verdiepen en die niet meteen te bestrijden met medicatie. Pijn is niet per definitie de vijand.’
De handreiking positioneert zich nadrukkelijk naast de bestaande richtlijnen over medicamenteuze pijnstilling. ‘We zijn niet tegen pijnstilling’, benadrukt Jennisa. ‘Maar wel vóór meer begrip van de fysiologie van baringspijn. Als je beter begrijpt hoe je met pijn om kunt gaan, kan pijnstilling ook een plek hebben in het verhaal.’ Noortje vult aan: ‘Het gaat over het draaglijk maken van de pijn. Wat heb je daarvoor nodig? Dat kan medicatie zijn, maar ook iets anders.’
'De handreiking is een mooi onderwerp voor intervisie'
Grenzen van evidence
Interventies waarbij geen medicatie wordt toegepast, zijn vaak lastig te onderzoeken. ‘Sommige opties hebben geen wetenschappelijke basis en dat is oké’, geeft Jennisa aan. ‘Want gebrek aan evidence is niet hetzelfde als gebrek aan effect. Sommige zaken kun je moeilijk vangen in gerandomiseerd onderzoek, terwijl ze in de praktijk wel degelijk invloed kunnen hebben. Denk aan het gebruik van muziek, ontspanningsoefeningen en aromatherapie.’

 Kennis delen en overleggen
Kennis delen en overleggen
Wat hopen Jennisa en Noortje dat de handreiking teweegbrengt? Noortje: ‘Ik hoop dat verloskundigen met de redenatie over pijn in de handreiking
nog meer handvatten hebben gekregen om per situatie een nog betere afweging te kunnen maken. Zodat ze de handreiking op termijn misschien niet eens meer nodig hebben.’ Jennisa hoopt vooral op zelfreflectie:
‘Dat verloskundigen nog meer gaan nadenken over de mogelijkheden van informeren en counseling. Wij weten hoe baringspijn werkt – en ik vind het vooral belangrijk dat we ervoor zorgen dat we die kennis delen met onze cliënten. Als een zwangere weet hoe die pijn werkt, dan kun je beter met haar overleggen wat haar wensen zijn rondom het omgaan met die pijn. Met andere woorden: wat is mijn vertrekpunt als ik het gesprek aanga over baringspijn? Vertel ik cliënten hoe de pijn te bestrijden is? Of vertel ik hoe baringspijn werkt, wat de functie ervan is en hoe ze hier het beste mee kunnen omgaan om de pijn draaglijk te maken?’
'Gebrek aan evidence is niet hetzelfde als gebrek aan effect'
Empowerment van professional en zwangere
Beiden zien de handreiking als krachtige ondersteuning voor zowel verloskundigen als zwangeren. ‘De handreiking zorgt wellicht voor een beetje meer empowerment, voor zowel verloskundigen als barenden en hun partners’, vindt Noortje. ‘We laten hiermee zien dat er misschien wel meer mogelijk is dan je op het eerste gezicht zou denken. De handreiking
laat zien dat er meer is dan het meest gebruikelijke assortiment bij omgaan met baringspijn. We claimen niet volledig te zijn: er zijn meer mogelijkheden en er komen steeds nieuwe opties bij.’
De handreiking is volgens Jennisa een mooie aanleiding voor meer: ‘Ga op onderzoek uit en kijk wat bij jou en je cliënten past. Dat kan echt een eyeopener zijn – bij mij in ieder geval wel.’
Verloskundige zorg in een wereld die wankelt
Mobiele klinieken brengen moeder- en kindzorg naar conflictgebieden in Oost-Congo
Tekst: Hedy Jak | VRHL Content en Creatie, 2026-1
Beeld: Aangeleverd
Terwijl geweld en ontheemding het dagelijks leven in Oost-Congo bepalen, proberen verloskundigen het verschil te maken op de meest kwetsbare momenten. Met steun van de KNOV en resterende middelen van Midwives4Mothers (M4M) zijn afgelopen zomer mobiele klinieken opgezet in Zuid-Kivu. Het resultaat: basiszorg, voorlichting en vooral menswaardige verloskundige zorg, midden in een conflictgebied.
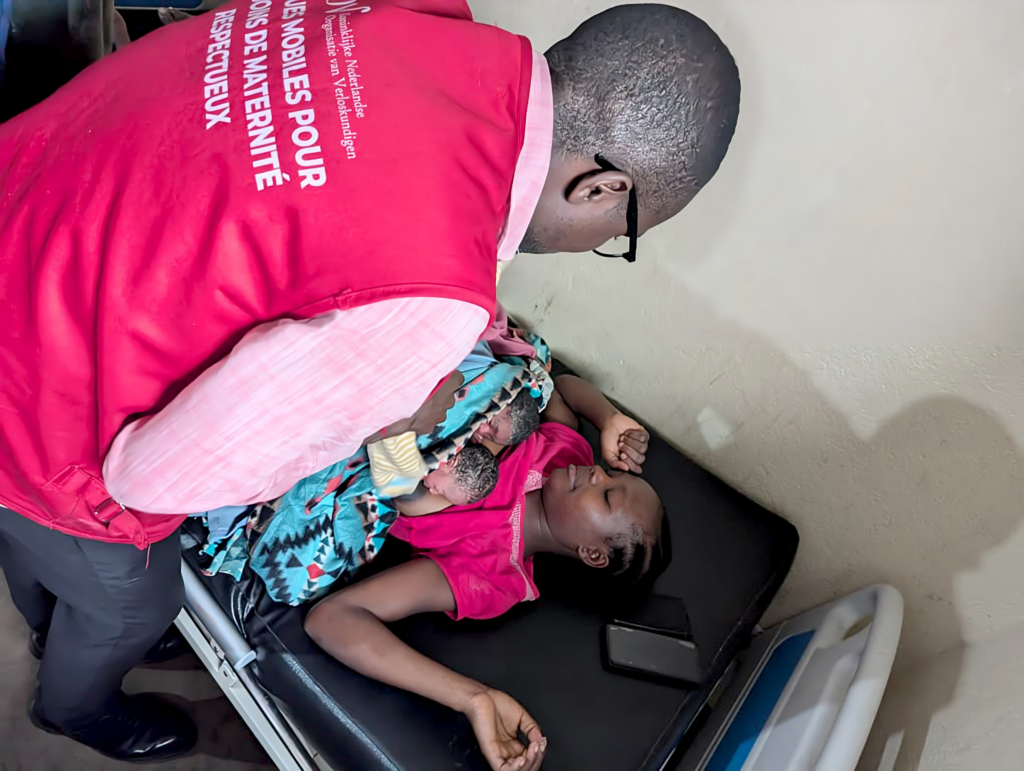
In de Democratische Republiek Congo is veiligheid nooit vanzelfsprekend, zeker niet in de oostelijke provincies. Gewapende conflicten zorgen al jaren voor een voortdurende stroom van vluchtelingen en ontheemden. Gezondheidsfaciliteiten raken beschadigd of verlaten, personeel slaat op de vlucht en juist zwangeren en pasgeborenen betalen daar de hoogste prijs voor.
‘Afgelopen zomer heeft de KNOV met resterend M4M-geld een project in de Democratische Republiek Congo gefinancierd’, vertelt Sanna Veenstra-Kwakkel, beleidsadviseur internationale verloskunde bij de KNOV. ‘Het ging om mobiele klinieken waarbij verloskundigen werden uitgezonden naar gebieden waar veel mensen verbleven die op de vlucht waren voor het geweld. Het verslag dat we ontvingen was zo indrukwekkend, dat het eigenlijk een groter podium verdient dan alleen een nieuwsbericht.’
Van Midwives4Mothers naar mobiele klinieken
Het project kwam tot stand dankzij middelen uit de stichting Midwives4Mothers (M4M), die bij de KNOV waren ondergebracht en nog besteed moesten worden volgens het statutaire doel van M4M: wereldwijd bijdragen aan het terugdringen van moeder- en babysterfte en het versterken van verloskundige zorg. De Congolese beroepsvereniging van verloskundigen, SCOSAF (Société Congolaise de la Pratique Sage-Femme), diende via de International Confederation of Midwives (ICM) een projectvoorstel in. Met het oogpunt om verloskundigen in te zetten in mobiele klinieken in conflictgebieden, waar vaste zorgstructuren grotendeels zijn weggevallen. De KNOV accepteerde het voorstel en ging de samenwerking met SCOSAF aan.
'Verloskundigen slaagden erin om basis moeder- en kindzorg te bieden, precies daar waar die het hardst nodig was'
Verloskundigen in het veld
In augustus en september werden meer dan vijftien verloskundigen uitgezonden naar zwaar getroffen gebieden in Zuid-Kivu, waaronder het Kabare-gebied (Miti-Murhesa, Kavumu, Lwiro) en Kalehe (onder meer het Ihusi General Referral Hospital). Ze werkten in onderbemande ziekenhuizen, mobiele klinieken en direct in de gemeenschappen zelf. De context was complex: vernielde gezondheidscentra, een tekort aan zorgverleners en een grote toestroom van ontheemden. Toch slaagden de verloskundigen erin om basis moeder- en kindzorg te bieden, precies daar waar die het hardst nodig was.
Respectvolle zorg als uitgangspunt
De inzet ging verder dan alleen medische handelingen. Prenatale zorg was een belangrijk speerpunt, omdat veel vrouwen – zeker in ontheemde situaties – niet gewend zijn om controles te krijgen tijdens de zwangerschap. Verloskundigen besteedden daarom veel aandacht aan voorlichting en het verlagen van drempels om zorg te zoeken.
Tijdens de bevalling lag de focus op respectvolle verloskundige zorg. Lokale collega’s werden gecoacht in communicatie met barenden en hun families, het actief betrekken van naasten en het vermijden van onnodige interventies. Ook werd gewerkt met het partogram en werden vrouwen aangemoedigd om verschillende baringshoudingen aan te nemen. Een fluxus postpartum, de belangrijkste doodsoorzaak onder moeders in deze regio, kreeg speciale aandacht. Via mentoring en trainingssessies versterkten de mobiele teams de vaardigheden van lokale verloskundigen.
Ook na de geboorte bleef de zorg niet uit. Vrouwen kregen uitleg over het belang van postnatale controles – drie volgens de WHO-richtlijnen – en er was veel belangstelling voor anticonceptie. Juist in onzekere tijden bleek de behoefte groot, al was het aanbod schaars. Dat tekort was aanleiding voor gesprekken met lokale bestuurders en (religieuze) gemeenschapsleiders om anticonceptie hoger op de agenda te krijgen.
Mannen en jongeren betrekken
Seksuele en reproductieve gezondheid was een apart aandachtsgebied. Adolescenten kregen voorlichting, net als mannen. In een context waarin mannen vaak een grote beslissingsmacht hebben over vrouwen, is hun betrokkenheid cruciaal. Door hen actief te benaderen, probeerden de verloskundigen het draagvlak voor zorg voor vrouwen en kinderen te vergroten.
Werken onder dreiging
De uitvoering van het project verliep niet zonder risico’s. Botsingen tussen de rebellengroep AFC/M23 en het Congolese leger (FARDC) zorgden regelmatig voor geweervuur. Gemeenschapsactiviteiten moesten worden stilgelegd en hele bevolkingsgroepen sloegen opnieuw op de vlucht. Dat onderstreepte de kwetsbaarheid van het werk – en tegelijk de noodzaak ervan.
Wat werkte, wat schuurt
In de eindanalyse van SCOSAF wordt het project als essentieel bestempeld. Sterke punten waren de goede samenwerking met overheden en de ondersteuning vanuit provinciale coördinatie, mede mogelijk gemaakt door het KNOV/M4M-fonds. Tegelijkertijd waren er duidelijke knelpunten: een tekort aan basisapparatuur zoals bloeddrukmeters en doptones, onvoldoende verloskundigen (zowel lokaal als in de mobiele klinieken), beperkte leiderschapsskills onder verloskundigen in de lokale faciliteiten bij besluitvorming, en het gebrek aan verloskundige noodpakketten voor in de mobiele klinieken. De veiligheidssituatie blijft een voortdurende bedreiging, evenals het tekort aan verloskundigen. Toch zijn er ook kansen. De provincie beschikt over inzetbare verloskundigen en het project kan dienen als blauwdruk voor uitbreiding naar andere conflictgebieden.
Meer dan een pilot
De conclusie van SCOSAF is helder: dit pilotproject met mobiele klinieken is van vitaal belang gebleken voor de toegang tot respectvolle verloskundige zorg in conflictgebieden van Zuid-Kivu. De ervaring laat zien dat structurele ondersteuning, monitoring en voortdurende scholing noodzakelijk zijn om de zorg duurzaam te verbeteren.
In een regio waar alles onzeker is, bieden verloskundigen houvast – voor vrouwen, kinderen en gemeenschappen. Met dit project laat de KNOV zien dat internationale solidariteit geen abstract begrip is, maar tastbaar wordt met handen aan het bed, zelfs als dat bed zich in een mobiele kliniek midden in een conflictzone bevindt.
Dankjewel, Marjolein
18 maart 2026Columns en rubrieken,KNOV
Tekst: Marjolein Lansbergen, 2026-1

 Drie jaar lang gaf klinisch verloskundige Marjolein Lansbergen met haar column woorden aan wat ons vak zo rijk en complex maakt: persoonlijk en met oog voor wat soms schuurt, soms verandert en soms juist hetzelfde mag blijven. Ze schreef onder meer over twijfels, mijlpalen, sisterhood, duurzaamheid en de kracht van ‘er gewoon zijn’.
Drie jaar lang gaf klinisch verloskundige Marjolein Lansbergen met haar column woorden aan wat ons vak zo rijk en complex maakt: persoonlijk en met oog voor wat soms schuurt, soms verandert en soms juist hetzelfde mag blijven. Ze schreef onder meer over twijfels, mijlpalen, sisterhood, duurzaamheid en de kracht van ‘er gewoon zijn’.
Met haar laatste bijdrage nam Marjolein in het vorige nummer afscheid als columnist van De Verloskundige. Dat doen wij hier graag nog één keer: dankjewel, Marjolein, voor je prachtige columns. We hebben ervan genoten.
Culturele tradities rondom zwangerschap en geboorte
Tekst: Hedy Jak | VRHL Content en Creatie, 2026-1
Een Amsterdamse, Rotterdamse of Haagse verloskundige zal niet snel schrikken als ze de kamer van een kraamvrouw binnenloopt en ziet dat de pasgeborene een zwarte mond heeft. Voor veel Surinaamse en Antilliaanse gezinnen is het heel gangbaar om malassie te gebruiken; een traditioneel kruidenmiddel dat bij pasgeborenen wordt ingezet tegen spruw. Als je gewend bent om in een multiculturele omgeving te werken, heb je waarschijnlijk geleerd om open, nieuwsgierig en respectvol om te gaan met verschillende rituelen en tradities. Maar verloskundigen in andere delen van Nederland komen mogelijk veel minder verschillende rituelen tegen in hun werk. En – als je wél aan bepaalde tradities gewend bent – hoe ga je er dan mee om als deze haaks staan op jouw professionele oordeel? Fadua el Bouazzaoui, deskundige op het gebied van rituelen in de geboortezorg, deelt haar kennis en inzichten.
Al jarenlang geeft Fadua kraamverzorgenden, verloskundigen en andere zorgverleners trainingen op het gebied van culturele sensitiviteit in geboortezorg en gezondheid. Tijdens het lesgeven merkte zij dat verloskundigen niet altijd weten hoe zij kunnen omgaan met cultuurverschillen in hun werk. Ook zag zij veel misverstanden ontstaan over rituelen en culturele gebruiken. Dat was voor haar de aanleiding om het Handboek geboortezorg bij verschillende culturen te schrijven. ‘Dat deed ik samen met Ingrid Peters, programmaleider zorginnovatie bij het Erasmus Medisch Centrum’, vertelt Fadua. ‘Met haar werk ik al heel lang samen. Zij stortte zich op het theoretische gedeelte en ik schreef over de praktijk.’
 Toegang tot zorg
Toegang tot zorg
‘Culturele tradities kunnen zeker een rol spelen bij de beleving van de zwangerschap’, zegt Fadua. Een open houding is belangrijk. ‘Wees niet bang om veel te vragen, hiermee creëer je direct die open houding en daarmee kom je verder. Je krijgt inzicht in wat er nodig is in een bepaalde situatie en of een gewoonte of ritueel wel of niet veilig is. Denk bijvoorbeeld aan het geven van honing aan een baby in het eerste jaar. Dat kan gevaarlijk zijn, maar is in verschillende culturen nog gebruikelijk. Of het gebruik van henna; zelfgemaakte henna van kruiden kan vaak wel, maar in henna in pakjes kan veel troep zitten die direct in de bloedbaan van de baby kan komen.’
Diverse tradities
Fadua schetst nog meer voorbeelden van culturele tradities en gebruiken die zij in de geboortepraktijk tegenkomt. ‘Denk bij verschillende culturen aan het toedekken van baby’s met meerdere dekens. Families zijn bang dat de baby kouvat.’
Ze vervolgt: ‘In Chinese tradities is het gebruikelijk dat vrouwen zich na hun bevalling de eerste veertig dagen niet wassen. Zij geloven dat het wassen ervoor zorgt dat het lichaam wordt blootgesteld aan kou en dat is binnen de Chinese cultuur niet bevorderlijk voor de gezondheid van de vrouw. Zie je echte risico’s in een bepaalde traditie of bepaald ritueel? Leg dan op basis van je eigen expertise wel uit dat het niet hygiënisch is om je als kraamvrouw zo lang niet te wassen, of dat te warm toedekken gevaarlijk kan zijn en wiegendood tot gevolg kan hebben.’
'Door te vragen, creëer je direct een open houding'
Heeft Fadua ook voorbeelden van een situatie waarin het respecteren van een ritueel bijdroeg aan betere zorg? ‘Zeker. Tijdens een training die ik gaf gaven veel verloskundigen aan dat zij het kaalscheren van een baby op de zevende dag een wat vreemd gebruik vonden. Tot het moment dat ik uitlegde waar dat ritueel vandaan komt. Het idee erachter is dat deze ouders gezegend zijn met een baby. Het haar wordt afgeschoren en op een weegschaal gelegd. Het gewicht wordt omgerekend naar de waarde van goud om daar een minder bedeeld gezin van te eten te geven. Toen zij de achterliggende reden hoorden, konden ze met andere ogen naar deze traditie kijken. Meer weten zorgt vaak voor meer begrip richting ouders.’
Zelf komt Fadua uit een Marokkaanse familie. ‘Ik zeg altijd: ik ben half Nederlands, half Marokkaans. De Nederlandse cultuur heeft mij geleerd dat ik mag zijn wie ik ben, en de Marokkaanse cultuur heeft mij de waarde van gastvrijheid geleerd, het veel samen zijn met familie en het zorgen voor elkaar. Mijn kinderwens bleef lang onvervuld en daar heb ik wel veel vragen over gehad van Marokkaanse familieleden en bekenden. Gelukkig kon ik daar goed mee omgaan. Drie jaar geleden werd ik zwanger. Toen ik vijf maanden in verwachting was, stond ik te dansen op een bruiloft. Alle vrouwen kwamen verhit op mij afgerend en riepen: ‘Ben je gek geworden, stop met dansen! Zo kun je een miskraam krijgen!’. Terwijl, ik weet dat bewegen goed voor mij en de baby is. Dit voorbeeld laat voor mij wel de sociale druk binnen families zien.’
'Het gaat om het tonen van verbinding en respect'
 In de Marokkaanse en Turkse cultuur is het vaak ook gebruikelijk dat zwangere vrouwen álles moeten kunnen eten wat ze willen. ‘Als je dat niet doet, dan wordt je kind geboren met een afwijking. Het is bijgeloof, maar kan wel problemen met zich meebrengen. Veel Marokkaanse vrouwen eten lever. Daar zit veel vitamine A in en dat is niet goed voor de baby. En Turkse vrouwen eten bijvoorbeeld çiğköfte, rauw gehakt, wat ook risicovol kan zijn voor de ongeboren baby. Voor een verloskundige handig om te weten en na te vragen. Dit soort zaken kun je prima bespreken met je cliënt.’
In de Marokkaanse en Turkse cultuur is het vaak ook gebruikelijk dat zwangere vrouwen álles moeten kunnen eten wat ze willen. ‘Als je dat niet doet, dan wordt je kind geboren met een afwijking. Het is bijgeloof, maar kan wel problemen met zich meebrengen. Veel Marokkaanse vrouwen eten lever. Daar zit veel vitamine A in en dat is niet goed voor de baby. En Turkse vrouwen eten bijvoorbeeld çiğköfte, rauw gehakt, wat ook risicovol kan zijn voor de ongeboren baby. Voor een verloskundige handig om te weten en na te vragen. Dit soort zaken kun je prima bespreken met je cliënt.’
Van oudsher
Voor veel vrouwen en gezinnen zijn rituelen rondom geboorte belangrijk (zie kader). ‘Zij hebben dat van oudsher meegekregen’, vertelt Fadua. ‘Zwanger zijn betekent vaak dat de hele familie zwanger is. Vrouwen nemen dan liefdevol advies aan van zussen, moeders, tantes en oma’s. Deze vrouwen worden als ervaringsdeskundige gezien door hun dochters. Dan wil het nog weleens zo zijn dat iets als foliumzuur als medicijn wordt gezien dat de baby kan beschadigen, of ‘iets dat zij ook nooit hebben gehad en ze hebben toch een gezond kind op de wereld gezet’. Dan is het toch echt van belang de noodzaak van foliumzuur uit te leggen.’ Volgens Fadua kunnen verloskundigen het ontbreken van kennis aanvullen en mogen ze zich daarin ook best leidend opstellen. ‘We hebben het tegenwoordig heel vaak over samen beslissen in de zorg, dat is natuurlijk heel mooi. Maar vergeet niet dat een cliënt – waar ze ook vandaan komt – soms ook gewoon onwetend kan zijn en openstaat voor jouw kennis.’
Dezelfde boodschap
De KNOV heeft vorig jaar de beroepsidentiteit van de verloskundige vastgesteld. Met gezondheid, verbinding en moed als belangrijke waarden. Hoe ziet Fadua het omgaan met rituelen in relatie tot het omgaan met die – en jouw persoonlijke – waarden als verloskundige? ‘Iedereen heeft zijn eigen normen en waarden. Dat is oké. Maar realiseer je dat er vaak ook meer overeenstemming is dan je denkt, bijvoorbeeld in relatie tot verbinding. In Nederland schudden wij elkaar de hand bij een begroeting. Zo zijn wij hier opgegroeid. In veel culturen is dat anders. Daar geeft een man de vrouw geen hand, maar legt zijn hand op zijn borst. Het heeft niets te maken met dat hij jou ‘minder’ vindt als vrouw; juist uit respect voor jou als vrouw geeft hij die hand niet. Dat is exact dezelfde waarde, alleen anders gecommuniceerd. Het gaat bij beiden om het tonen van verbinding en respect. Dus hoewel het tegenovergestelde handelingen zijn, dragen ze dezelfde boodschap uit.’
 Er zijn verschillende culturen en andere gebruiken en rituelen, maar er zijn nog meer overeenkomsten, betoogt Fadua. ‘Als zorgverlener vind ik dat je maar één kleur mag zien, dat is rood. Uiteindelijk zijn we allemaal rood vanbinnen.’ Haar advies voor verloskundigen is dan ook: ‘Focus op de overeenkomsten die er zijn, en bouw een vertrouwensband op met jouw zwangere cliënt. Als verloskundige ben je zo belangrijk voor haar.’
Er zijn verschillende culturen en andere gebruiken en rituelen, maar er zijn nog meer overeenkomsten, betoogt Fadua. ‘Als zorgverlener vind ik dat je maar één kleur mag zien, dat is rood. Uiteindelijk zijn we allemaal rood vanbinnen.’ Haar advies voor verloskundigen is dan ook: ‘Focus op de overeenkomsten die er zijn, en bouw een vertrouwensband op met jouw zwangere cliënt. Als verloskundige ben je zo belangrijk voor haar.’