2025 – Nummer 4
17 december 2025Bevoegd en Bekwaam
https://issuu.com/elmamultimedia/docs/knov_de_verloskundige_2025_4
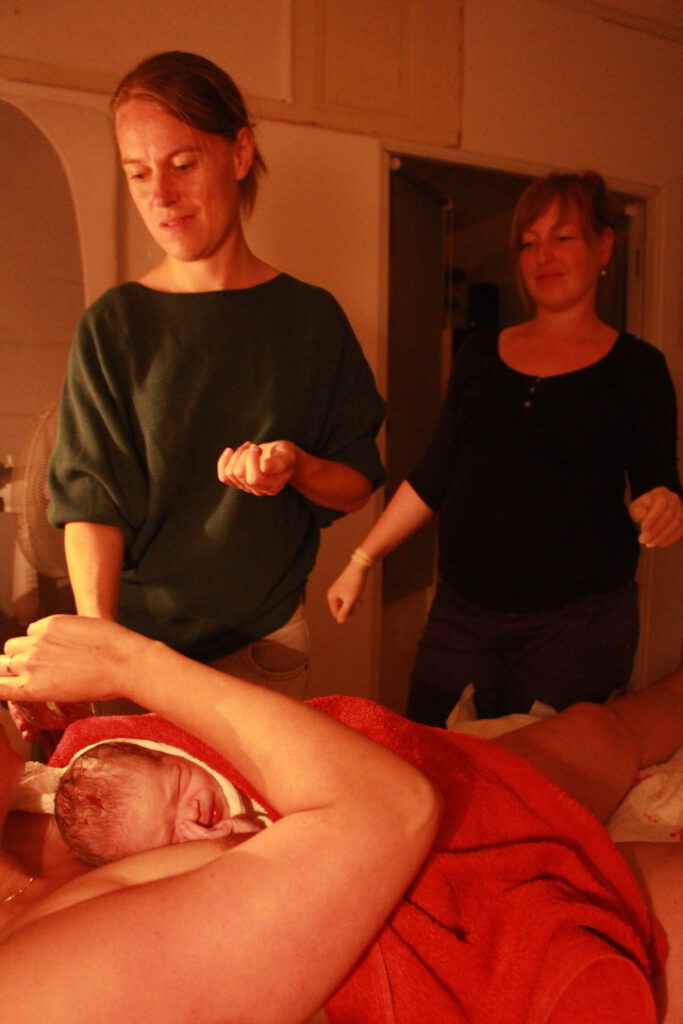
Thuis bevallen met twee verloskundigen zonder kraamzorg
Lees hier de volledige masterscriptie
Tekst: Myra Langenberg | VRHL Content en Creatie, 2025-4
Beeld: Koen van der Kroef (portretfoto), Joris Hoebe (bevallingsfoto’s)
‘Waarom doen we dit eigenlijk niet vaker?’, vraagt verloskundige Samie Zijlstra zich af. Ze doelt op het begeleiden van thuisbevallingen met twee verloskundigen, zonder kraamzorg. Dit lijkt een ongewone gedachte. Toch groeit de interesse voor deze vorm van samenwerking. Uit praktische overwegingen, maar ook vanuit een bredere reflectie op autonomie, kwaliteit van zorg en duurzame inzetbaarheid.
Samie werkt sinds 2009 als verloskundige. Eind 2023 besloot ze het over een andere boeg te gooien. ‘Ik wilde wat doen met de frustratie die ik soms voelde. Waarom moeten we steeds de barricades op voor keuzevrijheid, bekostiging en toegankelijke fysiologische eerstelijns verloskundige zorg?’ Dit bracht haar bij de master verloskunde. ‘Ik wilde me verdiepen in beleid en onderzoek, om beleid rondom verloskunde op een andere manier te kunnen beïnvloeden. Door – naast actie te voeren – mijn standpunten met meer kennis te onderbouwen en te proberen mensen aan het denken te zetten.’
Verwachtingen en perspectieven
Samie onderzocht de verwachtingen en perspectieven van eerstelijns verloskundigen rondom het begeleiden van thuisbevallingen met twee verloskundigen. Wat betekent dit voor de kwaliteit van zorg, de werkdruk en de beleving van de barende vrouw? Het idee voor dit onderzoek ontstond in de praktijk. ‘We hadden een cliënt met een manuele placentaverwijdering in de voorgeschiedenis, dus een plaatsindicatie in het ziekenhuis voor een volgende baring. Maar ze wilde heel graag thuis bevallen. We wilden haar wens graag respecteren en voldoende bekwame handen bieden. Daarom besloten we haar thuisbevalling met twee verloskundigen te begeleiden. Dat gaf rust en een veilig gevoel. Voor haar, maar ook voor ons. Ik merkte hoe waardevol het was om samen te werken – zowel praktisch als emotioneel.’
'Je hebt het gevoel de verantwoordelijkheid te kunnen delen, je kunt reflecteren op beslissingen en leert van elkaar'

Kwaliteit van zorg
Het onderwerp bleek actueler dan ooit. Samie: ‘Capaciteitsproblemen zorgen regelmatig voor onzekere situaties en stress tijdens bevallingen. Er zijn momenten dat er geen kraamzorg beschikbaar is, of dat de aanwezige kraamverzorger weinig ervaring heeft met thuisbevallingen. Óf dat het dichtstbijzijnde ziekenhuis geen plek heeft, waardoor je genoodzaakt bent om thuis te blijven – soms ook met een medische indicatie. De mogelijkheid om thuis te bevallen staat onder druk. Dat kan invloed hebben op de kwaliteit van zorg en de rust tijdens de bevalling.’ Daarnaast signaleert Samie dat verloskundige zorg steeds complexer wordt. ‘We hebben te maken met een relatief hoog verwijscijfer van de eerste naar de tweede lijn, onder andere door toenemende protocollen in een cultuur van maakbaarheid en angst. Tegelijkertijd willen we vasthouden aan de autonomie van vrouwen en van onszelf als professionals, en handelen vanuit onze expertise in de fysiologie. Daarom wilde ik onderzoeken hoe we de eerste lijn kunnen versterken, zodat we duurzame, veilige, mensgerichte en passende zorg kunnen blijven bieden en de keuzevrijheid van zwangeren kunnen waarborgen.’
Het onderzoek
Voor haar scriptie stelde Samie een focusgroep met eerstelijnsverloskundigen samen. Ze onderzocht hoe zij aankijken tegen het begeleiden van thuisbevallingen met twee verloskundigen. ‘De reacties waren opvallend eensgezind en enthousiast’, vertelt ze. ‘De deelnemende vroedvrouwen hebben het idee dat het goed zou zijn om standaard samen te werken, wat vooral fijn is bij grensgevallen of emotioneel beladen bevallingen. Tegelijkertijd kwamen direct de praktische zorgen boven tafel: knellende roosters, financiering en de cultuur onder verloskundigen om alles alleen te moeten kunnen.’ Toch ziet Samie daar kansen. ‘Juist in tijden van schaarste moeten we openstaan voor innovatie. Als er minder kraamzorg beschikbaar is, laten we dan onderzoeken of samenwerking tussen twee verloskundigen een alternatief kan zijn. Bijvoorbeeld met een poule van verloskundige bevalassistenten (nadrukkelijk naast de eerste, eigen verloskundige), of met een achterwachtsysteem. Het gaat er niet om dat we de kraamzorg vervangen, maar dat we de zorg toekomstbestendig maken.’
'Het gaat erom dat vrouwen keuzevrijheid hebben én houden'
 Wat levert het op?
Wat levert het op?
De mogelijke voordelen zijn divers, denkt Samie. ‘Er ontstaat wellicht meer ruimte en rust voor uitleg, emotionele steun en responsiviteit richting de barende bij een normale én een gecompliceerde bevalling. Maar ook voor de verloskundige zelf kan het verschil maken. Uit het promotieonderzoek van Liesbeth Kool blijkt dat een op de vijf startende verloskundigen emotioneel uitgeput is. Esther Feijen-de Jong signaleerde dat de vertrekintentie van verloskundigen van 33 procent in 2018 naar 52 procent in 2023 is gestegen. De werkdruk is hoog en de verantwoordelijkheid zwaar. Samen een thuisbevalling begeleiden, kan dat gevoel verlichten. Je staat er niet alleen voor, je kunt reflecteren en je leert van elkaar. Het is dan uiteraard wel belangrijk dat de rolverdeling helder is: de eerste verloskundige is verantwoordelijk voor het beleid, de tweede ondersteunt.’
Vervolgonderzoek
Uit literatuuronderzoek bleek dat er in Nederland geen wetenschappelijk onderzoek is gedaan naar dit thema. ‘In landen zonder kraamzorg, waar standaard twee verloskundigen aanwezig zijn bij een thuisbevalling, zien we soms gunstige uitkomsten, zoals minder perineumschade en een hoge mate van tevredenheid bij alle betrokkenen. Maar we weten niet of dat hier ook zo is.’ Daarom pleitte Samie voor vervolgonderzoek: ‘Een pilotstudie waarin we de inzet van twee verloskundigen systematisch onderzoeken: hoe ervaren verloskundigen dit en wat betekent het voor de barende vrouwen en voor de organisatie van kraamzorg en verloskundigen?’
Inzicht
Die pilot komt er. Van de Stichting Frederik Ruysch heeft Samie subsidie ontvangen om vervolgonderzoek te doen. Deze stichting stimuleert onderwijs en onderzoek in de eerstelijns verloskunde, gericht op doelmatige, cliëntgerichte zorg dicht bij huis. Met het toegekende bedrag van € 25.000 kan Samie bij Amsterdam UMC, Verloskundige Wetenschap – in samenwerking met prof. dr. Corine Verhoeven, Eerstelijns Verloskundigen Amsterdam-Amstelland (EVAA) en de GeboorteBeweging – twintig bevallingen in de regio Amsterdam onderzoeken, thuis of in het bevalcentrum. Deelnemende praktijken zetten hun achterwacht in als tweede verloskundige. Samie: ‘We interviewen beide verloskundigen apart en vragen de kraamvrouw een gevalideerde vragenlijst in te vullen, met drie extra open vragen over de aanwezigheid van de twee verloskundigen. Zo hopen we zicht te krijgen op beleving en bevorderende en belemmerende factoren.’ De pilot bevindt zich nog in de voorbereidingsfase; de medisch-ethische toetsingscommissie buigt zich momenteel over de aanvraag. Samie hoopt nog dit jaar te kunnen starten.
 Meer vertrouwen
Meer vertrouwen
Naast de organisatorische aspecten raakt dit thema een dieper niveau: het vertrouwen in de fysiologie van de baring. Samie: ‘Thuisbevallingen worden schaarser. Hoe minder je ze als verloskundige meemaakt, hoe spannender ze worden. En hoe spannender ze zijn, hoe vaker je doorverwijst. Dat is een vicieuze cirkel. Samenwerken met een collega kan dat vertrouwen versterken. Je kunt sparren op hetzelfde niveau en van elkaar leren. Als je samen een baring begeleidt, zie je meer, voel je meer rust en durf je beter te wachten. En na een heftige ervaring is het fijn om er met je collega over te praten.’
Duurzame inzetbaarheid
Wat Samie vooral wil, is het gesprek op gang brengen. ‘We moeten kritisch blijven kijken naar ons eigen handelen. Niet omdat we het niet goed doen, maar omdat de context verandert. De zorg wordt complexer, de verwachtingen van vrouwen veranderen en de werkdruk neemt toe. Dit vraagt om meer samenwerken en meer reflectie.’ Ze benadrukt dat ze in haar onderzoek niet pleit voor het afschaffen van kraamzorg tijdens de bevalling, maar voor het exploreren van alternatieve mogelijkheden. ‘Als we het goed organiseren en zorgvuldig evalueren, kan het bijdragen aan meer vertrouwen en een duurzame inzetbaarheid binnen onze beroepsgroep. Het is zeker niet zo dat ik wil dat iedereen thuis bevalt, maar wel dat de zwangere een echte keuze heeft en blijft houden.’
Verder bouwen op een stevig fundament
17 december 2025Bevoegd en Bekwaam
Tekst: Mirjam Streefkerk | VRHL Content en Creatie, 2025-4
Beeld: De Beeldredacteur
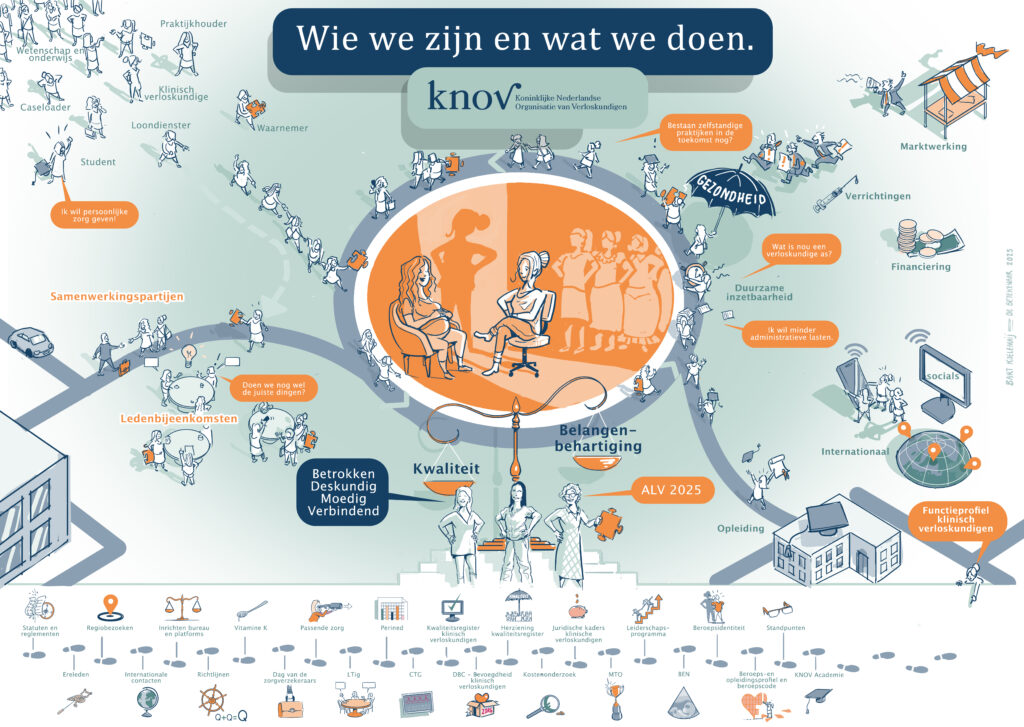
Een stabiele en betrouwbare beroepsgroep en vereniging: daar zet het KNOV-bestuur zich ook de komende drie jaar weer voor in. Tijdens de ALV in juni werden Marieke Smith, Maaike van Rijn en Alieke de Roon-Immerzeel herkozen en in september ging hun nieuwe termijn in. Aan de hand van hun kleurrijke praatplaat lichtten ze hun koers toe voor de komende jaren. ‘We hebben een stevige basis gelegd en zijn blij dat we die verder mogen uitbouwen.’

Of die herverkiezing nog spannend was? Best wel, zeggen de bestuurders. Hoewel ze ook wel het gevoel hadden dat ze op de juiste weg zaten. Alieke: ‘We spreken natuurlijk vaak met onze leden en we hoorden dan meestal positieve geluiden. Maar toch is zo’n moment spannend.’ ‘Ook omdat er naast onze herverkiezing een aantal andere spannende dingen op de agenda stonden’, vult Marieke aan. ‘Bijvoorbeeld het stuk over onze beroepsidentiteit. Daarop wilden wij als bestuur verder gaan bouwen. Als wij als bestuur herkozen zouden worden, maar dat document zou weggestemd worden, dan had ik niet geweten hoe we verder moesten.’ Gelukkig bleek die zorg onterecht. Met een grote meerderheid werd er ingestemd met de geformuleerde beroepsidentiteit en Marieke, Maaike en Alieke mogen de komende jaren voortbouwen op het fundament dat ze in de afgelopen drie jaar hebben neergezet. En daar zijn ze behoorlijk trots op.
'We streven openheid en transparantie na'
‘Wat ik vooral bijzonder vind, is dat iedereen in de afgelopen drie jaar weer een plek in de vereniging heeft gekregen door de platforms die we hebben ingericht’, zegt Maaike. ‘Of je nu student bent, klinisch verloskundige of bijvoorbeeld praktijkhouder: je kunt via het platform voor jouw werkomgeving makkelijk in contact komen met gelijkgestemden.’ Het ene platform is verder dan het andere, maar de bestuurders merken alle drie dat de verschillende soorten KNOV-leden zich door de platforms meer gezien voelen. De komende jaren worden de platforms dan ook verder uitgebouwd.
In het centrum
Tijdens de ALV van juni presenteerde het bestuur een praatplaat, die je ook op pagina 16 ziet. De bovenkant van de afbeelding geeft het werkveld weer met daarin nadrukkelijk in het centrum de verloskundige en de zwangere. ‘Logisch natuurlijk, want voor de KNOV draait alles om het zorgen dat verloskundigen hun werk goed kunnen doen’, zegt Maaike. ‘Als bestuur zijn we ook met het systeem bezig, met politiek soms, maar de verloskundige die het werk daadwerkelijk uitvoert is de kern.’ De vrouwen achter de verloskundige staan voor de rijke geschiedenis van ons vakgebied, die ook zo goed is beschreven in De Beroepsidentiteit van de Verloskundige.
Om de verloskundige en de zwangere vrouw heen zien we het werkveld en de uitdagingen waarmee we te maken hebben. Onder de verloskundige en de zwangere vrouw zien we de KNOV en het bestuur, die zich focussen op enerzijds kwaliteit en anderzijds op belangenbehartiging. In de onderste reep van de plaat zien we de stappen die al gezet zijn en die nog gezet moeten worden. Daar staan bijvoorbeeld de platforms en de onlangs doorgevoerde herziening van het Kwaliteitsregister – nog zo’n stap waar het drietal best trots op is.
'Iedereen heeft weer een plek in onze vereniging gekregen'
Durven kiezen
Dat er nu een mooi fundament staat om op voort te bouwen, komt mede door de manier van werken van het bestuur. De drie durven te kiezen, zo zeggen ze zelf. ‘We hebben gekozen voor een duidelijke koers en durven die ook vrij rigoureus door te voeren’, zegt Marieke. ‘Dat geeft duidelijkheid: aan onze leden, maar ook aan onze netwerkpartners. Waar we voorheen konden verzanden in eeuwige overleggen, durven we het nu te zeggen als we het er niet mee eens zijn. Maar altijd constructief: we komen dan met een ander voorstel.’ Een mooi voorbeeld daarvan is het Kwaliteitsregister voor klinisch verloskundigen, waar al tien jaar over werd overlegd. ‘Dat liep gewoon heel moeizaam, we kwamen er niet goed uit met de NVOG’, zegt Maaike. ‘Maar we wilden wel graag dat het er kwam en vanuit die overtuiging zochten we naar een oplossing. Die vonden we door het Kwaliteitsregister te laten beheren door de Federatie van VSV’s.’
Het bestuur werkt met het bureau aan een meerjarenplan om de stabiliteit van de organisatie de komende jaren te waarborgen – ook als het huidige bestuur er over een paar jaar niet meer is. Alieke: ‘Dit is voor ons een nieuw instrument waarin staat wat we de komende jaren willen bereiken. Het zet de grote lijnen neer. We willen ons Kwaliteitsregister natuurlijk nog uitwerken in een bekwaamheidsregister, we hebben plannen voor de KNOV-academie, maar ook ideeën over demedicalisering en een sterkere positie van verloskundigen.’ Maaike: ‘We blijven ons ook inzetten om de inhoud van ons vak en belangenbehartiging te scheiden, waarbij die belangenbehartiging echt in de platforms zit en het werken aan kwaliteit en de beroepsidentiteit bij ons en bij het bureau. Dat levert ook interessante gesprekken op met leden en zorgpartners.’
 Openheid en transparantie
Openheid en transparantie
De input uit die gesprekken neemt het bestuur vervolgens mee in de jaarplannen. En dat is soms best uitdagend. Marieke: ‘Iedereen is voor demedicalisering, maar als je het dan vervolgens hebt over dat we te veel echo’s maken, wordt het gesprek al ingewikkelder. En als we persoonlijke zorg heel belangrijk vinden: hoe groot willen we dan dat praktijken zijn? Ik ben er trots op dat we er als vereniging nu beter in slagen om dit soort gesprekken te voeren. Dat past bij de cultuur van openheid en transparantie die we nastreven.’
Ook de concrete invulling van de beroepsidentiteit staat voor de komende jaren op de agenda. Tijdens de ALV in juni werd terecht de vraag gesteld: beseffen we eigenlijk wel waar we mee instemmen? Het instemmen gaat immers wat betekenen: de beroepsidentiteit vormt het vertrekpunt voor het handelen van de hele KNOV. En een goede basis voor de gesprekken die het bestuur de komende jaren zal voeren met leden en netwerkpartners.
'Betrokkenheid is cruciaal om deze koers levend te houden'
Koersvastheid, duidelijkheid en betrouwbaarheid, zowel richting leden als richting stakeholders: dat is de ambitie voor de komende jaren. Marieke, Maaike en Alieke hopen dat jij als lid actief meedenkt, meedoet en meepraat – via de platforms, via bijeenkomsten of via direct contact. ‘Die betrokkenheid is cruciaal om onze koers levend te houden’, besluit Alieke. ‘Want alleen als we het samen doen blijft de KNOV een stabiele, betrouwbare en betekenisvolle vereniging. En alleen samen kunnen wij als verloskundigen onze unieke positie in het zorglandschap blijven versterken.’



De leerzone als succesfactor voor bekwaam handelen
17 december 2025Bevoegd en Bekwaam
Tekst: Sara de Waal | VRHL Content en Creatie, 2025-4
Beeld: Jens Mollenvanger

In de drukte van het dagelijks werk schiet leren er soms bij in. Toch is het juist dat voortdurende leren dat maakt dat je als verloskundige bekwaam blijft. Onderwijskundige en lector Dominique Sluijsmans legt uit hoe leren werkt, wat je kunt doen om echt iets te veranderen in je handelen, en hoe je leren aandacht kunt geven in een volle werkweek.
In de basis kun je pas zeggen dat je iets daadwerkelijk hebt geleerd, als het verankerd is in je gedrag’, vertelt Dominique Sluijsmans, lector integrale curriculumontwikkeling bij de Hogeschool Rotterdam en zelfstandig onderwijskundige, gespecialiseerd op het gebied van toetsing in dienst van het leren. ‘Je moet dus aan het denken worden gezet over je vakgebied, op zo’n manier dat het uiteindelijk tot een gewenste verandering leidt als gevolg van nieuw opgedane kennis en ervaringen. In de waan van de dag is bewust denktijd organiseren best een uitdaging. Dat is meteen ook het grote verschil tussen de context van een werkende volwassene en die van een student, waarin er per definitie aandacht voor leren en oefenen is.’
'Je blijven ontwikkelen vormt je als professional én mens'
Hoe werkt leren?
Om werkplekleren te kunnen ondersteunen, zijn er vier belangrijke voorwaarden: focus, motivatie, oefening en toepassing in de praktijk. Dominique licht ze toe: ‘De eerste voorwaarde is het kiezen wat je wilt leren en waarom. Om als verloskundige tot een diepgaand begrip van iets te komen, is het belangrijk dat je de ruimte hebt om je tijdelijk te kunnen focussen op één aspect van je vak. Want als je te veel kennis tegelijk wilt opdoen, bestaat de kans op cognitieve overbelasting. Er zal dan veel niet blijven hangen. Onderzoek dus samen: waar is een specifiek kennishiaat waar ik graag aan wil werken?’ Een tweede voorwaarde is motivatie. ‘Leren werkt alleen als je er betekenis in ziet en vertrouwen hebt. Door een specifiek doel op te stellen en de situatie te visualiseren, krijg je motivatie. Denk bijvoorbeeld: ik wil leren om moeilijke gesprekken met cliënten rustiger te voeren. Door dat doel scherp te formuleren, vergroot je de kans dat je dat doel ook daadwerkelijk realiseert.’ De derde voorwaarde is dat je in de drukke praktijk van de verloskunde bewust oefensituaties creëert. ‘Want als je iets maar één keer hebt gelezen of één keer hebt gezien, zakt dat weer snel weg. Dat heeft te maken met ons werkgeheugen, dat in de praktijk al vaak wordt opgeslokt door de dagelijkse prikkels. Bouw dus bewust oefenmomenten in en zorg dat je dan in de leerzone zit, niet in de presteerzone. In de presteerzone – bijvoorbeeld tijdens een bevalling – moeten fouten worden geminimaliseerd. De leerzone is daarentegen bedoeld om juist wél fouten te kunnen maken, met als doel deze tijdig te leren herkennen en herstellen.’ De vierde voorwaarde is dat je wat je in de leerzone hebt geoefend, in de presteerzone verankert. ‘Pas als je die nieuwe kennis en vaardigheden ook inzet tijdens je werk, wordt het een blijvende verandering.’
Maak bewust ruimte
Het kan een uitdaging zijn, maar het is belangrijk om bewust momenten te creëren om te reflecteren. ‘Alleen of met behulp van feedback van collega’s’, zegt Dominique. ‘Als je een leidinggevende hebt, heeft diegene een belangrijke rol om jou te helpen om leermomenten in te bouwen. Maar als je werkt als zelfstandig verloskundige, vraagt dat om zelfregulatie. Ga voor jezelf na: wat betekent bekwaamheid voor mij? Doe ik mijn werk nog goed genoeg? Leren is ook verbinding houden met je professionele beroepsidentiteit. Wees dus niet bang dat je niet aan je werk toekomt, het creëren van rust en vertraging is juist een voorwaarde om bekwaam én gezond te blijven!’
'Het diploma is je toegangskaartje, daarna begint het pas'
Toetsen als leermiddel
Ook toetsen zijn volgens Dominique essentieel in het leerproces. ‘Toetsen is in de kern een middel om te onderzoeken of je hebt geleerd wat de bedoeling was. Ook zorgen toetsen voor betere resultaten in een vakgebied.’ Ze haalt een voorbeeld aan dat iedere verloskundige kent: de Virginia Apgar Score. ‘Die test is briljant in zijn eenvoud en doelgerichtheid. Het is een manier om op eenduidige wijze vast te stellen hoe het met een pasgeborene gaat. Het sterftecijfer is hierdoor sterk gedaald. Daarom zoek ik als onderwijsdeskundige voortdurend naar: hoe kunnen we toetsen op een eenduidige manier die de bekwaamheid bevordert?’
Aanbevolen leerstrategieën
Mensen geven vaak aan bepaalde manieren van leren de voorkeur, maar bij het opdoen van nieuwe kennis is een aantal strategieën aantoonbaar effectief, weet Dominique. ‘Stel: er komt een nieuw boek of een nieuwe richtlijn uit, dan is alleen het lezen ervan niet voldoende voor het onthouden en begrijpen. Schrijf liever een aantal nieuwe concepten uit op kaartjes. Vervolgens gebruik je die om regelmatig je kennis te testen. Vraag ook tijdig feedback aan een collega die je hoog hebt zitten. Stel een gerichte vraag om feedback te krijgen op een bepaald aspect van je handelen. Dat vraagt wel veiligheid en vertrouwen – dat zijn echt kenmerken van een leerzone. Ten slotte is het ook belangrijk om de frustratie en moeilijkheid van leren te omarmen. Leren geeft plezier, maar het gaat niet vanzelf. Het diploma als toegangskaartje vanuit je opleiding is van waarde, maar daarna begint het pas. In de echte wereld. Grijp dus de kansen om jezelf steeds verder te ontwikkelen. Dat vormt je niet alleen als professional, maar ook als mens.’
In een veilige setting reflecteren op je eigen handelen: Zelf aan de slag met MIO
17 december 2025Bevoegd en Bekwaam
Tekst: Mirjam Streefkerk | VRHL Content en Creatie, 2025-4
Reflecteren op het eigen handelen is essentieel om bevoegd én bekwaam te blijven als verloskundige. Het Methodisch Intercollegiaal Overleg (MIO) speelt hierbij een belangrijke rol, maar wordt helaas nog te vaak gezien als ‘moetje’. Terwijl het op een systematische manier delen van werkervaringen enorm kan bijdragen aan de bekwaamheid van jou als individuele verloskundige én aan die van de beroepsgroep als geheel. ‘Je doet het niet voor het vinkje. Je doet het om beter te worden in je vak.’
MIO is een gestructureerde vorm van leren met collega-verloskundigen. Het doel: samen reflecteren op het eigen handelen en zo de kwaliteit van zorg verbeteren. ‘Het verschil met regulier intercollegiaal overleg is dat MIO methodisch is’, legt Julia Bloeming uit. ‘MIO is geen losse uitwisseling van ervaringen, wat soms kan uitmonden in gewoon gezellig kletsen. Vaak ook heel zinvol, maar als je gestructureerd reflecteert kun je de bijeenkomst echt gebruiken om ervan te leren. Wat zou jij doen in deze situatie? Wat kunnen we hier als beroepsgroep mee en wat kun jij hier als individu van leren? En hoe gebruik je die nieuwe inzichten vervolgens in de praktijk?’
MIO in het kwaliteitsregister
Julia is bij de KNOV senior programmacoördinator Meten en Verbeteren en werkte vanuit die rol mee aan het nieuwe kwaliteitsregister. In het nieuwe kwaliteitsregister heeft ook het MIO een andere positie gekregen. Waar je voorheen in vijf jaar 40 MIO-punten moest halen, is het nu de bedoeling dat je in twee jaar twee MIO-bijeenkomsten bijwoont. Een ander verschil is dat de perinatale audit nu niet meer telt als MIO-bijeenkomst. De perinatale audit is om heel veel redenen zinvol, maar door de groepsgrootte is er vaak minder veiligheid om open te reflecteren op je eigen handelen. MIO vraagt om een kleiner verband en om meer gelijkwaardigheid. Binnen MIO draait het om leren van en met elkaar, zoals dat vroeger gebeurde in gilden. ‘In de verloskunde werk je meestal alleen, zelfs je directe collega’s zien jou niet vaak aan het werk. Juist daarom is MIO zo waardevol: het is vaak de enige manier waarop je als verloskundige echt van collega’s leert. En dat werkt alleen in een veilige setting met vakgenoten, waar ruimte is voor vragen, twijfel en feedback.’
De vier vormen van MIO
MIO kent vier methoden: intervisie, casuïstiekbespreking, intercollegiale toetsing verloskundigen (ITV) en ethische reflectie. Het uitgangspunt is steeds: leren van elkaar. Je hoeft elkaar dus niet te overtuigen. Door structureel met collega’s te reflecteren, groeit niet alleen de deskundigheid, maar ook het bewustzijn van eigen drijfveren en overtuigingen. ‘Omdat je bijna altijd alleen werkt, bestaat het gevaar dat je onbewust onbekwaam bent’, zegt Julia. ‘Als niemand je bevraagt op je handelen, weet je soms niet wat je niet weet. MIO helpt je om je bewuster te worden van je eigen kennis en kunde. Je merkt: hier zit ik goed, daar wil ik me verder ontwikkelen. Of: anderen doen dit heel anders dan ik. Die uitwisseling is goud waard.’ Elke MIO-methode heeft een andere invalshoek. Zo richt intervisie zich op de persoonlijke professionaliteit van de verloskundige. De casus die wordt ingebracht, gaat vaak over hoe iemand zich verhoudt tot zijn of haar vak, inclusief gevoelens, overtuigingen en persoonlijke dilemma’s. De groep stelt verdiepende vragen zonder oordeel. Reflectie op het eigen handelen staat centraal. Bij casuïstiekbespreking draait het om het analyseren van een specifieke beroepssituatie waarin de inbrenger een actieve rol heeft gehad. De deelnemers aan deze bijeenkomsten onderzoeken de casus systematisch: wat speelde er, wat had anders gekund, wat leren we hieruit? Elke deelnemer denkt mee en trekt eigen conclusies, zonder dat de groep consensus hoeft te bereiken. Intercollegiale Toetsing Verloskundigen (ITV) gaat nog een stap verder: het eigen handelen wordt vergeleken met objectieve standaarden, zoals richtlijnen. In deze toetsgroep bespreken collega’s hoe zij handelen in vergelijkbare situaties en wat beter kan. Op basis van de uitkomsten maken zij afspraken waarmee ze aan de slag gaan. Later volgt een evaluatie. ITV is dus een cyclus van kwaliteitsverbetering in de praktijk.
Ethische reflectie is bedoeld voor het bespreken van morele dilemma’s uit de praktijk. Bijvoorbeeld over wat ‘goede zorg’ is in een bepaalde context. Je krijgt tijdens zo’n reflectie geen advies, maar onderzoekt samen de ethische kanten van een situatie. Zo ontstaat er inzicht in verschillende waarden en perspectieven.
'Als niemand je bevraagt op je handelen, weet je soms niet wat je niet weet'

Zelf organiseren
De KNOV hoopt dat verloskundigen vooral zelf MIO’s gaan organiseren. Aanbieders van scholingen bieden vaak ook een dagdeel MIO aan, vertelt Julia. ‘Dat klinkt natuurlijk lekker makkelijk, maar wat je toch wel vaak ziet bij dat soort bijeenkomsten, is dat er een superexpert is die de sessie leidt en ook veel vertelt. Terwijl het wat ons betreft juist gaat om de wijsheid in de groep. Met verloskundigen onder elkaar is er meer gelijkwaardigheid en dus ook een veiligere setting.’ Het organiseren van een MIO hoeft niet ingewikkeld te zijn. De KNOV biedt toetsgroepprogramma’s, handleidingen en verslagformulieren. Deelnemers kunnen hun eigen groep vormen, van maximaal twaalf personen, en een begeleider aanwijzen. Je vraagt accreditatie aan als je de eerste bijeenkomst hebt gehad, dan moet je ook een verslag meesturen en wordt de aanvraag getoetst door de accreditatiecommissie.
 Voorheen was het een criterium dat degene die de sessie leidt daarvoor opgeleid is, nu is de vereiste dat je bekwaam bent. Dat ben je bijvoorbeeld als je al langere tijd ervaring hebt met het organiseren van dit soort bijeenkomsten. Julia: ‘Wat niet wegneemt dat we een scholing om een MIO-sessie goed te begeleiden nog wel adviseren. Daarin leer je bijvoorbeeld hoe je een veilige sfeer kunt creëren en hoe je ervoor kunt zorgen dat iedereen aan bod komt.’ De KNOV biedt zelf ook trainingen aan voor verloskundigen die de MIO-methoden ITV en casuïstiekbespreking willen leren begeleiden.
Voorheen was het een criterium dat degene die de sessie leidt daarvoor opgeleid is, nu is de vereiste dat je bekwaam bent. Dat ben je bijvoorbeeld als je al langere tijd ervaring hebt met het organiseren van dit soort bijeenkomsten. Julia: ‘Wat niet wegneemt dat we een scholing om een MIO-sessie goed te begeleiden nog wel adviseren. Daarin leer je bijvoorbeeld hoe je een veilige sfeer kunt creëren en hoe je ervoor kunt zorgen dat iedereen aan bod komt.’ De KNOV biedt zelf ook trainingen aan voor verloskundigen die de MIO-methoden ITV en casuïstiekbespreking willen leren begeleiden.
 Intrinsieke motivatie
Intrinsieke motivatie
Twee keer per twee jaar bijeenkomen: dat klinkt niet echt als veel voor iets wat de KNOV kennelijk wel belangrijk vindt. ‘Maar het past wel bij de insteek van het nieuwe kwaliteitsregister: die is meer gericht op intrinsieke motivatie en minder op extrinsieke druk’, legt Julia uit. ‘Er zijn in het land al best wat voorbeelden van groepen die met enige regelmaat bij elkaar komen, wat ons betreft komen er daar nog veel meer van. Niet omdat het moet, maar omdat het werkt. Niet het punt dat je kunt behalen, maar het leereffect staat centraal.’ Dat past ook weer bij het bijhouden van je eigen bevoegdheid en bekwaamheid, meent zij. ‘Verloskundigen kunnen in het nieuwe kwaliteitsregister zelf aangeven of ze zich bekwaam voelen voor bepaalde handelingen. Dat vraagt om een andere houding. Om meer eigenaarschap en meer zelfreflectie.’
De winst van MIO is groot, stelt Julia. ‘Het vergroot je bewustzijn, versterkt je vakmanschap en biedt peer support. Zeker in een vak waarin je veel intense situaties meemaakt, is het belangrijk om je deel te voelen van een groep. Niet alleen voor de inhoud, maar ook voor je eigen draagkracht. MIO draagt bij aan je professionaliteit en aan je werkplezier als verloskundige. Én aan een lerende beroepsgroep, met oog voor elkaar.’

'Scholing helpt om ons vakvrouwschap te behouden'
17 december 2025Bevoegd en Bekwaam
Tekst: Hedy Jak | VRHL Content en Creatie, 2025-4
Beeld: Shutterstock
Komend jaar is het zover! Dan gaat de állereerste, gloednieuwe KNOV-academie van start. Een leerplatform waar verloskundigen zich kunnen blijven ontwikkelen met scholing op maat. Suzanne Thompson en Ruth Evers zijn vanuit de KNOV nauw betrokken bij het opzetten van de academie. Ze vertellen er – met veel enthousiasme – alles over.
Waarom start de KNOV een academie?
Suzanne: ‘De KNOV heeft in het verleden al scholingen aangeboden, maar nooit onder de noemer van een academie. Sinds de reorganisatie in 2019–2020 is dat aanbod gestopt. Als je kijkt naar andere beroepsverenigingen – van huisartsen tot fysiotherapeuten – is het heel normaal om een eigen academie te hebben. Op die manier is het mogelijk onze verantwoordelijkheid te nemen voor het scholingsaanbod aan leden. Met de KNOV-academie zetten we dus iets nieuws neer, maar we sluiten ook aan bij een lange traditie van beroepsverenigingen die hun leden ondersteunen in professionele ontwikkeling. Scholing helpt om ons vakvrouwschap te behouden, onze samenwerking te verbeteren – bijvoorbeeld tussen eerstelijns- en klinisch verloskundigen – en onze positie binnen de geboortezorg te verstevigen.’
'We kiezen bewust voor onderwijs waarbij we in verbinding zijn met elkaar'

Hoe gaat de KNOV-academie eruitzien?
Suzanne: ‘Afgelopen jaar hebben we veel voorbereidend onderzoek gedaan. We ontwikkelen een onderwijsconcept dat zowel digitaal kan plaatsvinden als face-to-face is. Bij dat laatste proberen we dat zoveel mogelijk in de regio aan te bieden en via de platforms. Sommige onderwerpen lenen zich goed voor e-learning. Zo ontwikkelen we een e-learning over de historie van de verloskunde – een onderwerp waar onder verloskundigen nog verrassend weinig kennis over blijkt te bestaan. Dat past perfect in een interactieve online module. Andere thema’s, zoals het werken met de in 2025 vastgestelde beroepsidentiteit of het versterken van de onderlinge relatie(s), vragen juist om fysieke aanwezigheid, reflectie en intervisie. Daarom kiezen we bewust voor hybride onderwijs.’
Op welke thema’s richt de academie zich?
Suzanne: ‘Naast handelen vanuit de beroepsidentiteit zijn er ook thema’s zoals de samenwerking tussen de eerstelijns- en klinisch verloskundigen, taal en framing binnen de geboortezorg, wetenschappelijke reflectie, werkgeverschap en ondernemerschap. We kijken goed wat de prioriteiten zijn. Het borgen van de beroeps-identiteit is daarin heel belangrijk.’
Wordt het aanbod ook afgestemd op actuele ontwikkelingen?
Ruth: ‘Zeker! De KNOV-academie is ook een plek waar we meer aandacht kunnen hebben voor wat er speelt in het veld, zoals vragen over ethische kwesties, veranderende wetgeving, leiderschap en mandaat of een verdieping op een nieuwe richtlijn, bijvoorbeeld over baringspijn of prenatale zorg. Wij kunnen dat inbedden in de academie en ervoor zorgen dat verloskundigen ondersteund worden om gesprekken in de regio goed te kunnen voeren of nieuwe kennis toe te passen in de praktijk.’
Hoe sluit het aanbod aan bij de behoefte van de beroepsgroep?
Ruth: ‘Om het aanbod van de scholingen binnen de academie goed aan te laten sluiten bij de behoefte van de verloskundigen in het veld, hebben we input opgehaald bij verloskundigen in verschillende werksettings. Binnen elk platform is de academie in het najaar van 2025 een onderwerp geweest en zo hebben praktijkhouders, waarneemsters, loondiensters, klinisch verloskundigen, VEVO’s en anderswerkenden gedeeld met ons wat zij graag in de academie terug zouden zien. Daarnaast hebben ook het bestuur en alle verloskundigen binnen het bureau meegedacht over de vormgeving van het aanbod: wat heeft de beroepsgroep nodig aan kennis, vertrouwen, stevigheid en ondersteuning om de volgende slag te kunnen maken voor meer werkplezier, minder verwijzingen, minder administratielast en werkdruk, een stevigere positie in het veld en meer onderlinge verbinding? We werken hierin samen met de collega’s die het Kwaliteitsregister herzien en zorgen ervoor dat we de scholingen binnen de KNOV-academie accrediteren enerzijds en de beweging maken van ‘vinken naar vonken’, van ‘controle naar vertrouwen’ anderzijds.’
'Als vereniging kijken wij heel goed hoe we meerwaarde kunnen bieden'

Wat maakt de KNOV-academie uniek?
Suzanne: ‘Als beroepsorganisatie zijn wij goed geïnformeerd en op de hoogte van de meest recente ontwikkelingen in het vak, het onderwijs, de wetenschap en de landelijke ontwikkelingen in de zorg. We zitten dicht bij het vuur en weten wat er speelt. Dat onderscheidt ons van commerciële opleidingsaanbieders. Wij ontwikkelen geen echoscopie- of hechttraining, die kennis en vaardigheden kunnen verloskundigen elders opdoen; wij richten ons primair op scholing die bijdraagt aan de versterking van het beroep en de beroepsgroep. Als vereniging kijken wij heel goed hoe we meerwaarde kunnen bieden. Die zit in verbinding, kennisdeling en professionalisering van de verloskundige als vakvrouw.’
Wanneer gaat de KNOV-academie live?
Ruth: ‘Op dit moment zijn we nog druk bezig met de vorm en inhoud van de trainingen en met het inrichten van de online leeromgeving. Richting de zomer hopen we te kunnen starten met de eerste fysieke en online scholingen. Ik kijk enorm uit naar het moment dat we live gaan. Want met de academie bieden we verloskundigen echt iets nieuws en iets heel moois.’
Ruimte voor fouten
17 december 2025Bevoegd en Bekwaam
Tekst: Sara de Waal | VRHL Content en Creatie, 2025-4
Beeld: Shutterstock, privé
Als verloskundige neem je veel beslissingen. Meestal goed, soms niet goed. Als je een fout maakt, hoe ga je daar dan mee om? Hoe reageert de omgeving? En kan dat beter? We vroegen het verloskundigen Christien Kanters en Eefje de Boer en coach en trainer Gert Roos.

Voor Eefje de Boer, die iets meer dan een jaar werkzaam is als verloskundige, was het vooruitzicht om ooit een fout te maken in het begin heel spannend. ‘Tijdens mijn opleiding dacht ik regelmatig: dit is niets voor mij, die verantwoordelijkheid is te groot. Maar gedurende de opleiding en stage groeide ik erin. Ik leerde dat ik niet alles perfect hoefde te doen, als ik maar eerlijk bleef en bleef communiceren. Als ik iets eng vond of iets niet goed had gedaan en dat gewoon zei, reageerden begeleiders begripvol. Dat gaf vertrouwen.’
Omgaan met verantwoordelijkheid
Na haar afstuderen voelde ze de druk van de verantwoordelijkheid weer sterker. ‘Alles lag ineens bij mij, en als startende verloskundige moest ik mijn weg daarin nog vinden. In het begin vond ik het moeilijk om mijn twijfels te delen, dat voelde nog niet vanzelfsprekend. Inmiddels werk ik in een fijn team in Amsterdam en merk ik dat ik die ruimte nu veel meer ervaar. De persoonlijke klik die ik met mijn collega’s heb, helpt daar enorm bij. Het is nu heel vanzelfsprekend om te overleggen, ik weet dat ik ze zelfs midden in de nacht mag bellen als er iets is. Ook heb ik al eens een fout gemaakt. Wat er precies is gebeurd, vertel ik hier liever niet, want ik wil niet dat iemand mijn naam aan dit voorval kan koppelen. Maar toen het gebeurde, heb ik direct mijn collega’s gebeld. Zij waren heel lief en stelden me gerust. Na het voorval dacht ik er een tijdje nog vaak aan en ik was bang dat dat zo zou blijven. Maar door er een paar weken goed over te praten, zakten mijn emoties.’
'De manier waarop fouten worden besproken, bepaalt of iemand groeit of breekt'

Verklaring afleggen
Christien Kanters werkt al veertien jaar als verloskundige en herkent de druk om het goed te doen. Ze legt uit: ‘We willen gezonde baby’s, gezonde moeders, tevredenheid voor de ouders, maar ook tevredenheid voor de praktijk, de tweede lijn en het systeem. Twintig procent van de vrouwen kijkt niet tevreden terug op een bevalling. Daardoor denk ik vaak: ik mag geen fouten maken, niet medisch, niet in communicatie, niet in samenwerking naar de tweede lijn toe. Terwijl ik naar zorgverleners om me heen veel milder kijk.’ Maar in tegenstelling tot Eefje heeft Christien niet altijd ervaren dat anderen ook mild naar haar toe zijn. Aan het begin van haar carrière begeleidde Christien iemand die van haar derde kind beviel, en bij aanvang van het persen bleek dat de baby in het vruchtwater had gepoept. ‘Ik heb toen besloten niet over te dragen, maar bij de cliënt te blijven, omdat overdracht best wat tijd kost en ik vermoedde dat de baring snel verliep. Bovendien was ik in een ziekenhuis, dus in geval van nood kon er snel iemand zijn. Helaas heeft de baby een slechte start gehad. Ook al had dat niet met het meconium te maken, toch werd mij verweten dat ik de keuze had gemaakt om niet over te dragen. Ik heb het gevoel dat ik daarvoor aan de schandpaal ben genageld: ik moest een verklaring komen afleggen bij twee gynaecologen. Ik was maandenlang onzeker, durfde de afdeling nauwelijks meer op.’
'De manier waarop fouten worden besproken, bepaalt of iemand groeit of breekt'

De toon maakt de muziek
Ze leerde toen hoe groot de impact van toon en context is. ‘De manier waarop fouten worden besproken, bepaalt of iemand groeit of breekt. De toon maakt de muziek. Je moet kwetsbaar kunnen blijven, vragen durven stellen, zonder dat dat tegen je wordt gebruikt. Een collega had bijvoorbeeld al een tijd geen episiotomie meer gezet, en vroeg een arts om mee te kijken terwijl zij de knip zette. Achteraf werd haar uitleg gevraagd over haar gebrek aan deskundigheid, werd het besproken met de gynaecoloog en werd zelfs de praktijkhouder gebeld. Ik vond het juist prijzenswaardig dat ze het vroeg. Dat is precies de houding die we zouden moeten aanmoedigen.’
Steun van collega’s
Na haar eigen voorval had Christien, net als Eefje, vooral steun door te praten met haar collega’s. ‘Er is altijd wel iemand die naar je wil luisteren. Ik gun iedereen dat, het is zo belangrijk om ervaringen te blijven delen om ze te kunnen verwerken. Een ander kan je helpen om dingen in perspectief te zien. Het is belangrijk om vertrouwen in jezelf te blijven hebben, zodat je open en vrij je werk kunt blijven doen, daar wordt de kwaliteit van zorg ook beter van. Spreek je collega dus aan als je weet dat er iets is gebeurd, en vraag: hoe is dit voor je? Blijf elkaar zien en houd contact.’
‘Het belang van het delen van ervaringen met collega’s is inderdaad niet te onderschatten’, beaamt Gert Roos, coach, trainer en voormalig huisarts, aangesloten bij het netwerk Coaches voor Medici, een onafhankelijk netwerk van coaches binnen de medische sector. Hij biedt begeleiding aan artsen die worstelen met gemaakte fouten. Volgens Gert is het goed als collega’s elkaar actief benaderen als er iets heftigs is gebeurd. ‘Wacht niet tot iemand zelf om hulp vraagt; dat is vaak te moeilijk. Vraag dus gewoon eens bij de koffieautomaat: wil je erover praten? Zulke kleine gebaren kunnen een wereld van verschil maken.’
De pijn erkennen
Maar vóór je over het voorval kunt praten, is het volgens Gert belangrijk om eerst te erkennen dat je iets hebt meegemaakt dat pijn doet. ‘Soms stoppen mensen het weg. Ook wordt er soms omheen gepraat door collega’s of hulpverleners, die met goede bedoelingen de ernst ontkennen van wat er is gebeurd. Vermijd die valkuil. Pas als je aandacht hebt voor de pijnlijke gevoelens kun je de volgende stap te zetten: jezelf op een milde manier tegemoet treden, in plaats van met strengheid en oordelen. Je kunt iets doen wat je prettig vindt, bijvoorbeeld wandelen, een bad nemen, of erover praten. Kleine stapjes helpen al.’
Structurele aandacht
Ook al heeft Eefje veel gehad aan gesprekken met collega’s, ze zou het fijn vinden als er een structureel moment zou zijn om samen over ervaringen praten. Maar daar moet dan wel tijd voor worden ingepland. ‘Ik heb er weleens over gedacht, maar ik denk dat iedereen zo druk is dat het erbij in zou schieten.’ Gert denkt dat begeleide intervisie heel waardevol zou kunnen zijn. ‘Omdat er dan op een structurele manier met een ervaring kan worden omgegaan. Ik denk dat er hier nog veel te winnen is. Organisaties zijn tegenwoordig goed in het juridisch en patiëntgericht afhandelen van incidenten, maar kunnen soms meer aandacht hebben voor het begeleiden van de zorgverlener zelf. Terwijl het maken van fouten een bron van uitval en stress is. Het is dus niet alleen menselijk, maar ook organisatorisch verstandig om hier aandacht aan te besteden.’
'Vraag gewoon eens bij de koffieautomaat: wil je erover praten?'

Wat als je onzeker blijft?
Volgens Gert kunnen de meeste medische professionals die een fout hebben gemaakt het goed zelf verwerken door erkennen, mild zijn en erover praten. ‘Maar als je een aantal maanden later merkt dat je nog steeds enorm waakzaam bent en bang bent dat er weer iets gebeurt, is het goed om je te realiseren dat er hulp mogelijk is. In de ideale situatie vind je een hulpverlener die niet alleen ervaring heeft met het begeleiden van mensen in zo’n situatie, maar ook ervaring heeft in jouw vakgebied. Dan begrijp je elkaar sneller omdat de hulpverlener de situaties herkent.’
Eefje en Christien blijven gewoon aan de slag als verloskundige. ‘Er zijn dagen dat ik denk: ik ga bij de Hema werken,’ zegt Christien lachend. ‘Maar ik meen het nooit echt. Want dit vak, met al zijn complexiteit en kwetsbaarheid, is prachtig – áls we elkaar blijven steunen, blijven leren en durven toe te geven dat fouten maken menselijk is.’
Kijkje in het NZa-kostenonderzoek: Een tarief dat recht doet aan het werk
17 december 2025Bevoegd en Bekwaam
Tekst: Jan de Gier | VRHL Content en Creatie, 2025-4
Wat kost het nu eigenlijk om goede verloskundige zorg te leveren? De Nederlandse Zorgautoriteit (NZa) onderzoekt dat eens in de zoveel tijd en de uitkomsten bepalen het landelijke tarief voor de eerstelijns verloskunde. De KNOV was nauw betrokken bij het recente NZa-onderzoek en maakt zich sterk voor een eerlijke en goed onderbouwde berekening. Drie betrokkenen bij het onderzoek delen hun ervaring.

Wanneer Eline Nanninga, beleidsadviseur Geboortezorg bij de KNOV, over het NZa-onderzoek praat, begint ze meteen met een nuance. ‘We noemen het vaak een kostenonderzoek, maar eigenlijk is het een kostprijsonderzoek’, vertelt ze. ‘De NZa bepaalt wat de kostprijs is van de zorg die verloskundigen leveren. Op basis daarvan stellen ze het maximumtarief vast voor de eerstelijns verloskundige zorg.’
De NZa bekijkt daarbij welke kosten een praktijk gemiddeld maakt: van onder meer huur en personeel tot materialen. ‘Heel eenvoudig gezegd,’ legt Eline uit, ‘worden alle totale kosten van de praktijken gedeeld door het aantal zwangere vrouwen dat zij hebben begeleid. Daar komt een bedrag per zwangere uit. Dat vormt de basis van het nieuwe maximumtarief.’
De laatste herijking stamt uit 2017. ‘Sindsdien is er ontzettend veel veranderd,’ vervolgt ze. ‘De kosten zijn gestegen, maar ook het werk is veranderd. Om maar wat te noemen: rond 2015 zijn er veel verloskundige samenwerkingsverbanden opgezet, met af en toe wat overleg in de regio. Nu, tien jaar later, is dat veel meer structureel en samen met andere regionale overleggen – zoals voor Kansrijke Start – standaard onderdeel van het werk. De kostenverdeling van een verloskundige ziet er dus wezenlijk anders uit. Door nu te herijken sluit het tarief beter aan bij de huidige praktijk.’
Een flinke klus
Om het nieuwe tarief te kunnen bepalen, leverden het afgelopen jaar bijna honderd praktijken hun jaarcijfers over 2023 aan. ‘Ze kregen heel concreet van de NZa een Excel-bestand dat ze moesten invullen, met verschillende tabbladen’, vertelt Eline. ‘Het is voor een praktijk best een flinke klus, maar het is belangrijk werk, want die gegevens vormen de basis voor het nieuwe tarief.’ De KNOV was nauw betrokken bij het hele proces. ‘Vanaf het begin hebben we intensief meegedacht: is alles straks duidelijk voor een praktijk die meedoet aan het onderzoek? We hebben bijvoorbeeld ook geadviseerd over de timing. Zo werd de uitvraag niet tijdens de kerstvakantie verstuurd, maar juist erna. Dat zijn misschien kleine dingen, maar het helpt wel enorm.’
De belangrijkste uitkomst van het onderzoek is dat het tarief de afgelopen jaren te laag was, en omhoog moet. Een mooi resultaat, stelt Eline. Er is echter ook een maar, legt ze uit, die alles te maken heeft met een belangrijk onderdeel van het maximumtarief: de normatieve arbeidskostencomponent (NAC). Dit is het inkomensdeel voor de praktijkhoudende verloskundige, dat bestaat uit een brutosalaris, vakantiegeld en werkgeverslasten. In 2023 en 2024 liet de NZa dat onderdeel opnieuw berekenen. De functiezwaarte van de praktijkhoudende verloskundige werd onderzocht met als resultaat een inkomensdeel van € 144.668 voor 2024, een stijging van ruim 14 procent.
ELINE NANNINGA:
'Het gaat ons niet om meer geld, maar om een eerlijke en goed onderbouwde berekening'

Bezwaarprocedure
Volgens Eline erkent die stijging de toegenomen verantwoordelijkheden van praktijkhouders. Echter is de manier waarop de NAC nu is toegepast in het totale tarief, reden geweest voor de KNOV om een bezwaarprocedure te starten. ‘We vinden dat het rekenkundig niet juist is meegenomen’, vertelt ze. ‘We hebben in totaal vier formele bezwaren, die uiteindelijk allemaal hierover gaan.’
Een belangrijk punt voor de KNOV is dat de NZa rekent met een voltijd werkweek van 36 uur. Wie minder werkt, krijgt minder vergoed, maar wie meer werkt, krijgt niet méér. Oneerlijk, stelt de KNOV, en het zorgt voor een scheve berekening. Daarnaast is de waardering van het inkomen volgens de KNOV onvolledig. De hoogte van het inkomensdeel is gebaseerd op salarissen uit cao’s in de zorg, maar bijvoorbeeld toeslagen voor onregelmatige diensten zijn niet meegenomen.
Wat is voltijd?
Ook de definitie van ‘voltijd’ schiet tekort, legt Eline uit. ‘De NZa zegt: wie 36 uur per week werkt, 46 weken per jaar, is voltijd. Maar iemand die 50 uur werkt en 50 weken per jaar, krijgt hetzelfde. Of iemand die 40 uur per week werkt, maar wat minder weken, die zou ineens géén voltijder zijn, terwijl het totaal aan uren juist hoger ligt. Dat klopt gewoon niet.’
De NZa zal de bezwaren beoordelen. Als ze worden afgewezen, kan de KNOV naar de rechter stappen. ‘Dan beslist de rechter of de berekening opnieuw moet,’ vertelt Eline. ‘In theorie zou het tarief dan zelfs lager kunnen uitvallen, maar het gaat ons niet om meer geld: het gaat om een eerlijke en goed onderbouwde berekening.’ De KNOV staat hier overigens niet alleen in. ‘Ook andere beroepsgroepen, zoals huisartsen en tandartsen, maken bezwaar over het inkomensdeel van de tarieven.’
Meedenken
Gedurende het hele proces dacht een werkgroep van de KNOV actief mee. In die groep zaten onder anderen Mariëlle van Kleef en Miranda de Jong. Zij brachten hun kennis uit het veld in en hielpen de vertaalslag maken van beleid naar praktijk. ‘Toen het kostprijsonderzoek werd aangekondigd, kwam er een oproep wie wilde meedenken,’ vertelt Mariëlle, verloskundige en praktijkhouder van De Geboortezaak. ‘Ik heb me meteen aangemeld. We zijn een soort klankbordgroep: we luisteren mee, denken mee en geven terug wat iets betekent in het veld en in onze eigen praktijk.’
Miranda, bedrijfskundig directeur van de Coöperatieve Verloskundigen Nijmegen, vult aan: ‘Ik heb een bedrijfseconomische achtergrond, dus ik kijk met iets andere ogen. Zo nemen we allemaal onze eigen kwaliteiten mee. De werkgroep werd bij alle stappen van het proces betrokken en kwam eens in de zoveel tijd samen. Dan lag er bijvoorbeeld een nieuw model op tafel. Wij keken of het logisch in elkaar zat, of het goed te volgen was voor praktijken en of er vragen bij zouden ontstaan. Het was echt een doorlopend proces: van opzet tot uitvoering.’
MARIËLLE VAN KLEEF:
'Het is best wat werk, maar je helpt er de hele beroepsgroep mee'

Feedback
Ook de conceptberekeningen werden gezamenlijk doorgenomen. ‘In een van de laatste versies zagen we bijvoorbeeld dat de extra leverancierskosten voor digitale gegevensuitwisseling (Babyconnect) er niet in zaten,’ vertelt Mariëlle. ‘Dat hebben we aangekaart, want die gelden horen wél in het tarief thuis. Uiteindelijk is dat aangepast. Dat laat zien dat er echt iets gebeurt met de feedback.’ Naast de inhoud keek de werkgroep ook mee naar de communicatie richting de achterban en of zaken niet te juridisch of technisch stonden omschreven. Voor velen is het immers toch een ver-van-je-bedshow, zo weten beide dames. ‘De samenwerking hierin met de NZa was heel goed. Geen vraag was te gek.’
Volgens Miranda is het belangrijk dat verloskundigen meedoen. ‘Als je invloed wilt hebben op de uitkomst, moet je meedoen en je mening geven,’ zegt ze. ‘De NZa en het onderzoeksteam hebben echt geluisterd naar onze inbreng. Dat helpt niet alleen het proces, maar ook je eigen inzicht in hoe tarieven tot stand komen.’ Mariëlle herkent dat. ‘Ik hoor soms collega’s mopperen over zaken die anders moeten,’ zegt ze, ‘maar dit is juist de plek om daar iets mee te doen. Je wordt gehoord, je kunt meedenken, en dat is waardevol.’
Gegevens aanleveren
Miranda de Jong was niet alleen lid van de werkgroep, maar leverde ook zelf gegevens aan namens drie praktijken in Nijmegen. ‘Van elke praktijk had ik de jaarrekening nodig en de aangifte inkomstenbelasting,’ legt ze uit. ‘Het financiële deel invullen was nog het makkelijkst, vond ik. Lastiger was het in kaart brengen van een werkweek: wat zijn de ingeroosterde uren, welk deel werk je tijdens een dienst en wat doe je daarnaast nog allemaal? Daar ben ik echt samen met de verloskundigen voor gaan zitten.’ Het leverde soms verrassende inzichten op. ‘We zagen al snel: veel verloskundigen werken nóg meer dan ze denken. Want naast je diensten en spreekuren, zijn er ook maatschapstaken, vergaderingen, werkgroepen… alles hoort bij de huidige functie van de eerstelijns verloskundige en telt mee in de kostprijs.’
MIRANDA DE JONG:
'Data tonen aan hoe intensief het vak is. Uiteindelijk wil je betaald krijgen voor wat je doet'

Hoge respons
Volgens Miranda verliep het aanleverproces opmerkelijk soepel. ‘De NZa had nog nooit zo’n hoge respons. Bijna alle aangeschreven praktijken hebben geleverd, op een paar na die dispensatie kregen om goede redenen. Er was zelfs een hulplijn voor vragen. Ik denk dat je er als praktijk gemiddeld wel een dag mee bezig bent, grotere praktijken zeker nog iets langer. Dus het vraagt wel wat van je.’ Mariëlle: ‘Het is best wat werk inderdaad, maar je helpt er de hele beroepsgroep mee. Als niemand levert, heb je geen invloed. En hoe meer data er is, hoe beter de tarieven de werkelijkheid weerspiegelen. Dus als je gevraagd wordt in de toekomst, is mijn advies: doe mee!’
Zowel Miranda als Mariëlle benadrukken hoe belangrijk het is dat de beroepsgroep over eigen data beschikt. ‘De KNOV had zelf al een intern onderzoek gedaan,’ zegt Mariëlle. ‘Dat is zó waardevol, want het laat zien hoe verloskundigen hun tijd besteden en waar het geld naartoe gaat. Met die informatie kun je het NZa-onderzoek ook beter duiden.’ Miranda vult aan: ‘Data tonen aan hoe intensief het vak is. Uiteindelijk wil je betaald krijgen voor wat je doet. Op deze manier komt er inzage in de complexiteit en intensiteit van het beroep verloskundige in de eerste lijn.’
De betrokkenen kijken tevreden terug op het proces. ‘Het onderzoek is goed uitgevoerd,’ zegt Miranda. ‘Het bezwaar van de KNOV richt zich eigenlijk alleen op de NAC en dat snap ik. Dat speelt ook in andere beroepsgroepen. Maar de samenwerking met de NZa was prettig, en ik denk dat we samen echt stappen hebben gezet. We hopen wel dat het niet nog eens tien jaar duurt tot het volgende kostprijsonderzoek: daarvoor verandert er te veel in ons vak.’
Een eerlijk tarief
Met de nieuwe berekeningen in de hand en de lopende procedure over de NAC kijkt de KNOV vooruit. Eline benadrukt nogmaals dat de inzet van de KNOV niet gericht is op het ‘binnenhalen’ van een hoger bedrag, maar op een zorgvuldig en transparant proces. ‘Het gaat ons om de onderbouwing,’ zegt ze. ‘Dat verloskundigen weten hoe het maximumtarief tot stand komt en dat er eerlijk wordt gerekend. Daar doen we het voor.’
Van onduidelijkheid naar eigenaarschap: nieuwe handreiking geeft houvast
17 december 2025Bevoegd en Bekwaam
Tekst: Hedy Jak | VRHL Content en Creatie, 2025-4
Klinisch verloskundigen werken in een complexe zorgomgeving. De bevoegdheden en verantwoordelijkheden die bij het vak horen, zorgen in hun dagelijkse praktijk geregeld voor vragen. De KNOV vroeg jurist Annemarie Smilde en een werkgroep van klinisch verloskundigen hun krachten te bundelen om meer duidelijkheid te verschaffen over de juridische positie van klinisch verloskundigen. Zij ontwikkelden, met input en steun van de achterban, de handreiking ‘Bevoegdheid, bekwaamheid en verantwoordelijkheid van klinisch verloskundigen’. Hoe biedt dit document de klinisch verloskundige ondersteuning bij de bepaling van haar bevoegdheid en verantwoordelijkheid?
Het ministerie van VWS heeft in 2021 in een brief erkend dat de zelfstandige bevoegdheid van verloskundigen om zorg te verlenen niet afhankelijk is van de werksetting (eerstelijns of klinisch). ‘Maar in de brief wordt niets concreet gemaakt’, licht Mignon toe. ‘Het geeft nauwelijks duidelijkheid over bij wie welke verantwoordelijkheid ligt in de dagelijkse praktijk. Vanuit die onduidelijkheid is de vraag gekomen om iets op papier te zetten.’
Annemarie: ‘Het is voor klinisch verloskundigen belangrijk om te weten dat ze in relatief veel situaties zelfstandig bevoegd zijn om zorg te verlenen en handelingen te verrichten. Zeker na het standpunt van het ministerie van VWS is het van belang je te realiseren dat zij niet louter onder de verantwoordelijkheid van een gynaecoloog werken.’ Als jurist op het gebied van gezondheidsrecht ziet Annemarie dat ook terug in uitspraken van het tuchtcollege waarbij wordt aangegeven dat verloskundigen zelf verantwoordelijk zijn voor hun handelen. ‘Dat roept dan wel de vragen op: wat valt wel of niet onder de bevoegdheid van een klinisch verloskundige? Wat kan wel of niet, en onder welke voorwaarden? Dan is het zaak duidelijkheid te scheppen en helder te krijgen wie waar precies voor verantwoordelijk is. Alleen dan weet iedereen waar hij aan toe is.’

 Kloppend met de werkelijkheid
Kloppend met de werkelijkheid
Annemarie geeft regelmatig scholing aan verloskundigen en merkt op dat er – met name in de klinische werksetting – weinig is vastgelegd over de bevoegdheid en de verantwoordelijkheid van de verloskundige. ‘Daarom voelde ik mij heel gemotiveerd om aan de handreiking mee te werken’, vertelt ze. Mignon vult aan: ‘In sommige situaties, ook in de tweede en derde lijn, dragen klinisch verloskundigen de volledige verantwoordelijkheid voor bijvoorbeeld een baring. Terwijl de heersende gedachte is dat wij altijd onder de verantwoordelijkheid van de gynaecoloog werken. Als de verantwoordelijkheden helder zijn, en ook op een juiste manier geregistreerd gaan worden, dan wordt beter inzichtelijk wat klinisch verloskundigen daadwerkelijk doen.’
Ze geeft aan dat ze het belangrijk vindt dat klinisch verloskundigen kunnen terugvinden welke handelingen ze mogen en kunnen uitvoeren en waar ze precies voor verantwoordelijk zijn. ‘Als dat inzichtelijk wordt, krijgt het vak van klinisch verloskundige een veel duidelijker kader. Dat versterkt de positie. En als je zelf de volledige verantwoordelijkheid draagt, ben jij ook degene die hierop aangesproken kan worden. Des te meer reden om goed te willen weten hoe het precies zit!’
'Als verantwoordelijkheden helder zijn, wordt beter inzichtelijk wat klinisch verloskundigen daadwerkelijk doen'
Meer betrokkenheid
De handreiking ‘Bevoegdheid, bekwaamheid en verantwoordelijkheid van klinisch verloskundigen’ is een beschrijvend document dat als doel heeft meer duidelijkheid voor verloskundigen zelf te bieden. Mignon: ‘Wanneer duidelijk wordt dat wij wel degelijk zelfstandig verantwoordelijk en dus aansprakelijk zijn voor de zorg die wij leveren, vind ik ook dat wij een duidelijke stem verdienen in het vormgeven van die zorg. Nog niet overal in Nederland zijn klinisch verloskundigen vertegenwoordigd in bijvoorbeeld VSV-besturen, of betrokken bij de interne organisatie van de zorg op managementniveau. Zeker met de huidige capaciteitsproblematiek is het soms een lastige puzzel: hoe houden we de zorg toegankelijk en veilig, en hoe zorgen we voor onze duurzame inzetbaarheid? Hopelijk kan dit document helpen om klinisch verloskundigen ook op dit vlak sterker te positioneren. Verder kan dit document wellicht helpen bij de inschaling van onze zorg, en ook inzicht bieden voor het tuchtcollege.’ Annemarie beaamt dat. ‘De handreiking biedt de klinisch verloskundige in geval van een tuchtklacht houvast bij het afleggen van verantwoording. Maar let op, het is geen tuchtnorm. Zie het als een goed hulpmiddel dat ingezet kan worden bij toetsing door het tuchtcollege of de geschilleninstantie. Het helpt na te gaan wat de discrepantie is tussen de praktijk en het juridische kader.’

 Bewustwording
Bewustwording
Vanuit haar expertise merkt Annemarie op dat de wettelijke regeling van de bevoegdheid van de verloskundige anders is dan die van andere BIG-beroepen. ‘Zij is minder vastomlijnd. Dit heeft deels te maken met algemene omschrijvingen in de wettelijke regeling. Het voordeel hiervan is dat er bij ontwikkelingen in de zorg niet altijd een aanpassing van de regeling nodig is. Het nadeel is onzekerheid voor de (klinisch) verloskundige over haar bevoegdheid en daarmee ook haar (tuchtrechtelijke) verantwoordelijkheid. Deze handreiking biedt de klinisch verloskundige houvast om te bepalen wat ze wel en niet zelfstandig kan doen.’ Ook doet de handreiking aanbevelingen, voor het geval de klinisch verloskundige niet zeker is van haar bevoegdheid of verantwoordelijkheid. Over bevoegdheid en bekwaamheid valt veel te zeggen. Wat is het belangrijkste dat verloskundigen daarover moeten weten, denkt Annemarie? ‘De klinisch verloskundige moet weten wanneer zij volgens de wet zelfstandig kan handelen en wanneer zij een arts of physician assistant nodig heeft om zorg te verlenen. Daarnaast heeft zij een eigen verantwoordelijkheid voor haar bekwaamheid. Het allerbelangrijkste van de handreiking: word je bewust van je positie.’
'Het allerbelangrijkste van de handreiking: word je bewust van je positie'
Praktisch toepassen
Mignon en Annemarie geven suggesties hoe de handreiking toe te passen. ‘Het vergt moed het gehele document van a tot z te lezen’, grapt Annemarie. ‘Ga er vanuit praktijksituaties mee aan de slag. Pak bij een ingewikkelde situatie de handreiking met stappenplan er eens bij, en bekijk hoe je kunt en mag handelen.’ Gebruik de handreiking vooral op een praktische manier, tipt ook Mignon. ‘Het document kan je helpen om een situatie op een structurele manier in te schatten. Door het volgen van het stappenplan, aan de hand van praktijkvoorbeelden, krijg je helder wat jouw verantwoordelijkheden zijn, en wanneer je je verantwoordelijkheden kan of zou moeten delen met de arts, physician assistant of gynaecoloog. Daardoor heb je direct duidelijk wat jouw rol ergens in is, en wanneer je de verantwoordelijkheid juist deelt.’
Mignon geeft een voorbeeld. ‘Er komt een vrouw binnen die gaat bevallen na een eerdere keizersnede. Dat is een mid-risico, dus je bent zelf volledig verantwoordelijk. Maar als het CTG abnormaal wordt, dan komt er een risico bij, en wordt de situatie een hoog-risico. Dan bel je de gynaecoloog voor overleg of supervisie, en dan deel je de verantwoordelijkheid.’ Hierbij gaat het om een switch in de manier van denken, benadrukt Mignon. ‘Je maakt een inschatting van het risico in een bepaalde situatie, vind je het een laag- of mid-risicosituatie en acht je jezelf bekwaam, dan kan je deze zorg volledig onder je eigen verantwoordelijkheid verlenen. Maar komt er dan een risico bij, of heb je twijfel of een onderbuikgevoel, dan kan je er natuurlijk altijd voor kiezen om de gynaecoloog te bellen voor overleg, en zo je verantwoordelijkheid delen, tenminste, dat is mijn ervaring; dat gynaecologen hiertoe altijd bereid zijn.’ Annemarie: ‘En heb je geen tijd om de handreiking te bekijken? Doe jezelf een plezier en kijk dan alleen even naar het overzicht van geneesmiddelen. Dat is een eyeopener. Daarin staat precies beschreven wat je wel en niet zelfstandig kan voorschrijven.’
Levend document
In de handreiking worden diverse thema’s en vraagstukken behandeld. Er is een algemeen juridisch basisdeel waarin het gaat over bevoegdheden, bekwaamheden, voorbehouden en niet voorbehouden handelingen. Dat gedeelte is ook voor eerstelijnsverloskundigen van toepassing. Daarnaast is er een praktisch deel waarin situaties in de klinische praktijk zijn geschetst. Daarbij is een inschatting gemaakt van het risiconiveau; hoe we daar met elkaar mee omgaan en welke verantwoordelijkheid daarbij hoort. Dan is er een Q&A-gedeelte, dat een ‘levend document’ wordt, want daar kunnen ook korte, praktische vragen – met antwoord – aan worden toegevoegd.
'Het overzicht van geneesmiddelen is een eyeopener'
Mignon hoopt dat de handreiking meer bekendheid en waardering van het verloskundige vak in de kliniek teweeg gaat brengen. ‘We zijn geen artsen en we zijn ook geen eerstelijnsverloskundigen’, benadrukt ze. ‘Als verloskundigen in de tweede- en derde lijn hebben wij een eigen vak. Waarbij onze kracht hem zit in het bewaken van de fysiologie – ook als er sprake is van pathologie – en het toepassen van risicoselectie: wanneer hebben we een arts of gynaecoloog nodig? En misschien wel het belangrijkste: het zo goed mogelijk begeleiden van het ouderpaar in het krijgen van, en soms ook verliezen van, hun kind. Daarom is het zo belangrijk dat het duidelijk is wat wij kunnen en doen, en dat de juridische basis voor iedereen helder is. Op basis daarvan kunnen we onze eigenheid en positie in het ziekenhuis en in de maatschappij versterken. Dat hangt natuurlijk niet alleen maar af van deze handreiking, maar het helpt wel mee.’ Annemarie: ‘Het gaat om bewustwording. Dat duidelijk wordt dat klinische verloskunde een volwaardig beroep is, met andere uitgangspunten dan de eerste lijn kent. Het is ingewikkelde materie, maar ik ben blij dat er nu een document is dat duidelijkheid geeft.’
De rol van de verloskundige in het besluitvormingsproces
Tekst: Lianne Zondag-McDermott, 2025-4
Beeld: Joey Roberts, Shutterstock
Begin oktober promoveerde Lianne Zondag-McDermott aan de Universiteit Maastricht met haar proefschrift ‘The midwife as influencing factor in clinical decision-making’. Haar proefschrift richt zich op de rol van verloskundigen bij het wel of niet uitvoeren van een interventie. Ze deed verdiepend onderzoek naar hoe persoonlijke en professionele factoren invloed hebben op het besluitvormingsproces in verloskundige zorg. Van de KNOV kreeg Lianne het PhD Scholarship toegekend om het onderzoek en proefschrift financieel mogelijk te maken.
Achtergrond proefschrift
De aanleiding om te starten met dit onderzoeksproject ligt bij eerder onderzoek van Anna Seijmonsbergen-Schermers, waar Lianne als tweede auteur aan meewerkte. Met behulp van Perined-data is onderzocht of er verschillen zijn tussen de twaalf provincies van Nederland in interventies, zoals episiotomie en inleiding van de bevalling. Daarnaast is gekeken of er verschillen waren in het aantal thuisbevallingen.
Er werden tussen de twaalf provincies grote verschillen in interventies en plaats bevalling gevonden, die niet verklaard konden worden door maternale karakteristieken. Een hoger of lager percentage ingrepen leidde niet tot een verschil in mortaliteit of morbiditeit bij moeder of kind. Daarnaast bleek er sprake te zijn van een noord-zuidverdeling in Nederland: noordelijke provincies hadden meer thuisbevallingen en minder medische ingrepen dan de zuidelijke provincies.
Interventies tijdens de verloskundige zorg kunnen nodig zijn om morbiditeit of mortaliteit te voorkomen. Enige variatie in interventies is te verklaren doordat de conditie en voorkeuren van een vrouw kunnen verschillen. Grote variatie kan echter een aanwijzing zijn voor onvoldoende kwaliteit van zorg. Te weinig interventies kan leiden tot vermijdbare morbiditeit en mortaliteit, terwijl te veel interventies ook morbiditeit en mortaliteit kan veroorzaken, naast dat het onnodige kosten geeft en het zorgsysteem belast. In verloskundige zorg wordt er daarom gestreefd naar het juiste evenwicht in interventies, zodat de uitkomsten voor moeder en kind zo optimaal mogelijk zijn en de benodigde zorg beschikbaar is voor degenen die het nodig hebben.
Houding verloskundige
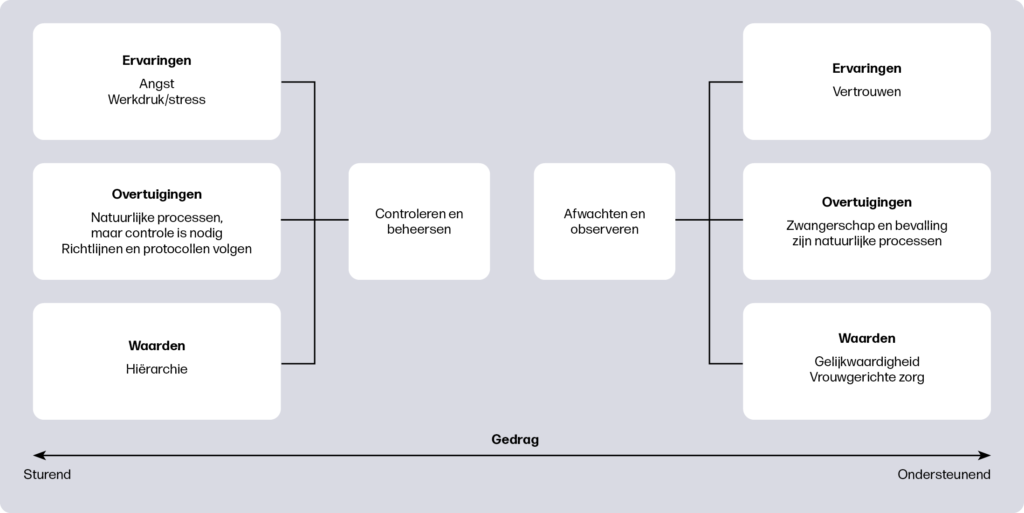
Op basis van dit onderzoek en andere literatuur zijn er aanwijzingen dat verloskundigen medische ingrepen verschillend toepassen. Lianne onderzocht wat de oorzaken van deze variatie zijn. Om inzicht te krijgen in welke ervaringen, overtuigingen en waarden de houding van verloskundigen beïnvloeden ten aanzien van medische ingrepen, zijn er twintig verloskundigen geïnterviewd. De data zijn inductief geanalyseerd en hieruit is een model ontwikkeld dat de verschillende houdingen van verloskundigen beschrijft (figuur 1).
Alle verloskundigen gaven aan dat zwangerschap en bevalling natuurlijke processen zijn en spreken de intentie uit alleen medische ingrepen te doen indien nodig. Verloskundigen beschreven hun houding naar medische ingrepen als gericht op afwachten en observeren of gericht op controleren en beheersen. Verloskundigen die zorg verleenden vanuit de meer afwachtende en observerende houding, vertoonden meer ondersteunend gedrag: ze ondersteunden vrouwen zoveel mogelijk om eigen keuzes te maken. Verloskundigen die zorg verleenden vanuit een meer controlerende houding, lieten meer sturend gedrag zien, waarbij ze de zwangerschap en bevalling meer controleren door aanvullende onderzoeken. Hierdoor leken verloskundigen met een meer afwachtende houding meer terughoudend te zijn met het toepassen van medische ingrepen dan verloskundigen met een meer controlegerichte houding.
'Kritisch denkvermogen speelt een belangrijke rol bij het vinden van een balans in het gebruik van medische ingrepen'
Of samenwerking met andere zorgverleners meer vanuit gelijkwaardigheid of vanuit hiërarchie verliep, bleek invloed te hebben op de houding van de verloskundige. Net als opvattingen over vrouwgerichte zorg. Het ervaren van werkdruk of ervaringen die zorgden voor angst of juist vertrouwen in de zwangerschap en bevalling bleken de verloskundige te beïnvloeden. Doordat deze factoren kunnen verschillen bij een bepaalde situatie of tijdens iemands loopbaan, kan de houding van een verloskundige om wel of niet een ingreep uit te voeren ook verschillen.
In aanvullend onderzoek is gevonden dat kennis, communicatieve vaardigheden en kritisch denkvermogen invloed hebben op de besluitvorming, onafhankelijk van het aantal jaren werkervaring. Verloskundigen verwerven kennis via de verloskundeopleiding en breiden deze verder uit door reflectie op ervaringen en wetenschappelijk onderzoek. Kritisch denkvermogen speelt een belangrijke rol bij het vinden van een balans in het gebruik van medische ingrepen. Verloskundigen die minder vaak ingrepen toepasten, leken een hoger niveau van reflectieve vaardigheden te hebben, waarbij ze continu evalueren of een ingreep nodig is.
'In verloskundige zorg wordt er gestreefd naar het juiste evenwicht in interventies'
Zoals een van de verloskundigen tijdens de interviews vertelde:
‘Tijdens de bevalling probeer ik tegen mezelf te zeggen: “Hou je in, je hoeft de vliezen niet te breken. De vrouw heeft daar geen baat bij. Ze zal alleen maar heftigere weeën krijgen. Daar heeft ze niets aan.”’
Verloskundigen die minder vaak ingrepen toepasten, hanteerden een meer gebalanceerde communicatiestijl in de zorg aan vrouwen. Ze boden vrouwen verschillende opties, stimuleerden gezamenlijke besluitvorming en verkenden actief de voorkeuren van de vrouw. Daarnaast hadden ze meer vaardigheden om discussies met andere zorgprofessionals aan te gaan. Verloskundigen die vaker ingrepen toepasten, communiceerden meer sturend, waarbij ingrepen als standaardprocedure werden gepresenteerd in plaats van als optie.
Verloskundigen met reflectieve vaardigheden, een kritisch denkvermogen en de vaardigheid om beleidskeuzes bespreekbaar te maken, maken beslissingen die meer afgestemd zijn op de individuele vrouw. Dit in plaats van standaardprocedures te volgen die zijn aangeleerd of zijn beschreven in bijvoorbeeld regionale protocollen. Bij standaardprocedures is er minder ruimte om zorg aan te passen aan de specifieke situatie of aan de wensen van de vrouw.
Op basis van deze bevindingen wordt geconcludeerd dat verloskundigen met de kennis en vaardigheden van een reflectieve professional meer gepersonaliseerde zorg geven in plaats van gestandaardiseerde zorg.
Bevalovertuigingen
In het onderzoek over regionale verschillen in interventies werd duidelijk dat er in regio’s een bepaalde trend in ingrepen was. In een regio waar in de eerste lijn meer interventies werden toegepast, werden ook meer interventies toegepast in de tweede lijn. Dit doet vermoeden dat er binnen een regio een bepaalde cultuur rondom het wel of niet toepassen van ingrepen bestaat.
Om verandering in onterechte praktijkvariatie te kunnen maken, is het belangrijk inzicht te hebben in overtuigingen van zorgverleners. Lianne onderzocht of het mogelijk is de beval-overtuigingen van eerstelijnsverloskundigen, klinisch verloskundigen en gynaecologen (i.o.) te meten met een vragenlijst. De gebruikte vragenlijst, de Birth Beliefs Scale, bleek een goede vragenlijst om verschillen tussen bevallingsovertuigingen van verloskundig zorgverleners te meten1.
Uit het onderzoek kwam dat gynaecologen meer de overtuiging hebben dat bevallen een medisch proces is dan klinisch verloskundigen en eerstelijnsverloskundigen. Eerstelijnsverloskundigen hadden een sterkere overtuiging dat bevallen een natuurlijk proces is, gevolgd door klinisch verloskundigen en gynaecologen.
Invloed regionale protocollen
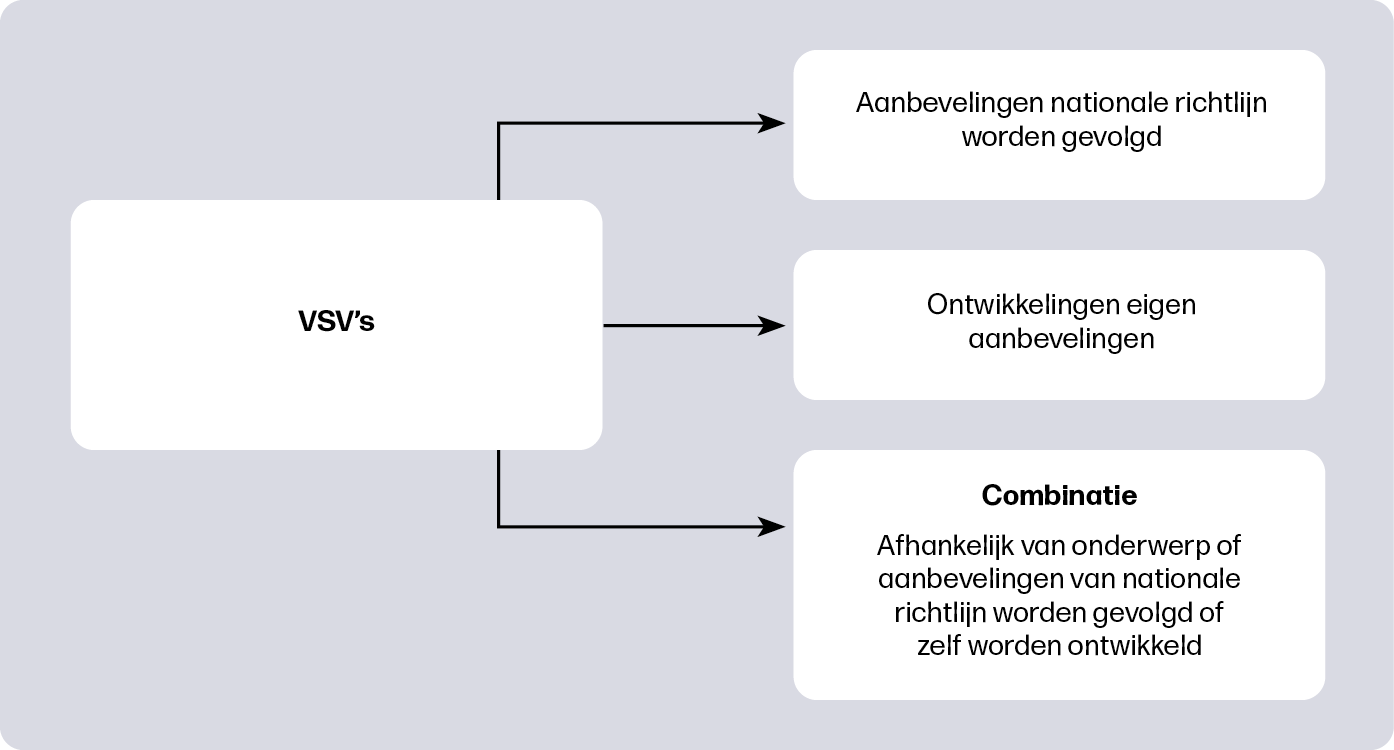
Binnen de Verloskundig Samenwerkingsverbanden (VSV’s) worden regionale afspraken over zorgbeleid vastgelegd in protocollen. Mogelijk verklaart de inhoud van deze protocollen voor een deel de variatie in interventies. Lianne vergeleek regionale protocollen van verschillende VSV’s over onderwerpen waarbij er aanbevelingen worden gedaan over het wel of niet inleiden van de bevalling. Daarnaast keek ze of de kwaliteit van de landelijke richtlijn verband hield met de inhoud en aanbevelingen in de regionale protocollen.
Er waren grote verschillen tussen de regionale protocollen, wat mede de oorzaak kan zijn van de huidige verschillen in inleiden in Nederland. Want dat verschil is groot: recent onderzoek laat zien dat de kans op een inleiding voor een vrouw zwanger van haar eerste kind in de ene regio 14% is en in de andere regio 41%2. Het onderzoek laat zien dat sommige VSV’s de aanbevelingen uit de nationale richtlijnen volgden, terwijl andere VSV’s hun eigen aanbevelingen formuleerden (figuur 2). In bepaalde regio’s varieerde het per onderwerp of de aanbevelingen uit nationale richtlijnen werden gevolgd of eigen aanbevelingen werden geformuleerd. In VSV’s met een hoog percentage inleidingen werd eerder en extra vaak geadviseerd de bevalling in te leiden. VSV’s met een laag percentage inleidingen beschreven meer mogelijkheden om de bevalling door de verloskundige te laten begeleiden en beschreven vaker dat de vrouw de keuze moest maken.
Ruimte voor vervolgonderzoek
Het proefschrift heeft veel nieuwe informatie gegeven over de invloed van persoonlijke en professionele factoren van verloskundigen op het doen van ingrepen, maar menselijk gedrag is complex. Daardoor is er zeker ook ruimte voor vervolgonderzoek. In toekomstig onderzoek kan er gekeken worden naar factoren die de houding van verloskundigen beïnvloeden. Bijvoorbeeld werkervaring; het hebben van meer werkervaring wordt soms als een positieve en soms als een negatieve invloed beschreven als je persoonlijke zorg wil geven.
Daarnaast is er ook onderzoek nodig naar de cultuur en andere factoren die invloed hebben op het samenstellen van regionale protocollen en de samenwerking binnen regio’s.
'De kans op inleiding voor een vrouw zwanger van haar eerste kind is in de ene regio 14% en in de andere regio 41%'
Conclusies
Het onderzoek in het proefschrift laat zien dat richtlijnen en protocollen kansen bieden om zorg gedetailleerd en onderbouwd te beschrijven. Echter, te veel en te strakke afspraken zijn niet goed voor de kwaliteit van zorg. Dan kan er geen rekening worden gehouden met de situatie van een vrouw of haar wensen en wordt de kans op niet goed toegepaste medische ingrepen groter.
Regio’s blijken ondersteuning nodig te hebben in het opstellen van protocollen gebaseerd op de juiste onderbouwing. Ondersteuning via beroepsorganisaties of landelijke belangenorganisaties aan de verloskundige regio’s is dan ook één van de aanbevelingen voortkomend uit het proefschrift. Evaluatie van wat aangepaste protocollen met het aantal medische ingrepen doen, is vervolgens waardevol.
Daarnaast is het belangrijk te erkennen dat verloskundigen verschillen. Zij verschillen in hun houding, kennis en vaardigheden en dat heeft invloed op wanneer zij een interventie uitvoeren. Meer aandacht voor training van verloskundigen om een reflectief zorgverlener te zijn is wenselijk. Hierdoor kunnen zij hun zorg beter afstemmen op de individuele persoon en voor diegene zorgvuldiger afwegen of een interventie nodig is. De vaardigheden van een reflectief zorgverlener helpen ook samenwerking te verbeteren en regionale protocollen te ontwikkelen.
Reflectiemodellen en intervisiebijeenkomsten met collega’s kunnen verloskundigen helpen hun eigen beleid beter te begrijpen, hun ervaringen te verwerken en patronen in hun handelen te herkennen. Maar het vraagt ook moed van verloskundigen: durven zij zich kwetsbaar op te stellen en echt te reflecteren? En hoe ga je om met de onzekerheid die ontstaat als je minder gestandaardiseerde zorg gaat geven?














