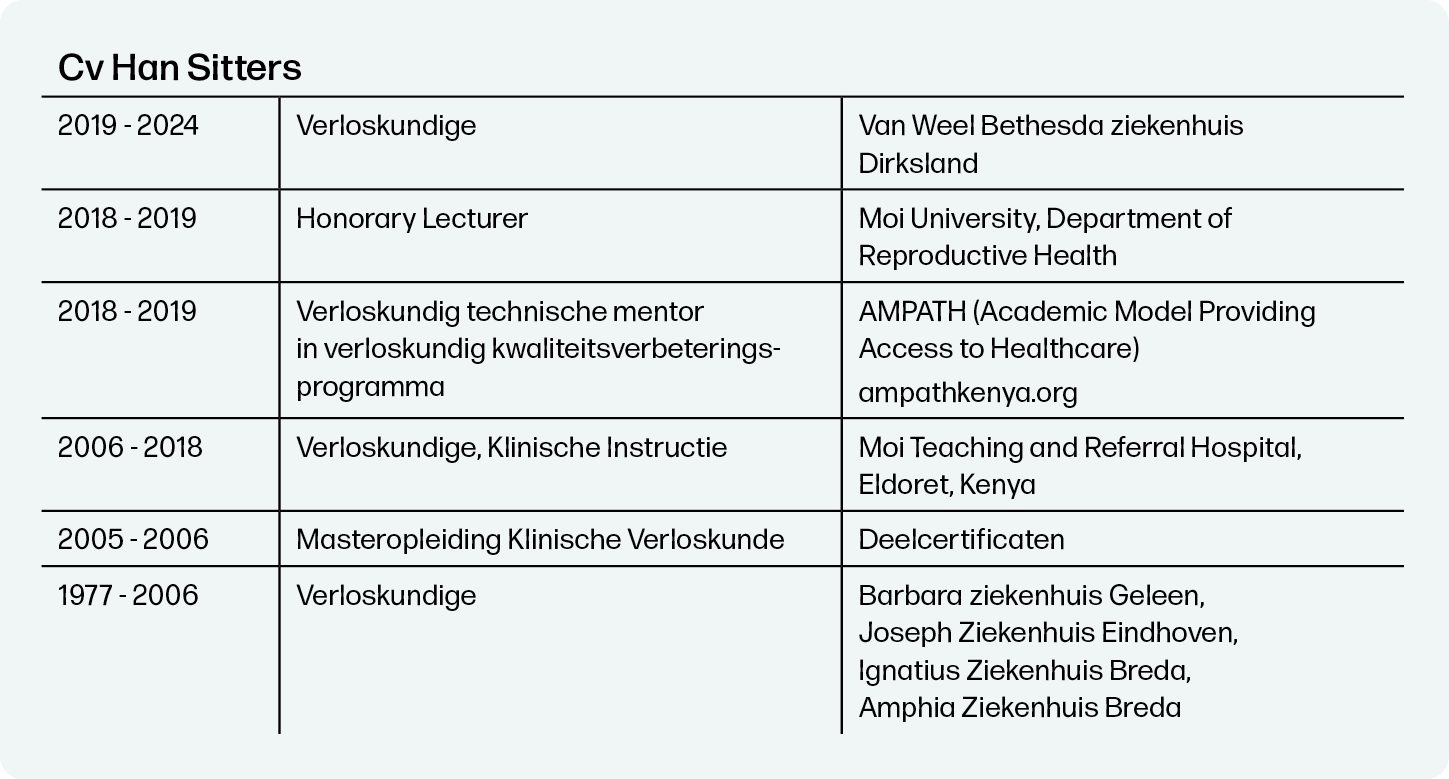
'In mijn witte jas ben ik een kameleon'
Interview met klinisch verloskundige Han Sitters
Tekst: Brigitte Tebbe | VRHL Content en Creatie, 2024-2
Nog tien nachtdiensten te gaan. Dan neemt de zeventigjarige Han Sitters afscheid van de verloskunde. Ze heeft altijd in de kliniek gewerkt. Haar streven is om elke vrouw – binnen haar mogelijkheden en wensen – een fysiologische bevalling en een goede ervaring te bezorgen. Haar vertrouwen in de natuur is groot: ‘De natuur bepaalt of wij nodig zijn. Onze rol als verloskundigen is beperkt. Het draait allemaal niet om jou.’
Uit liefde voor de verloskunde, naar eigen zeggen ‘het leukste beroep ter wereld’, werkte Han door tot ver na haar pensioen. Opgeteld vijftig jaar, waarvan zestien in Afrika. Han is niet zo van het middelpunt zijn of in de schijnwerpers treden. Maar haar collega’s van het Van Weel-Bethesda Ziekenhuis in Dirksland haalden haar over om dit interview te geven. Zij zijn namelijk groot fan. Van Han leerden zij haast vergeten fysiologische handgrepen (zoals Von Ritgen), zuinig zijn met het zetten van epi’s en geen angst te hebben voor een schouderdystocie. Han staat bekend om
haar rust en vertrouwen, maar ook om haar kritisch denken en wetenschappelijke interesse. In Kenia werkte Han mee aan de opbouw van een academisch ziekenhuis en gaf ze onderwijs. Ze woont inmiddels weer vijf jaar in Nederland, samen met haar man Cox. Ze is moeder van zes kinderen, waarvan twee geadopteerd.
‘Hoe ouder ik word, hoe meer ik weet dat ik het niet weet’
Je doet alleen avond- en nachtdiensten in locatie Dirksland. Hoe houd je dat vol?
‘Ik ben een soort nachtdier. Ik houd ervan als de ruis van overdag tot rust komt en het donker wordt. Ik kan toe met heel weinig slaap. Overdag ben ik een bezige bij. Dan sta ik vaak in mijn moestuin of ben lekker aan het koken, maak wandelingen en fietstochten. Yoga en meditatie geven mij de rust. En verder: mijn werk is mijn hobby!’
Wat trekt jou aan in de klinische verloskunde?
‘Ik vind het heerlijk; de patiënt tijdens de baring. In mijn witte jas ben ik een kameleon. Ik pas me aan elke situatie en elke vrouw aan. Ik probeer snel in te schatten wat een vrouw nodig heeft.’
‘Je krijgt ervaring door van elke situatie te leren, goed én slecht’

Je collega’s hebben veel respect voor jouw manier van werken. Ze zeggen ‘Als Han bezig is, zit soms zelfs de gynaecoloog in een hoekje’. Wat is volgens jou goede verloskunde?
‘Ik heb niet zo’n visie op verloskunde. Soms kunnen mensen in de verloskunde zo stellig dingen beweren, ik vind dat lastig. Hoe ouder ik word, hoe meer ik weet dat ik het niet weet. De natuur bepaalt of wij nodig zijn, het draait niet om ons. Toen ik net begon als verloskundige, was me dat al gauw duidelijk. Vrouwen hadden mij toen amper nodig. In deze tijd wordt er veel meer van ons gevraagd. We werken in een keurslijf van protocollen, meestal ontstaan omdat inzichten veranderen en kennis toeneemt. Maar protocollen zijn niet heilig! Je kunt je bij elke situatie afvragen of het protocol erin past. Het streven is om voor iedereen de zorg zo veilig mogelijk te maken. Je ervaring zorgt ervoor dat je niet een vaststaand idee hebt van ‘zo moet het gaan’. Zo kun je nog steeds autonoom zijn, ook binnen het keurslijf van protocollen.’
Daar spreekt vertrouwen uit. Hoe is dat bij jou ontwikkeld?
‘Door mijn eigen weg te zoeken. Als jonge verloskundige werkte ik vaak met immigrantenvrouwen. Deze vrouwen bevielen toch wel, wat ik ook deed. Het belangrijkste was, dat je hun vertrouwen kreeg. In Kenia had ik dezelfde ervaring. We deden daar veertig bevallingen per dag, met heel weinig personeel. Ik heb daar leren improviseren en zag dat de natuur het vaak goed regelt.’
Hoe kwam je in Kenia terecht?
‘Ik ben twee keer naar Ghana geweest om een Nederlandse vriendin bij de bevalling te helpen. Mijn man Cox en ik vonden het geweldig daar. We zeiden tegen elkaar: zodra het kan gaan we naar Afrika terug, om er te werken. We zijn in totaal 25 jaar in Afrika geweest. Vijf jaar in Zambia en twintig jaar in Kenia.’
Wat heb je vanuit Nederland meegebracht naar Kenia?
‘Vooral praktisch organiseren. Bij mijn aankomst werkte ik in een streekziekenhuis met heel weinig gebouwen en voorzieningen. De president van Kenia besloot op een dag dat het een academisch ziekenhuis moest worden. Door een samenwerking met Amerikaanse en Canadese universiteitsorganisaties kwamen er opleidingen voor artsen, gynaecologen en echoscopisten. De kwaliteit van zorg kwam er op een steeds hoger plan. Heel leuk om te zien en aan mee te helpen. Toen ik begon met werken in Kenia was er veel mis op het vlak van bejegening; vrouwen werden er nog geslagen tijdens de bevalling. Ik heb de verpleegkundigen en verloskundigen kunnen bijbrengen dat de bevalling veel beter gaat als ze lief zijn tegen de mensen. Verder heb ik protocollen ontwikkeld en heel veel lesgegeven. Alles onder het mom van mensen een goede ervaring bezorgen. Vooral niet mensen afhankelijk maken, wat zo vaak gebeurt bij ontwikkelingswerk. Ik heb altijd met de mensen samengewerkt. Leidinggegeven door een voorbeeld te stellen.’

Wat bracht je van Kenia mee naar Nederland?
‘Ook al bevielen vrouwen daar op een verlosbed zonder laken – met hopelijk een sopje tussen de bevallingen door – de kwaliteit van zorg in Kenia was helemaal niet zo slecht. Het nageboortetijdperk werd er bijvoorbeeld altijd actief gedaan. Het is in Kenia beter om de natuur daarbij niet altijd zijn gang te laten gaan. Vooral bij de vrouwen daar, met veel minder goede voeding en gezondheid. We liepen met sommige zaken voor op Nederland. Dat kwam waarschijnlijk omdat we als academisch ziekenhuis dicht op de internationale research zaten. Zo deden we mee aan de WOMAN trial, waarmee de effectiviteit van tranexaminezuur op postpartum bloedverlies werd aangetoond.’
‘In Kenia zag ik dat de natuur het vaak goed regelt’
 Je staat bekend om je kritisch denken.
Je staat bekend om je kritisch denken.
‘Ik heb wel een mening, maar ga die eerst toetsen. Ik kijk alles na op internet, bijvoorbeeld wanneer protocollen van elkaar verschillen. In mijn rustige uren in de nacht probeer ik aan de hand van onze eigen data inzicht te krijgen in ons verloskundig handelen, bijvoorbeeld over inleiden in verband met macrosomie.’
Hoe komt het volgens jou dat de verwijscijfers zo hoog zijn en steeds meer vrouwen klinisch bevallen?
‘Ik denk dat we in onze tegenwoordige maatschappij minder zelfredzaam en ook kwetsbaarder zijn. We beschouwen zwangerschap en baring steeds minder als onderdeel van de natuur. Als er iets misgaat, wordt het al gauw gezien als een fout van de zorgverlener. Dit maakt onze rol als verloskundige te groot. Het maakt ons ook kwetsbaar. In reactie daarop verwijzen we sneller door, om maar geen risico te nemen. Ook vrouwen zijn kwetsbaar. Zwangerschap en baring vormen de grootste risico’s in hun leven. Het zijn heel nieuwe ervaringen. En een bevalling is natuurlijk knetterhard werken. Mensen worden boos als er iets misgaat, dat maakt dat zij eerder een klacht zullen indienen. Als de Inspectie of het Tuchtcollege eraan te pas komt, heeft dat gevolgen voor de zorg en de mensen die erin werken. Daardoor ontstaan er striktere regels. We zitten gevangen in een soort cirkel.’
Wat zou je daarover willen meegeven aan je jongere collega’s?
‘Blijf nieuwsgierig, vraag steeds: waarom? Neem je vak serieus, maar weet dat je rol beperkt is tot met name: luisteren, bijstaan en – als het goed gaat – heel weinig handelen. Je bent opgeleid als verloskundige en je krijgt ervaring door van elke situatie te leren, zowel de goede als de slechte. Blijf jezelf uitdagen.’
Je collega’s gaan je missen, zeggen ze.
(Lachend) ‘Ik vertrouw erop dat ze zich prima redden zonder mij! De wereld draait door. Ik ben niet zo van het missen en terugkijken. Ik ben nu zo mindful: het is goed zoals het is.’
Mutsje op, mutsje af
13 juni 2024Nageboortetijdperk
Tekst: Sara de Waal | VRHL Content en Creatie, 2024-2
In het ziekenhuis wordt bij ieder kind direct na de geboorte een muts opgezet, omdat het anders het risico zou lopen snel af te koelen. Ook wanneer geen sprake is van prematuriteit. Maar: wetenschappelijk bewijs lijkt hiervoor te ontbreken. Wat zijn de -overwegingen van de verschillende betrokkenen op deze werkwijze?

Vanuit de cliënten
Wel een muts
Lauranne vindt het goed dat haar kind na de geboorte voor de zekerheid een muts op krijgt. ‘Een baby kan zichzelf nog niet goed op temperatuur houden’, beargumenteert ze. ‘Daarnaast lijkt het me ook een fijn, geborgen gevoel geven. Ik had me er van tevoren niet echt in verdiept, maar ik ken eigenlijk geen mensen die niet bewust voor het mutsje hebben gekozen. Wel of geen muts is ook geen vraag die mij bij het opmaken van het geboorteplan werd gesteld. Bij mij persoonlijk was er wel een extra reden om voor de muts te kiezen: mijn eerste kind werd dysmatuur geboren, daar was het sowieso nodig. Mijn tweede kind was ook aan de kleine kant, dus ook toen was er voor mij geen twijfel. Maar ook voor kinderen met een gemiddeld gewicht lijkt een muts me prettig en rustgevend.’
Geen muts
Britt denkt daar anders over. ‘Mijn wens was dat mijn kind na de geboorte geen muts op kreeg. Ik vond het fijn om na de geboorte huid-op-huidcontact met mijn baby te hebben en te zorgen dat we elkaar konden ruiken. Ook had ik van tevoren gelezen dat dit bevorderlijk was voor het geven van borstvoeding. Wat ook meespeelde is dat ik in bad wilde bevallen, dan leek het me niet logisch om een muts op te zetten. Ik wilde thuis bevallen, maar omdat ik daar de rust niet kon vinden heeft mijn verloskundige ervoor gezorgd dat ik in een ziekenhuis in bad kon bevallen. Ik gaf mijn wens door aan de verloskundige die daar was. Zij zei dat het wel werd aangeraden, maar ze begreep dat het in bad minder logisch was.* Ze zei dat het kon als de temperatuur extra in de gaten werd gehouden. Het ging allemaal heel goed, dus ik ben tevreden met de keuze. De consequentie van de keuze of je wel of geen muts opzet is niet heel groot, dus het lijkt me prima als iedereen hierover zelf mag beslissen. Het is belangrijk dat er rond de geboorte ruimte is voor overleg hierover, dat voor- en nadelen worden besproken.’
*De combinatie van in bad bevallen en een muts opzetten wordt afgeraden door de KNOV. Wanneer de muts van het kind nat wordt xis de kans op afkoelen groter dan wanneer er geen muts wordt gedragen.
Vanuit de verloskundige/vroedvrouw
Zo volledig mogelijk
Vroedvrouw Margot van Dijk is van mening dat verloskundige kennis vaak op een eenzijdige manier wordt gedeeld. ‘Zo word je als verloskundige ook opgeleid: zo is het, en niet anders. Ik wil kennis van verschillende kanten belichten, stel graag kritische vragen over wat we doen. Ook over wat ik zelf doe. Ik vind het heel belangrijk dat verloskundigen volledige informatie kunnen bieden, zodat de zwangere haar eigen keuze zo goed mogelijk
kan maken. Volledige kennis verzamel je door wetenschappelijk onderzoek maar ook vanuit visies van andere vroedvrouwen of artsen.’
‘Er is onderzoek dat de positieve effecten van huid-op-huidcontact aantoont’
Het bewijs
Niet alleen in het ziekenhuis maar ook in de eerste lijn is het volgens Margot de norm om een kind direct na de geboorte een muts op te zetten. ‘Ik denk dat de meeste verloskundigen dat doen, want zo leren we het. De redenatie is zo: als een kind wordt geboren koelt het af, en dan vooral via het hoofd. De muts zou zijn om de temperatuur van het kind te reguleren. De onderzoeken die hierbij worden aangehaald zijn echter geen onderzoeken naar baby’s, maar naar onderkoelde volwassenen of drenkelingen. Die liggen echter niet op een warme borst. Dit is dus een typisch geval waarbij onderzoek uit de context is gehaald. Er is inmiddels recenter onderzoek uitgevoerd waarbij de temperatuur van vijfhonderd baby’s werd gemeten.1 De aanleiding voor dit onderzoek was dat juist oververhitting een bekend risico is voor plotselinge wiegendood. De onderzoekers wilden vaststellen of het gebruik van de muts effect had, omdat dit ouders het signaal kan geven dat het nodig is veel kleding aan te doen, wat het risico op oververhitting vergroot. De onderzoekers vonden geen significante verschillen in temperatuur tussen kinderen die wel direct een muts op kregen en kinderen zonder muts. Althans: als we het over gezonde, à terme kinderen hebben met een gewicht van meer dan 2.500 gram. Dus ondanks dat het de regel is om bij alle pasgeborenen dat mutsje op te zetten, is het niet evidence-based.’
Baat het niet dan schaadt het niet?
Met bovengenoemd onderzoek wordt niets gedaan, vermoedt Margot. ‘We zitten vast in hoe we het altijd hebben gedaan. Vroeger was het wellicht wel nodig, toen we pasgeboren kinderen gelijk weghaalden bij hun moeder, en aangekleed in een wiegje legden. Inmiddels liggen de meeste kinderen het eerste uur op moeders borst. En als het opzetten van een muts geen schadelijk effect zou hebben dan zou het geen probleem zijn. Maar: dat weten we dus niet.’ Tegelijkertijd is er wel onderzoek dat de positieve effecten van huid-op-huidcontact aantoont. Zo blijkt er een positieve correlatie te zijn tussen huid-op-huidcontact tussen ouders en kinderen en het oxytocinegehalte.1 De oxytocinespiegels stegen aanzienlijk bij zowel zuigelingen als hun ouders tijdens huid-op-huidcontact. Ouders met hogere oxytocinespiegels vertoonden meer synchronie en responsiviteit in de interacties met hun kinderen2. Volgens Margot is deze oxytocine-boost van levens-belang. ‘Het zorgt namelijk voor een soepele placentageboorte met weinig bloedverlies. Ik ben dus benieuwd of als we dit sterke effect onderbreken met een muts, dit de placentageboorte negatief beïnvloedt.’
Omgekeerde wereld
‘Dit is een van de vele voorbeelden’, zegt Margot. ‘Het gaat niet om een muts, maar het gaat om alle verloskundige interventies die we doen. Denk maar eens aan al de ‘kleine’ rituelen die we doen. Mutsje op, navelstreng doorknippen, aan de baarmoeder voelen... Het zijn allemaal dingen die we routinematig doen, die een gevoel van veiligheid geven. Het is de omgekeerde wereld dat er geen bewijs hoeft te zijn om wel te interveniëren, maar wel bewijs om niet te interveniëren. Zo verkondigde een gynaecoloog laatst in de krant dat het weigeren van een muts een ongegronde hype is, teweeggebracht door influencers. Deze persoon zei dat zij ervoor gestudeerd heeft en dat het gevaarlijk is om niet te doen. Waarom moet een zwangere daarnaar luisteren? Afwijken van de norm roept irritatie op. Mensen redeneren vaak: het hoort zo. We doen het toch niet voor niks? Er is toch over nagedacht?’
Kritisch denken
Zowel in de eerste als in de tweede lijn gaan verloskundigen met dit soort afwegingen op verschillende manieren om. ‘Veel zorgverleners beseffen niet
dat er op veel punten geen houvast is’, denkt Margot. ‘De belangrijkste reden om dingen te doen is gewenning en ervaring. Nieuw wetenschappelijk onderzoek kan helpen, maar het blijft lastig om een interventie terug te draaien, omdat het op zo’n grote schaal wordt toegepast en zo ingebed zit in de cultuur. Zodoende heeft maar een deel van de richtlijnen gedegen wetenschappelijk onderzoek aan de basis. Dat kun je zien als je de verschillen in beleid tussen landen vergelijkt, want die hebben beschikking over dezelfde onderzoeken maar hebben toch andere richtlijnen. Bovendien gaat de ontwikkeling van richtlijnen traag, dus als er al overeenstemming is over nieuwe inzichten gaat er veel tijd overheen eer deze worden geïmplementeerd. Of het nu om een muts gaat of iets anders: uiteindelijk vind ik het als vroedvrouw belangrijk dat er ruimte is voor de autonomie van de zwangere. En dat kan alleen als er geen keuzes worden opgedrongen en er plek is voor kritisch denken.’
Disclaimer: De Nederlandse Vereniging voor Kindergeneeskunde (NVK) en de Nederlandse Vereniging voor Obstetrie en Gynaecologie zijn ook benaderd voor medewerking aan dit artikel, maar wilden hun visie op dit onderwerp niet delen.
Bronnen:
1. Lazzeri J, Giordano NA, Christ L, Polomano RC, Stringer M. Hats Off for Full-Term Healthy Newborns: No Benefits for Thermoregulation. J Perinat Neonatal Nurs. 2023 Oct-Dec 01;37(4):340-347.
2. Scatliffe N, Casavant S, Vittner D, Cong X. Oxytocin and early parent-infant interactions: A systematic review. Int J Nurs Sci. 2019 Sep 12;6(4):445-453.
Wat te doen met de placenta?
13 juni 2024Nageboortetijdperk
Tekst: Yvette Hoogenboom | VRHL Content en Creatie, 2024-2
Vrouwen hebben postpartum de keuze wat er na de geboorte met hun placenta gebeurt. Waar de ene cliënt de placenta liever achterlaat, wil de ander hem meenemen om er een blijvende herinnering van te maken, of de placenta doneren. Hieronder stippen we enkele mogelijkheden aan waar cliënten voor kunnen kiezen.
Placenta-afdruk
Elke placenta heeft een eigen ‘adertekening’. Hiervan kan een afdruk gemaakt wordt, oftewel placentakunst. Hiervoor wordt de placenta ingesmeerd met verf en gestempeld op een vel papier.
Tatoeage
De placenta op het lichaam vereeuwigd; het kan met een tatoeage. Door een afdruk te maken – net zoals bij een placenta-schilderij – kan de placenta worden getatoeëerd.
3D-print
De 3D-prints van de zwangere buik ken je ongetwijfeld. Met dezelfde techniek is het ook mogelijk om placenta’s te printen. De placenta wordt gedigitaliseerd met een handscan, waarna een 3D-replica uit de printer rolt. Daarvan kan ook een brons gegoten beeldje gemaakt worden.
Geboorteboom
Er zijn mensen die ervoor kiezen om de -placenta in de tuin te begraven en hier (later) een boom op te planten; een geboorteboom ter ere van het nieuwe leven.
Sieraad
De placenta kan worden verwerkt in een -sieraad en als herinnering gedragen. Een klein deel van de placenta wordt in een ring, ketting of parel verwerkt, net zoals ook met moedermelk kan worden gedaan.
De toepassingen van de placenta gaan verder dan hiernaast genoemd. Opbakken en opeten, blenden tot een smoothie, verwerken tot een balsem of drogen en malen tot pillen; óók dat zijn dingen die vanuit bepaalde overtuigingen door kersverse moeders gedaan worden met hun placenta.
Standaard actief leiden: ja of nee?
13 juni 2024Nageboortetijdperk
Tekst: Evelien Docherty | VRHL Content en Creatie, 2024-2

Actief leiden van het nageboortetijdperk: wat is het beleid van verschillende VSV’s in Nederland? Zijn er grote verschillen tussen hun protocollen en in hoeverre handelt de eerstelijnsverloskundige naar het protocol? Een vergelijking tussen vier VSV’s, waarbij wordt gekeken hoe deze zich verhouden tot de evidence ten aanzien van actief leiden.
Het betreft een kleine steekproef, maar eenduidigheid is er niet binnen de protocollen van VSV Kracht (Arnhem), VSV Maastricht-Heuvelland, VSV de Slinge (Achterhoek & de Liemers) en VSV IJsselland (regio Rotterdam/Gouda). VSV Maastricht-Heuvelland en VSV de Slinge hebben een protocol waarin wordt geadviseerd standaard actief te leiden. Bij VSV Kracht gebeurt dit alleen op indicatie en VSV IJsselland heeft geen protocol (zie tabel op pagina 8). Nu zegt een protocol an sich eigenlijk niets: veel interessanter is het om te kijken in hoeverre de verloskundige er daadwerkelijk naar handelt. Dan wordt al gauw duidelijk dat de ondervraagde verloskundigen het er in elk geval over eens zijn dat de praktijk lastig in een protocol te vangen is. Zoals Roelande Kuiperij (VSV de Slinge), bijna 23 jaar werkzaam in de eerste lijn, het verwoordt: ‘De inschatting bij een partus is iets wat je over moet laten aan degene die erbij is. Het is elke keer weer anders.’
‘De praktijk is lastig in een protocol te vangen’
Niet volgens protocol
Die overtuiging lijkt de reden dat VSV IJsselland überhaupt geen protocol hanteert. Jacolien Rijsdijk, werkzaam in de eerste lijn bij VSV IJsselland: ‘Ons handelen is een combinatie van risico-inschatting, cijfers uit literatuur en richtlijnen en overleg met de barende. Daarbij weegt je eigen ervaring als verloskundige ook best zwaar.’ Dagmar Berends (eerstelijns verloskundige bij praktijk Amare in Oosterbeek en aangesloten bij VSV Kracht (Arnhem) benoemt dezelfde redenen om af te wijken van het protocol. Dagmar: ‘Vaak is dit op verzoek van de cliënte: een zorgvraag buiten de richtlijn die op voorhand is besproken.’ Of een eigen inschatting. Dagmar: ‘Mits het bloedverlies het toelaat bijvoorbeeld, dan wacht ik langer dan dertig minuten voor de geboorte van de placenta. Of we kiezen voor een thuispartus ondanks B/D-indicatie. Denk aan MPV ia of fluxus ia, maar tussendoor wel een partus met normaal bloedverlies en een normale geboortetijd van de placenta.’ Roelande sluit zich aan: ‘Ik heb bijvoorbeeld bij een badbevalling niet de neiging om te kijken of de placenta al losligt, dat doe ik vaak pas als de barende weer uit bad is – wat soms wel een half uur kan duren. Volgens ons protocol zou je al moeten insturen als de placenta niet meteen komt. Ik stuur in als ik er zelf niet meer uitkom en mijn ‘trukendoos’ leeg is. Dat is soms al snel, en soms ook niet. Als iemand binnen tien minuten al op een liter bloedverlies zit, zeg ik ook niet: eerst het half uur volmaken, want zo staat het in het protocol.’ Roelande laat zich sowieso niet graag in het keurslijf van het VSV persen. ‘Wij zijn als eerste lijn totaal niet betrokken bij het opstellen van dit protocol. Dus ik voel me ook niet verplicht om dit te volgen.’ Daar komt bij dat zij inhoudelijk anders tegen het geboorteproces aankijkt dan in het protocol staat.
Logica
Het protocol van VSV de Slinge, waarbij Roelande is aangesloten, is een aantal jaar geleden gemaakt met als doel het relatief hoge aantal fluxus in de regio te doen dalen. Het herziene protocol luidt: standaard actief leiden en verwijzen naar de tweede lijn in het geval van ruim bloedverlies en/of vastzittende placenta. Roelande: ‘Ik heb nooit iets voor dit protocol gevoeld. Het gaat recht tegen mijn diepste overtuiging in, namelijk dat vrouwen in principe in staat zijn om te baren. Ook zonder onze aanwezigheid en interventies. We zijn de afgelopen jaren alleen maar méér gaan doen in plaats van minder, en het aantal fluxus is niet gedaald. Wat is dan de logica achter de gedachte dat we niet genoeg doen en nog meer moeten doen om het aantal fluxus te verminderen?’

Roelande pleit er juist voor om minder te doen. ‘We zitten er bovenop in het nageboortetijdperk: steeds aan de buik voelen, proberen de placenta geboren te laten worden, trekken aan de navelstreng, blaas leegmaken, synto geven et cetera. Dit geeft juist veel onrust, waarvan we tijdens de ontsluiting en uitdrijving weten dat dit de weeën niet bevordert. Waarom zou dit in het nageboortetijdperk dan anders zijn?’ Jacolien valt Roelande bij: ‘Tijdens de ALV van VSV IJsselland bleek dat wij ook een hoger dan gemiddeld percentage fluxus hebben. Dat lijkt verband te houden met het tevens hoger dan gemiddelde percentage inleidingen. Daarnaast zien we ook meer sectio’s. Het lijkt een opstapeling van ingrepen en complicaties te worden. Zonde!’
‘Er is weinig harde evidence op dit vlak, aan beide zijden’
Uitdagende dynamiek
Zo komt er in de gesprekken over actief leiden een lastige dynamiek voor het voetlicht, die zowel tussen de eerste en tweede lijn speelt, als tussen collega’s onderling. Binnen de geboortezorg is nu eenmaal sprake van een verschil in visie, waarbij zorgverleners zich bevinden op een spectrum van ‘afwachten en pas ingrijpen áls het misgaat’ tot ‘ingrijpen vóórdat het misgaat’. Simone Valk (gepensioneerd in 2022 na veertig jaar werkzaam te zijn geweest in de eerste lijn): ‘Persoonlijk geloof ik niet in standaard actief leiden en heb ik veel ‘gestrekt been discussies’ gehad. Daar moet je tegen kunnen.’ Roelande: ‘Ik vind het soms wel lastig: het gedoe en de discussie die ik riskeer in de tweede lijn. Namelijk dat ik me niet aan het protocol heb gehouden en dat ik hiermee onnodige risico’s heb genomen.’ Simone: ‘Het is een veld met veel verschillende belangen en weinig harde evidence op dit vlak, aan beide zijden. Maar vooral veel emotie.’
Het is een uitdagende dynamiek, waarbij de barende uiteraard niet over het hoofd kan worden gezien. Steeds vaker willen vrouwen zorg op maat, waarbij hun voorkeuren worden opgenomen in een geboorteplan. Zij worden vaak neergezet als lastige vrouwen die geen vertrouwen hebben in zorgverleners en hun expertise niet respecteren, zoals in maart dit jaar nog door een gynaecoloog in de landelijke media. Ongegrond en kwalijk, vindt Simone. Want het onderzoek dat deze arts in haar betoog aanhaalt – over de voordelen van het opzetten van mutsjes bij baby’s na de bevalling – is slechts gebaseerd op prematuren, niet aterme kinderen (zie ook het artikel op pagina 30). Deze vrouwen moet je niet wegzetten als ‘lastige vrouwen’ die intentioneel een arts dwars willen zitten, zoals door deze gynaecoloog wordt gedaan. Simone: ‘Vrouwen die dat weigeren hebben zich erin verdiept.’ En daarmee komen we tot een ander heikel punt: dat gebrekkig onderzoek soms als ultieme waarheid wordt gepresenteerd.
Magere evidence
Op welke evidence zijn de protocollen rondom actief leiden eigenlijk gebaseerd? Simone: ‘Veel evidence is van zeer matige kwaliteit. Toch wordt er vaak aan onderzoek vastgeklampt vanuit de gedachte ‘het is gepubliceerd, dus zal het wel in orde zijn’.’ Simone moedigt een kritische houding aan: wat is de statistische significantie van onderzoeksresultaten en hoe verhoudt het onderzoek zich tot degene onder jouw zorg? ‘De kans bestaat dat de vrouw tegenover je is uitgesloten van het onderzoek waaraan jij je beleid ophangt.’ In hoeverre is je handelen dan gegrond? Daarbij ziet Simone dat er sprake is van een soort selffulfilling prophecy. ‘Medische hulpverleners zijn net mensen. Evidence die bevestigt wat ze toch al vonden, slaan ze over het algemeen hoger aan dan evidence die het tegendeel bewijst.’ Begley et al. (2019) benoemen in een systematische review van studies naar actief leiden versus expectatief beleid specifiek de behoefte aan beter onderzoek rond dit onderwerp: ‘…this is one of many areas in which the quality of evidence is low, and it isn’t very helpful for women who need to make decisions (which is, of course, absolutely not the fault of the review authors), but perhaps in this case the authors’ call for further research which looks at the different components of the ‘active management’ package will lead to better studies’.
‘Dit protocol gaat recht tegen mijn diepste overtuiging in’
Regie
Ja, er is behoefte aan beter onderzoek, zoals Begley et al. benoemen. Maar het is wellicht belangrijker om te zorgen dat de dynamiek binnen de geboortezorg wordt verbeterd. Roelande: ‘We zijn de laatste jaren erg bezig met multidisciplinaire protocollen, we willen het zo graag eens zijn met elkaar. Misschien is het wel beter om te accepteren dat we verschillend tegen zaken aankijken. En dat we het niet altijd eens hoeven te worden.’
En die lastige vrouw? Die is uiteindelijk wel degene die bepaalt. Aan jou als zorgverlener de schone taak haar te ondersteunen met goed onderbouwd advies. Dat benoemen Begley et al – waar dan dus wel gedegen wetenschappelijk onderzoek voor nodig is. ‘Women should be given information before they give birth to help them make informed choices’. Het gaat vaak om een gevoel van regie. Roelande: ‘Ik benoemde bij een cliënte met een fluxus en een manuele placentaverwijdering in de anamnese dat ze niet thuis kon bevallen. Daar had ze problemen mee. Niet dat ze dat per se wilde, maar ze wilde zélf de keus maken. Na overleg is ze prima poliklinisch in bad bevallen, zonder infuus en actief nageboortetijdperk.’
Bronnen:
- Begley, C.M., Gyte, G.M., Devane, D., McGuire, W., Weeks, A, & Biesty, L.M. (2019). Active versus expectant management for women in the third stage of labour. Cochrane Database of Systematic Reviews 2019, Issue 2. cochranelibrary.com/cdsr/doi/10.1002/ 14651858.CD007412.pub5/full
- CPZ. Verloskundig Samenwerkingsverband (VSV). kennisnetgeboortezorg.nl/geboortezorg-landschap/verloskundig-samenwerkingsverband/
- Saxton, A., Fahy, K., Rolfe, M., Skinner, V., Hastie, C. (2015) Does skin-to-skin contact and breast feeding at birth affect the rate of primary postpartum haemorrhage: Results of a cohort study. Midwifery 31 (11). pubmed.ncbi.nlm.nih.gov/26277824/
Zij aan zij: nichtjes, vriendinnen én collega’s
Tekst: Manon Louwers | VRHL Content en Creatie, 2024-2
Beeld: De Beeldredacteur
De vaders van Ellen en Petra zijn broers en hebben samen een bedrijf in de lelie- en pioenenteelt. De nichtjes werkten daar als tieners in de vakanties. Later gingen ze samen in de supermarkt werken en na hun middelbare school werden ze allebei ingeloot voor de verloskundigenopleiding. Na hun opleiding scheidden hun wegen, maar toen een collega van Ellen stopte, werd Petra in haar plaats aangenomen. Het zijn dus niet alleen nichtjes, maar vooral ook vriendinnen en collega’s!
‘Het bekende gekibbel dat je met familie kunt hebben’
Ellen over Petra
‘Van Andijk naar onze opleiding in Amsterdam waren we samen anderhalf uur onderweg. Dan discussieerden we over de verloskunde. Die discussies hebben mede bijgedragen aan onze gezamenlijke visie. Daarna zijn we ons eigen pad gegaan, maar nu we weer samenwerken merk ik dat we er qua fysiologie nog steeds hetzelfde instaan. Soms moeten we oppassen dat we geen front vormen; dat is niet eerlijk tegenover onze collega’s. We zijn ook direct naar elkaar, waardoor anderen weleens denken dat we ruzie hebben. Soms is dat ook zo, maar dat is dan ook zo weer goed. Het bekende gekibbel dat je met familie kunt hebben. En ook de kwetsbaarheid die daarbij hoort. Want doordat we weten dat we een glaasje bij elkaar kunnen breken, durven we alles tegen elkaar te zeggen. Aan Petra bewonder ik haar vertrouwen en haar rust. Ze laat zich niet snel gek maken. En ik bewonder hoe zij is omgegaan met haar eigen stilgeboren dochter. Ik kan me voorstellen dat je als verloskundige minder vertrouwen kan krijgen in je werk als zoiets jou zelf overkomt, maar het heeft Petra juist nog sterker gemaakt. Ze gebruikt haar eigen ervaringen om onze zwangeren te ondersteunen. Ik hoop dat we nog heel lang samen mogen werken en ook dat we wat vaker de tijd vinden om als vriendinnen met elkaar af te spreken.’
‘Zij kon doorvragen naar hoe ik me écht voelde’
Petra over Ellen
‘Ellen is geduldig, luistert goed en streeft altijd naar een zo natuurlijk mogelijk verloop van zwangerschap en baring. Dat past bij hoe ik naar de verloskunde kijk. Onze verschillen zitten in onze communicatie. Ellen kan snel koppelingen maken, maar moet achteraf soms uitspraken nuanceren. Mijn uitspraken zijn weloverwogen, maar daardoor kan het lijken alsof ik in een vergadering weinig bijdraag. Mijn relaas horen mensen drie dagen later. Een voorbeeld: we overwegen termijnecho’s in de praktijk aan te bieden. In mijn hoofd ben ik de voors en tegens tegen elkaar aan het afwegen. Ik ben er wel mee bezig, maar stilletjes. Daar heeft Ellen geen idee van, bleek toen ze van de week een mail stuurde waarin ze aangaf dat ze stappen wilde zetten. Ze had het gevoel dat de overweging stil lag. Toen ik haar vertelde dat ik erover aan het nadenken was, was dat voor haar een eyeopener; ze had geen idee. Met haar mail heeft zij dan weer een deadline aan mijn hersenspinsels gegeven, wat ook goed is. Het was een droom om samen in een praktijk te werken. We delen ontzettend veel met elkaar en in mijn lastige periode was zij degene die door haar verloskundige achtergrond kon doorvragen naar hoe ik me écht voelde. En die mij bij de twee geboortes die volgden het vertrouwen gaf dat ik veilig thuis in bad kon bevallen.’
Vroeg versus laat afnavelen: een systematische review en meta-analyse
Tekst: Yvonne Kuipers en Eveline Mestdagh, 2024-2
De navelstreng kan vroeg, binnen 15 seconden na de geboorte, worden afgeklemd. Of laat, na 1-2 minuten of totdat de navelstreng niet meer pulseert, zoals aanbevolen door de Wereldgezondheidsorganisatie (WHO)1-3. Gezien de praktijkvariatie en uiteenlopende meningen over de exacte timing bij laat afnavelen,3,5,6 lijkt het bestuderen van neonatale bloed biomarkers interessant voor klinische evaluatie van de neonatale gezondheid7. Tot zover werd één meta-analyse uitgevoerd, waarbij gegevens van spontane vaginale geboortes en sectio’s werden samengevoegd, om het effect van timing bij laat afnavelen onder gezonde à terme pasgeborenen te onderzoeken8.
Methode
Deze systematische review en meta-analyse onderzoekt de impact van vroeg en laat afnavelen, de timing zoals beschreven in de introductie werd gehanteerd, op volgende neonatale bloed biomarkers: hematocriet, bilirubine, ferritine, transferrine en hemoglobine.
Literatuuronderzoek en selectieproces
De literatuursearch gebeurde in PubMed, Medline, CENTRAL, CINAHL en EMBASE. Selectie in Rayyan©, werd uitgevoerd volgens PRISMA en het Cochrane Handbook for Systematic Reviews of Interventions.
Inclusie
Gerandomiseerde gecontroleerde onderzoeken (RCT’s) die vroeg en laat afnavelen vergeleken en de neonatale biomarkers in het bloed binnen de eerste week na de geboorte rapporteerden, werden geïncludeerd. Alleen studies met een spontaan vaginale baring na een laagrisico à terme zwangerschap kwamen in aanmerking.
Beoordeling van het risico op bias
De methodologische kwaliteit van de geïncludeerde onderzoeken werd beoordeeld met behulp van de Risk of Bias-2 tool voor RCT’s uit het Cochrane Handbook for Systematic Reviews of Interventions.
Abstraheren van gegevens
De studiekarakteristieken, het aantal deelnemers per arm, uitkomstmaten, bloed-afnamemoment en methode, gemiddeldes, standaarddeviaties (SD) en moderatoren werden geëxtraheerd. Gestandaardiseerde gemiddelde verschillen (SMD) en standaardafwijking van het steekproefgemiddelde (SE) werden berekend uit de geëxtraheerde gemiddelden en SD’s in plaats van het absolute gemiddelde verschil in bloedeenheden (zoals g/dL). Gegevens werden gepoold om effectgrootte en -omvang tussen twee interventies te berekenen8,9. De effectgrootte, gerapporteerd als SMD, kan worden geïnterpreteerd als een klein; 0,20-0,50, matig; 0,50-0,80 of groot; ≥0,80 effect8,9.
Statistische analyse
Er werd een meta-analyse uitgevoerd als tenminste twee artikelen (K≥2) dezelfde biomarker, rapporteerden. Als een studie dezelfde biomarker rapporteerde met meerdere tijdstippen (bijv. na 24 uur, 48 uur of een week postpartum), werd alleen het eerste tijdstip opgenomen. Wegens onvoldoende gegevens om een tijdreeksanalyse uit te voeren, werd het totale effect van laat en vroeg afnavelen samengevoegd en werd een subgroep-analyse uitgevoerd op basis van bloedafnametechniek: navelstrengbloed en neonataal capillair bloed. De random-effectmodellen berekenden de gepoolde SMD met een 95% betrouwbaarheidsinterval (95% BI).
Publicatiebias
Publicatiebias werd aanwezig geacht als de funnel plot een asymmetrie vertoonde en als de p-waarde <0,05 was volgens de Rank correlatietest of Egger’s test. Er werd een aanvullende trim-and-fill analyse uitgevoerd om te informeren of/hoeveel potentiële studies ontbraken en hoe deze het totale effect zouden beïnvloeden ten gunste van vroeg of laat afnavelen10.
‘In deze studie werd geen verschil in bilirubinewaarden gevonden in navelstrengbloed en capillaire bloedmonsters’
Resultaten
Studieselectie en kenmerken
De literatuursearch resulteerde in 1.635 artikelen, waarvan 15 geïncludeerd voor analyse.
Risico op bias
Er was een matig risico op bias. Vanwege de aard van de interventie was het onmogelijk om het personeel te blinderen wat beoordeeld werd als hoog risico. Het laboratoriumpersoneel, dat de bloedmonsters analyseerde, was geblindeerd voor de interventie, maar niet of het om navelstreng of capillair bloed ging. Er kan geen detectiebias zijn opgetreden vanwege de objectieve meting van biomarkers.
Kenmerken van de studies
De studies includeerden 1.052 deelnemers met laat afnavelen (1-5 minuten of wanneer de navelstreng ophield met pulseren) en 1.021 deelnemers met vroeg afnavelen (<10-30 seconden). Navelstrengbloed werd afgenomen na het afnavelen. Capillaire bloedafname varieerde van 2 tot 48 uur na afnavelen. Op basis van K≥2 worden de volgende biomarkers gerapporteerd: hemoglobine, bilirubine en hematocriet.
Effect van DCC op hemoglobine
Het totale gepoolde effect, bij dertien studies, wees op statistisch significant hogere -hemoglobinespiegels bij laat afnavelen vergeleken met vroeg afnavelen en vertoonde een matig effect: SMD 0,46 (95%BI 0,20 tot 0,72, p=0,0005). Er werd geen effectverschil gevonden tussen bloedmonsters afgenomen uit de navelstreng: SMD -0,04 (95%BI -0,57 tot 0,49, p=0,88). Postpartum (>2 - 48 uur) capillaire hemoglobinespiegels waren statistisch significant hoger bij laat afnavelen en vertoonden een groot effect: SMD 0,76 (95%BI 0,56 tot 0,97, p=0,00001).
Er bleek geen statistisch significante funnelplot-asymmetrie voor de navelstrengbloedmonsters (z=-0,801, p=0,012). Uit de trim-and-fill-analyse bleek dat vier aanvullende studies nodig zijn om de effecten van laat afnavelen op het neonatale hemoglobinegehalte te beïnvloeden. Deze onderzoeken zouden de verschillen tussen vroeg of laat afnavelen echter niet veranderen.
Effect van DCC op bilirubine
De meta-analyse, bij zes studies, toonde geen statistisch significant verschil tussen laat en vroeg afnavelen en vertoonde een klein effect: SMD 0,13 (95%BI -0,03 tot 0,28, p=0,22). De gepoolde effectgrootte was verwaarloosbaar voor navelstrengbilirubinewaarden: SMD van 0,03 (95%BI -0,24 tot 0,31, p=0,82) en klein voor neonatale capillaire waarden: SMD 0,15 (95%BI -0,04 tot 0,33, p=0,12). Volgens de trim-and-fill analyse waren geen aanvullende studies nodig om het effect te beïnvloeden.
Effect van DCC op hematocriet
De totale gepoolde effectgrootte, bij acht studies, was klein tot matig: SMD 0,4 (95%BI 0,00 tot 0,80). Het hematocriet was statistisch significant lager in het navelstrengbloed bij laat afnavelen vergeleken met vroeg afnavelen, en vertoonde een klein effect: SMD -0,3 (95%BI -0,53 tot -0,07, p=0,01). Het hematocriet van de capillaire bloedmonsters was statistisch significant hoger bij laat afnavelen en vertoonde een groot effect: SMD 0,75 (95%BI 0,42 tot 1,09, p <0,001).
De Egger’s test toonde geen statistisch significante funnel plot asymmetrie (z=1,204, p=0,228), en de trim-and-fill analyse suggereerde geen potentieel ontbrekende studies om het effect te beïnvloeden.
‘De kracht van de review ligt in de stratificatie op basis van de bloedafnametechniek’
Discussie
Deze review onderzocht de impact en het verschil in effectgrootte tussen biomarkers in bloed van navelstreng- en capillairbloedmonsters van gezonde voldragen pasgeborenen, afgenomen na vroeg of laat afnavelen. De hematocriet- en hemoglobinewaarden van capillair bloed verbeterden ten gunste van laat afnavelen met een matig tot groot effect. Er was geen effectverschil op bilirubinewaarden tussen laat en vroeg afnavelen, ongeacht de bloedafnametechniek. De bevindingen ondersteunen eerdere aanbevelingen voor laat afnavelen1,3. Een belangrijke bevinding
is het belang van zowel tijdstip als techniek van bloedafname. Biomarkers geëvalueerd op basis van vroeg postpartum navelstrengbloed, gaven geen effectverschil tussen tijdstip van afnavelen. Neonatale biomarkers uit later afgenomen capillaire monsters, toonden een matig tot hoog effect ten gunste van laat afnavelen voor hematocriet en hemoglobine. De verschillen in biomarkers en de bloedafnamemethoden zouden toegeschreven kunnen worden aan veranderingen in de bloedsomloop bij de overgang van zuurstof- en bloedvoorziening vanuit de navelstreng naar pulmonale bloedstroom11. Aangezien afnavelen de cardiopulmonale overgang bij de geboorte beïnvloedt, kan het effect van het afnavelen alleen nauwkeurig worden geschat op basis van neonatale capillaire bloedmonsters12.
In deze studie werd geen verschil in bilirubine-waarden gevonden in navelstrengbloed en capillaire bloedmonsters. Bilirubinespiegels van pasgeborenen kunnen variëren door de afbraaksnelheid van rode bloedcellen, de leverfunctie en de efficiëntie, met een beperkte invloed van het tijdstip waarop de navelstreng wordt dichtgeknepen. Dit komt overeen met eerdere bevindingen13-15.
Laat afnavelen verhoogde hematocriet- en hemoglobinewaarden. Dit ondersteunt eerdere aanwijzingen dat neonaten met laat afnavelen, statistisch significant hogere hematocriet- en hemoglobinewaarden hebben, echter binnen de klinisch relevante drempelwaarden, vergeleken met vroeg afnavelen14,16.
Hoewel de meeste geïncludeerde RCT’s een lage power hadden (<100 deelnemers per arm per studie), verbeterde pooling, met tenminste 700 deelnemers per arm per analyse, de power van deze meta-analyse. De kracht van de review ligt in de stratificatie op basis van de bloedafnametechniek, die leek te bepalen of en wanneer de gezondheidseffecten van laat afnavelen merkbaar worden. De bevindingen kunnen niet gegeneraliseerd worden naar neonaten uit hoogrisico zwangerschappen, die te vroeg geboren zijn of geboren zijn via een keizersnede. De belangrijkste implicatie van dit onderzoek is dat de bloedafnametechniek, via de navelstreng of neonatale capillaire bloedafname, van invloed is op het effect van laat afnavelen. Dit benadrukt dat het moment van bloedafname en beoordeling cruciaal is voor het begrijpen van de klinische status van de pasgeborene. Aangezien de biomarkers in het bloed verschilden naargelang de techniek van de bloedafname en het tijdstip (vroeg of laat postpartum), kan er discussie ontstaan over welke waarden klinisch relevant zijn ter beoordeling van de gezondheid van de pasgeborene. Het is daarom belangrijk om kritisch na te denken over de fysiologische verklaring en betekenis van de verschillen in biomarkers tussen de bloedafnametechnieken en afnametijden.
Conclusie
Laat afnavelen draagt bij aan de gezondheid van à terme gezonde neonaten na een spontaan vaginale baring. Het heeft een matig statistisch significant effect op neonatale capillaire biomarkers. De bloedafnametechniek is een belangrijke factor voor de klinische evaluatie.
Bronnen:
1. World Health Organization (WHO), 2014. Guideline: Delayed Umbilical Cord Clamping for Improved Maternal and Infant Health and Nutrition Outcomes (Geneva. Report No.: 978-92-4-150820-9).
2. Mercer, J.S., Erickson-Owens, D.A., Deoni, S.C.L., Dean Iii, D.C., Tucker, R., Parker, A.B., et al., 2022. The effects of delayed cord clamping on 12-month brain myelin content and neurodevelopment:
a randomized controlled trial. Am. J. Perinatol. 39 (1), 37–44.
3. American College of Obstetricians and -Gynecologists, 2020. Committee on obstetric practice. Delayed umbilical cord clamping after birth: ACOG Committee opinion, number 814. Obstet. Gynecol. 136 (6), e100–e106.
4. Peberdy, L., Young, J., Massey, D., Kearney, L., 2022. Integrated review of the knowledge, attitudes, and practices of maternity health care professionals concerning umbilical cord clamping. Birth 49 (4), 595–615.
5. Weeks, A., 2007. Umbilical cord clamping after birth. BMJ 335 (7615), 312–313.
6. Winter, C., Macfarlane, A., Deneux-Tharaux, C., Zhang, W.H., Alexander, S., Brocklehurst, P., et al., 2007. Variations in policies for management of the third stage of labour and the immediate management of postpartum haemorrhage in Europe. BJOG 114 (7), 845–854.
7. Becker, M., Gscheidmeier, T., Gross, H.J., Cario, H., Woelfle, J., Rauh, M., et al., 2022. Differences between capillary and venous blood counts in children-a data mining approach. Int. J. Lab. Hematol. 44 (4), 729–737.
8. McDonald, S.J., Middleton, P., Dowswell, T., Morris, P.S., 2013. Effect of timing of umbilical cord clamping of term infants on maternal and neonatal outcomes. Cochrane Database Syst. Rev. 2013 (7), CD004074.
9. Hedges, L., Olkin, I., 1985. Statistical Methods for Meta-analysis. Academic Press, New York, NY [Google Scholar].
10. Murad, M.H., Wang, Z., Chu, H., Lin, L., 2019. When continuous outcomes are measured using different scales: guide for meta-analysis and interpretation. BMJ 364, k4817
11. Shi, L., Lin, L., 2019. The trim-and-fill method for publication bias: practical guidelines and recommendations based on a large database of meta-analyses. Medicine (Baltimore) 98 (23), e15987.
12. Hooper, S.B., Te Pas, A.B., Lang, J., van Vonderen, J.J., Roehr, C.C., Kluckow, M., et al., 2015. Cardiovascular transition at birth: a physiological sequence. Pediatr. Res. 77 (5), 608–614.
13. Crossley, K.J., Allison, B.J., Polglase, G.R.,Morley, C.J., Davis, P.G., Hooper, S.B., 2009. Dynamic changes in the direction of blood flow through the ductus arteriosus at birth. J. Physiol. 587 (Pt 19), 4695–4704.
14. Kc, A., Rana, N., Malqvist,M., Jarawka Ranneberg, L., Subedi, K., Andersson, O., 2017. Effects of delayed umbilical cord clamping vs early clamping on anemia in infants at 8 and 12 months: a randomized clinical trial. JAMA Pediatr. 171 (3), 264–270.
15. Kemper, A.R., Newman, T.B., Slaughter, J.L., Maisels, M.J.,Watchko, J.F., Downs, S.M., et al., 2022. Clinical practice guideline revision: management of hyperbilirubinemia in the newborn infant 35 or more weeks of gestation. Pediatrics 150 (3).
Originele publicatie: Zamouri C, Stiers M, Torfs K, Mestdagh E, Kuipers Y. Deferred cord clamping to improve neonatal blood values. A systematic review and meta-analysis. International Journal of Nursing Studies.
De master Verloskunde: een inspirerend begin
Tekst: Sara de Waal | VRHL Content en Creatie, 2024-2
In september 2023 ging de Master of Science Verloskunde van start: een unieke samenwerking tussen drie hogescholen en vier opleidingslocaties. De tweejarige deeltijdopleiding is ontwikkeld vanuit de behoefte van verloskundigen in het werkveld en biedt hen verdieping en verbreding in het vakgebied. Drie docenten en drie studenten vertellen over hun eerste ervaringen met deze nieuwe master.

Voor wie zich wil verdiepen
‘Deze master is interessant voor alle verloskundigen die hun toekomstperspectief willen verbreden’, zegt docent Meta Weltens. ‘Meer ervaren verloskundigen hebben hiermee vaker een concreet doel voor ogen, zoals regionale rollen, een beleidsfunctie of het doen van promotieonderzoek. Jongere studenten zoeken vaak wat extra verdieping.’ Zo iemand is Puck van Koutrik. Zij rondde in 2022 haar bacheloropleiding verloskunde af en volgt nu de master, naast haar werk in een maatschap in een eerstelijnspraktijk. Ze vertelt: ‘Ik had het idee dat ik nog niet klaar was met studeren en wilde graag meer achtergrondinformatie om gegrond mee te kunnen denken over het vak. Deze master is daarom een goede aanvulling op de bacheloropleiding en verruimt meteen je blik. Ik ben blij met mijn werk in de praktijk, maar je zit wel op je eigen eilandje en je volgt toch je eigen VSV. Bij elke module horen twee keer twee fysieke dagen, maar doordat we daarbuiten een beperkt aantal uur per week online les krijgen, is het voor mij te combineren met mijn werk. Natuurlijk moet je wel ook thuis aan de slag, dus het is belangrijk om goed te plannen.’
‘Ik denk dat het voor iedereen hard werken is’
Voor wie wil professionaliseren
Studenten Silvia van Nisselrooij en Samie Zijlstra hebben beiden al aardig wat jaren ervaring als verloskundige, maar vinden het belangrijk om zich te blijven professionaliseren. Silvia: ‘De master belicht allerlei onderwerpen rondom de zwangere. Ons werk is natuurlijk veel meer dan alleen een bevalling begeleiden. Zoals bijdragen aan werkgroepen, richtlijnen en landelijke samenwerkingen, waarin wordt gewerkt aan overstijgende zaken op micro-, meso- en macroniveau. Die dingen horen ook bij ons vak, dus dat wil ik meenemen in mijn werk.’ Samie is altijd benieuwd geweest hoe het zou zijn om zich meer met beleid en organisatie bezig te houden. Ze vertelt: ‘Ik ben kritisch op de politiek rondom verloskunde. Ik denk dat we onszelf als verloskundigen beter kunnen verenigen en positioneren. Na vijftien jaar vroedvrouw te zijn geweest wil ik me nu heroriënteren op wat ik verder wil doen. Misschien ga ik na de master wel terug de praktijk in, maar het kan ook dat ik stappen maak richting een beleidsfunctie, of misschien wel beide.’
Voor wie verbinding zoekt
Wat de studenten ook waardevol vinden, is de verbinding met andere verloskundigen. Silvia: ‘Door die verbinding met verloskundigen in het hele land ben je veel beter op de hoogte van wat er speelt, zowel in de eerste als de tweede lijn. We blijven praten met elkaar en kunnen veel van elkaar leren. We zijn één beroepsgroep en zouden eigenlijk met één blik naar de zwangere moeten kijken, maar er zijn nog veel verschillen, zeker ook per regio.’
Ook de docenten zien de master als een belangrijke stap naar verbinding tussen werkveld en opleidingen en tussen de opleidingen onderling. Docent Liesbeth Kool vertelt: ‘De academies hebben nauw samengewerkt om het masterprogramma op te zetten en geaccrediteerd te krijgen, daardoor zijn we al erg naar elkaar toegekomen.’ Docent Leonie Welling vult aan: ‘Als collega’s van de opleiding weten we elkaar makkelijk te vinden, over de locaties heen. Je voelt bij iedereen enorm veel enthousiasme voor het vak en waardering voor elkaar. Daarnaast is er veel onderling contact tussen studenten en docenten. Ik zie bij studenten dat hun netwerk meteen een stuk groter wordt en dat dat inspireert. Als je alleen in je eigen praktijk werkt heb je misschien contact met het VSV, maar hier staan studenten meteen in contact met allerlei mensen die op landelijk niveau over beleid denken. We zorgen ook dat we gastsprekers hebben op verschillende niveaus, ook van buiten de beroepsgroep, om het vak in een breder perspectief te zetten. Want de wereld is groter dan verloskunde alleen.’
‘Overstijgende zaken horen ook bij ons vak’
Programma
Om de studenten klaar te maken voor een grotere rol op het gebied van de ontwikkeling of implementatie van beleid en onderzoek is er een gevarieerd programma samengesteld, waarin modules zoals Advanced Midwifery en Leiderschap, kwaliteit en beleid worden doorlopen. Elke module sluit aan op de meest actuele wetenschappelijke onderzoeken. Meta: ‘In de eerste module, Advanced Midwifery, gaan we iedere week aan de slag met een nieuw onderwerp, waarin we heel breed beginnen met het verkennen van paradigma’s en verschillende modellen in de geboortezorg. Vervolgens kijken we met de studenten: wat is jouw visie hierop? Wat zien jullie terug op de werkvloer? Hoe zou je dit in een ideale wereld kunnen optimaliseren? Aan het eind van deze module laten we vervolgens alle aspecten samenkomen in een position paper over een onderwerp dat de studenten zelf kunnen kiezen. Zo kunnen ze dicht bij hun eigen interesse blijven.’ Naast de reguliere modules loopt een lintmodule Professionaliseren, om studenten bewust de stappen te laten maken van bachelor- naar masterniveau en om de integratie tussen de modules en de professionele ontwikkeling van de student zelf te bevorderen.
‘Ik ben bewuster en kritischer gaan nadenken. Bovendien ga ik anders met cliënten om’
 Kritischer in de praktijk
Kritischer in de praktijk
De studenten zijn tot nu toe lovend over de master. Silvia legt uit: ‘Door de opleiding ben ik op een andere manier gaan nadenken. Ik ben bewuster en denk eerder: waarom is dat zo? Kan dat niet anders? Ik ga bovendien anders met cliënten en patiënten om, nu ik meer heb gelezen over hun beleving. Ik heb meer dan voorheen de drive om mijn werk zo goed mogelijk te doen. Ook kijk ik soms met een andere blik naar een situatie. We zijn nu bijvoorbeeld bezig met de module Leiderschap, kwaliteit en beleid, en ik merk dat ik me op de werkvloer soms afvraag: welke organisatiestructuur veroorzaakt deze situatie? Ook mijn position paper over langdurig gebroken vliezen van de vorige module werpt al zijn vruchten af: er komt een verbeterplan over de regionale verschillen in aanpak.’
Ook Puck en Samie ervaren al voordelen in de praktijk. ‘Het zet aan tot kritisch denken’, aldus Puck. ‘Waarom doen we wat we doen? Wie bepaalt wat? Ik ga eerder het gesprek aan met mijn collega’s, omdat ik me beter toegerust voel door wat ik heb geleerd.’ Samie vult aan: ‘Dat merk ik ook: je leert breder kijken en stelt andere vragen. Je ziet de theorie als het ware in praktijk gebeuren, je ziet het systeem dat erachter zit. De opleiding is zeker niet puur theoretisch. Bij de keuze van artikelen voor methodologie kies je bijvoorbeeld iets waar je in de praktijk tegenaan loopt of waar je benieuwd naar bent. Vervolgens neem je de analyse van het artikel weer terug en gebruik je het in de praktijk of het VSV.’
‘Je netwerk wordt meteen een stuk groter en dat inspireert’
 Blijven ontwikkelen
Blijven ontwikkelen
‘Mensen zeggen weleens tegen mij: wat fijn dat het project masteropleiding nu af is’, vertelt Meta. ‘Maar zo voelt het helemaal niet, in positieve zin! Dit is nog maar het begin. We blijven bezig en we blijven doorontwikkelen, zodat de master goed blijft aansluiten bij het werkveld. Dat is ook wat ons energie geeft: van elkaar blijven leren en de verloskunde steeds beter maken.’ Liesbeth knikt instemmend: ‘Dat is voor ons allemaal een belangrijke drijfveer. Het voelt goed om daaraan te werken. We blijven in beweging en dat is goed, want als je stilstaat ga je achteruit. De eerste module is nu goed neergezet en we hebben van de studenten goede en praktische feedback gekregen die we meteen konden gebruiken. Bijvoorbeeld dat er wat meer duidelijkheid mag zijn wat betreft de betekenis van een opdracht. Dat zijn dingen waar we meteen mee aan de slag kunnen. Er zijn nog genoeg uitdagingen waar we aan werken: hoe plannen we de lessen het beste, hoeveel doen we fysiek en hoeveel online, hoe implementeren we de methode? Daarin zijn we ook lerende.’ Meta concludeert: ‘Ik denk dat het voor iedereen, zowel de studenten als de docenten, hard werken is. Maar ook heel leuk, leerzaam en waardevol! Want -studenten en docenten delen een gezamenlijke -motivatie: een onderbouwde en stevige invloed en positie van verloskundigen in de geboortezorg.’
De master Verloskunde start elk jaar in de eerste week van september. Meer weten over de opleiding? Kijk op masterverloskunde.nl
Wat komt er uit de PAN? Thema perinatale asfyxie
13 juni 2024Geen categorie,Innoveren
Tekst: Ageeth Rosman1, Ibrah Qayoumi2, Petra Bakker3, Jeroen van Dillen4, 2024-2
Het tweede artikel in de reeks ‘Wat komt er uit de PAN?’ richt zich op het thema perinatale asfyxie. De geboorte van een asfyctisch kind, gedefinieerd als een Apgarscore 5 minuten <7 met de noodzaak voor opname op een Neonatale Intensive Care Unit (NICU) langer dan 24 uur, heeft een grote impact op ouders én zorgverleners.
Uit de perinatale audit komt naar voren dat de factor ‘delay’ een belangrijke rol speelt in de zorg rondom perinatale asfyxie. Er is sprake van delay als niet de juiste zorg op het juiste moment wordt geleverd.
Casus (fictief)
Cliënt A is een 32-jarige G1 afkomstig uit Nederland. Ze heeft een blanco algemene voorgeschiedenis. De zwangerschap verloopt ongestoord tot er bij 39+5 weken sprake is van verminderde kindsbewegingen. De verloskundige verwijst de zwangere naar het ziekenhuis voor een controle op diezelfde dag. Echter, aan het einde van de dag heeft de cliënt zich niet gemeld in het ziekenhuis en is hiervan ook geen terugkoppeling naar de verloskundige gemaakt. Als de zwangere zich uiteindelijk twee dagen later in het ziekenhuis meldt, is er sprake van een suboptimaal CTG. Er wordt geadviseerd tot inleiding van de baring en de zwangere wordt opgenomen op de zwangerenafdeling voor priming middels ballonkatheter. De volgende dag is de cliënt inleidbaar, maar is er geen plek op de verloskamers. Het CTG is onveranderd en er wordt gewacht tot er een verloskamer beschikbaar is voor het vervolg van de inleiding. Halverwege de middag kunnen op de verloskamers de vliezen worden gebroken en wordt gestart met bijstimulatie middels oxytocine. Gedurende de dag en avond zijn er meerdere periodes met een suboptimaal CTG, maar niet zodanig dat overgegaan wordt tot een interventie. Na de avond-nachtoverdracht heeft de zwangere zeven centimeter ontsluiting en is er sprake van abnormaal CTG. De bij-stimulatie wordt gestaakt, de zwangere wordt in zijligging gelegd en het advies voor secundaire sectio volgt. Het CTG herstelt niet na het staken van de bijstimulatie en het OK-team wordt in huis gebeld voor een secundaire sectio categorie 1 (binnen 1 uur). 58 minuten na het besluit tot sectio wordt een kind geboren met normaal gewicht, twee keer strak omstrengeld en Apgar score 0-4-7. Navelstreng pHA 7.01, Base Excess -12. Het kind heeft ondersteuning nodig bij het ademhalen en wordt opgenomen op de NICU. Moeder en kind herstellen zonder restverschijnselen. Bij de auditbespreking worden door het lokale audit team meerdere momenten van delay geïdentificeerd. Bij de zwangere die zich pas laat meldt voor de afgesproken controle in het ziekenhuis. Maar ook bij de zorgverlener door het ontbreken van een overdracht tussen de eerste en tweede lijn: de zwangere die diezelfde dag niet verschenen is, de wachttijd door volle verloskamers en de tijd tussen besluit voor een sectio en de daadwerkelijke sectio.
‘Het voorkomen van perinatale asfyxie is complex’
Bespreking
Recent onderzoek van Tacke et al. (2024) laat zien dat er een toenemende trend is van eenlingkinderen die geboren worden met een lage 5 minuten Apgarscore. In de periode 2010-2019 was er in Nederland een significatiestijging van 1,04 – 1,41% voor Apgar <7 (incidentie van 1 op 96 naar 1 op 71) en van 0,17 – 0,19 voor Apgar <4 (incidentie van 1 op 579 naar 1 op 515). Factoren die hier mogelijk aan bijdragen zijn een toename van ingeleide baringen van 22,8% (2010) naar 27,4% (2021) en epidurale analgesie (van 15,8% naar 23,7%). Subgroepanalyses laten zien dat bij vaginale kunstverlossingen en spoedsectio’s relatief de hoogste toename van kinderen met perinatale asfyxie wordt gevonden.
Een systematic review van Klemann et al. (2023) laat zien dat delay een belangrijke factor is bij het optreden van zogenaamde ‘near misses’ of ongewenste perinatale uitkomsten. Patiëntgebonden factoren, spoedzorg, werkdruk, beschikbaarheid van faciliteiten alsmede een niet-optimale
communicatie en documentatie dragen bij aan vertraging van de juiste zorg op het juiste moment. Goede en adequate overdracht van zorg en informatie kan bevorderd worden als gebruik gemaakt wordt van een integraal dossier tussen alle betrokken lijnen. Klemann et al. geven aan dat dit onder de huidige wetgeving in alle landen een probleem is.
Conclusie
Er is een toename van perinatale asfyxie in Nederland, met in 2019 ongeveer 450 kinderen met een Apgar <7 na 5 minuten. De factor ‘delay’ speelt een belangrijke rol, zowel op het niveau van de cliënt maar ook op organisatie- en zorgverlenerniveau. Het voorkomen van perinatale asfyxie is complex en het regelmatig (na)bespreken kan bijdragen aan bewustwording en verbetering.
Auteurs:
1. Lector Audit en Registratie, in het bijzonder in de perinatale zorg, Perined Utrecht
2. Student geneeskunde, Amsterdam UMC, locatie VUmc
3. Gynaecoloog Amsterdam UMC
4. Gynaecoloog & UHD Onderwijs, Radboudumc Nijmegen, voorzitter perinatale audit regio Nijmegen
Correspondentie: jeroen.vandillen1@radboudumc.nl
Bronnen:
- Tacke CE, Onland W, Bakker PCAM, Groenendaal F, Rosman AN, Broeders L, Been JV; N3 Benchmarking group; Ravelli ACJ. Increasing trends in a low 5-min Apgar score among (near) term singletons: a Dutch nationwide cohort study. J Perinatol. 2024;44:217-223
- Klemann D, Rijks M, Mertens H, van Merode F, Klein D. Causes for medical errors in obstetrics and gynaecology. Healthcare (Basel). 2023;11;1636. Doi: 10.3390/healthcare11111636
Mijlpaal
13 juni 2024Columns en rubrieken,Nageboortetijdperk
Tekst: Marjolein Lansbergen, 2024-2

Pas heb ik een mijlpaal bereikt. Ik wist dat het een keer zou gebeuren, maar nú had ik hem nog niet verwacht. Zeker, ik kom niet meer vers van de opleiding en werd al wat vaker aangesproken met ‘u’. Ook kom ik steeds minder vaak zwangeren tegen met wie ik mijn geboortejaar deel. Het horen van de leeftijd van nieuwe collega’s maakt het nog duidelijker: ik begin me in een ander segment te begeven.
De cliënt die ik in een drukke dienst beoordeelde – omdat mijn collega die voor haar zorgde bij een andere baring vast stond – vertelde aan de dienstdoende die ná ons kwam dat ‘de oudere verloskundige’ ook nog was geweest. Niet: ‘Die ene die op het laatst nog even kwam’, of: ‘Die met dat halflange haar’, nee hoor: de oudere verloskundige! Mijn collega’s vonden het erg vermakelijk en zagen het positief in: ‘oudere’ klinkt tenslotte altijd nog beter dan ‘oude’. En toegegeven, vergeleken met mijn 26-jarige collega was dit door de cliënt toegekende label ook niet geheel onterecht.
Deze ‘mijlpaal’ moet ik maar gaan accepteren vrees ik, nu ik bijna mijn tweede decennium als verloskundige heb gevuld. In negentien jaar heb ik heel wat baby’s maar natuurlijk evenzoveel placenta’s voorbij zien komen. Bij reacties als: ‘Getver, wat een ranzig ding!’ voel ik plaatsvervangende krenking, want wat is die koek toch een magisch iets! ‘Zonder placenta geen baby!’, luidt in zo’n geval dan ook meestal mijn reactie.
Zoals bij alles als je een baby krijgt anno 2024, ontkomt onze doelgroep ook bij de koek niet aan keuzestress. Wordt het een halve of hele lotus, een smoothie, capsules, balsem of tinctuur? Een mooie kunstafdruk, sieraad, begraven (met boompje erop) of kies je voor een nobel doel: stamcelopslag voor Sanquin of donatie voor hoornvliestransplantaties? Zelf koos ik destijds voor begraven. Op de laatste dag van mijn verlof haalde ik bij beide de schep tevoorschijn (de vriezer was het tussenstation). Helaas geen mooie boom erop: inmiddels zijn de koeken bedekt door een strak laagje kunstgras.
In mijn ziekenhuis werden, ruim voor mijn tijd, alle placenta’s verzameld voor gebruik in cosmetica, wist een van de gynaecologen te vertellen. Misschien wordt het tijd me in deze optie te gaan verdiepen. Dagelijks een rijke laag placentacrème voor het slapen en in de ochtend naar behoefte nog een extra likje. En dan maar hopen dat ik niet al op korte termijn tot ‘die oude’ word gebombardeerd.
Maternale leeftijd en inleiding: een dilemma?
Tekst: Anna E Seijmonsbergen-Schermers, B. Goodarzi, Arie Franx, Ank de Jonge, 2024-2
Steeds vaker krijgen zwangeren een inleiding aangeboden vanwege hun leeftijd. Dit zou perinatale sterfte voorkomen. Echter, bij deze gedachtegang wordt te weinig rekening gehouden met andere maternale persoonskenmerken. Een overstijgende blik op dit onderwerp laat zien dat het inleiden van deze groep veel nadelen met zich meebrengt. Daarom pleiten vier onderzoekers ervoor om de maternale leeftijd wel mee te nemen in de klinische besluitvorming en niet uitsluitend op basis van de maternale leeftijd een inleiding aan te bieden.
Aanleiding
Zowel in het buitenland als in Nederland worden steeds meer zwangeren ingeleid vanwege een hoge maternale leeftijd. De aanleiding is literatuur waarin aangetoond wordt dat de incidentie van perinatale mortaliteit hoger is bij zwangeren van 40 jaar en ouder1,2. Zowel in de media als in de geboortezorg is er veel aandacht voor het voorkomen van perinatale sterfte. Het is evident dat zorgverleners iedere perinatale sterfte zouden willen voorkomen, indien dit mogelijk zou zijn. Zowel voor ouders als voor zorgverleners is de ervaring van perinatale sterfte zeer aangrijpend. Indien achteraf het idee bestaat dat dit voorkomen had kunnen worden, dan kan dit een gevoel van tekortschieten teweegbrengen. Met het inleiden van de baring kan met name foetale sterfte voorkomen worden welke anders op zou treden bij een latere zwangerschapsduur. Na evaluaties van casuïstiek waarbij perinatale sterfte optrad bij een oudere zwangere, hebben bepaalde regio’s besloten om inleidingen aan te bieden vanaf de leeftijd van 40 jaar en ouder, of zelfs vanaf 35 jaar. Vervolgens volgen sommige regio’s het voorbeeld van de naburige regio waar dit beleid al is ingevoerd.
‘De incidentie perinatale sterfte is afgenomen sinds 2010, ook voor zwangeren van 40 jaar en ouder’
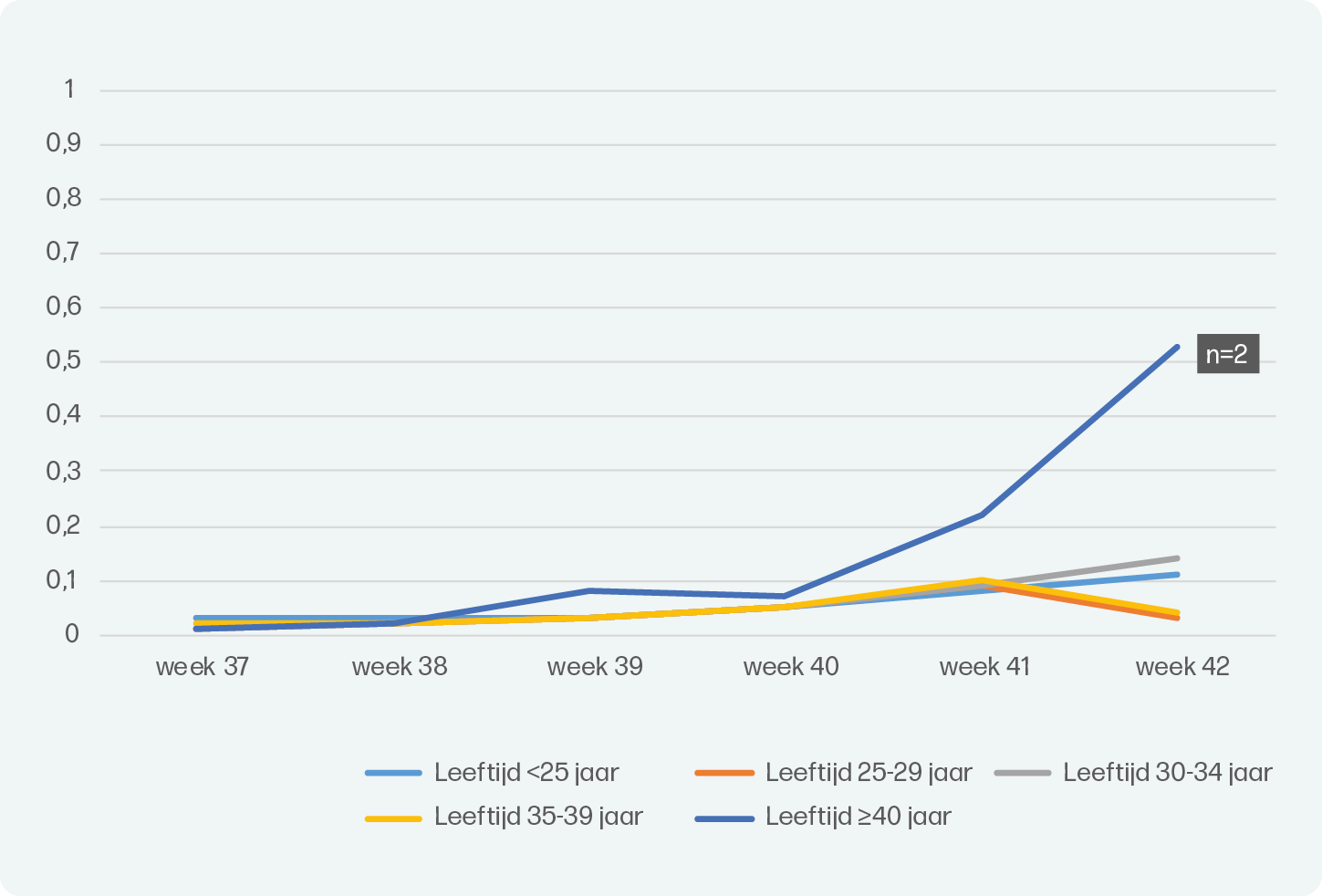
Perinatale sterfte in relatie tot maternale leeftijd
De incidentie perinatale sterfte is afgenomen sinds 2010, ook voor zwangeren van 40 jaar en ouder. Daarnaast zijn de verschillen tussen de leeftijdscategorieën afgenomen. De exacte incidentie van perinatale sterfte naar leeftijd is beantwoord in een artikel van Goodarzi et al. in 2022, waarin 603.833 gezonde à terme baringen van een eenling werden geïncludeerd3. In dit artikel richten we ons op perinatale sterfte, wetende dat ernstige perinatale morbiditeit ook een belangrijke uitkomst is. Voor de analyses werden Perined-data van 2012-2018 gebruikt. Het artikel beoogde een populatie te includeren welke nog geen indicatie voor inleiding had (anders dan de leeftijd), waar dus uitsluitend op basis van de maternale leeftijd een inleiding aangeboden zou kunnen worden. Exclusiecriteria waren daarom: meerlingzwangerschap, zwangeren met een baring <37 weken, congenitale afwijkingen, primair tweedelijnszorg, overdracht naar de tweede lijn <37 weken, een geregistreerde medische indicatie voor overdracht naar de tweede lijn >37 weken en ontbrekende informatie over zwangerschapsduur of meerlingzwangerschap. Uit deze data werd duidelijk dat de incidentie van perinatale sterfte voor zwangeren van 40 jaar of ouder is verhoogd, maar dat dit niet het geval is voor zwangeren tussen 35 en 39 jaar. De incidentie is het hoogste bij 42 weken, maar kwam in de 7 jaar maar 2 keer voor in de groep van 40 jaar en ouder (figuur 1).
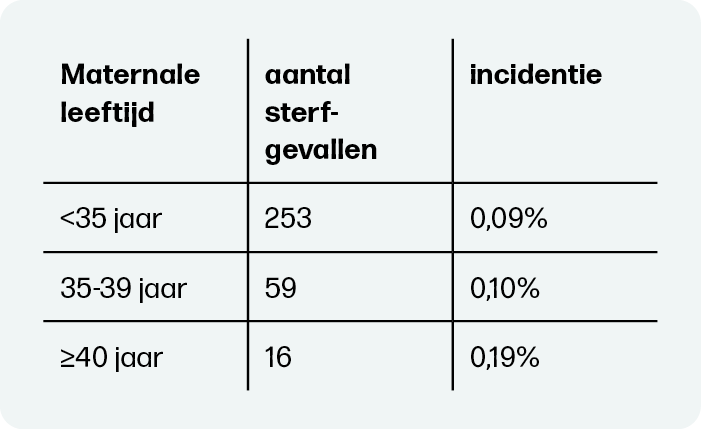
Met een inleiding van de baring zou een deel van de perinatale sterfte vanaf 40 weken voorkomen kunnen worden. Het is daarom van belang te weten hoeveel mortaliteit optrad vanaf 40 weken in de verschillende leeftijdscategorieën. Voor zwangeren <35 jaar was de incidentie 0,09%, voor zwangeren tussen 35-39 jaar 0,10% en voor zwangeren van ≥40 jaar 0,19%. In absolute aantallen ging het om 253 sterfgevallen bij zwangeren <35 jaar, om 59 gevallen bij zwangeren tussen 35-39 jaar en om 16 gevallen bij zwangeren van 40 jaar en ouder (tabel 1). In totaal ging het om 8.496 zwangeren van 40 jaar en ouder die ingeleid zouden kunnen worden vóór 40 weken om potentieel 16 gevallen van perinatale sterfte te voorkomen. Omgerekend zijn dat 526 inleidingen om potentieel 1 sterfgeval te voorkomen. Echter, de 312 sterfgevallen in de andere leeftijdscategorieën worden hiermee niet voorkomen. Het grootste deel van de perinatale sterfte treedt dus alsnog op als zwangeren van ≥40 jaar worden ingeleid.
Andere persoonskenmerken
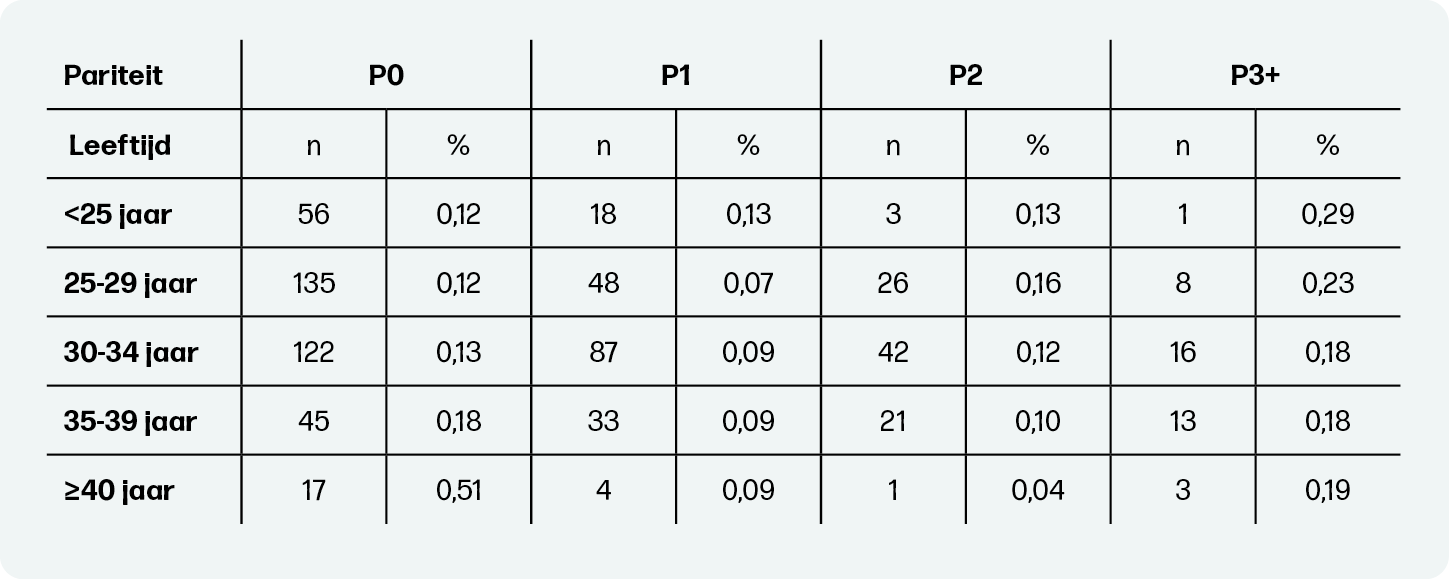
Iedere zwangere vertoont een diversiteit aan persoonskenmerken, zoals pariteit, sociaaleconomische status (SES) en etniciteit. Deze reiken verder dan slechts de leeftijd. Het integreren van diverse persoonskenmerken in de berekening van de incidentie van perinatale sterfte draagt bij aan een nauwkeurigere identificatie van zwangeren met een verhoogde kans op perinatale sterfte. In tabel 2 zijn de persoonskenmerken leeftijd en pariteit gecombineerd in de berekening van de kans op perinatale sterfte. Het valt op dat er bij multiparae met een hoge maternale leeftijd geen verhoogde kans is op perinatale sterfte vergeleken met de andere leeftijdscategorieën, iets wat we ook zien in de literatuur over inleiden bij 41 weken4. Ook zien we dat de incidentie voor multiparae P1 van 40 jaar of ouder lager is dan voor nulliparae van bijvoorbeeld 25 jaar. Geconcludeerd kan worden dat de incidentie voor sommige oudere zwangeren zelfs lager is dan voor sommige jongere zwangeren.
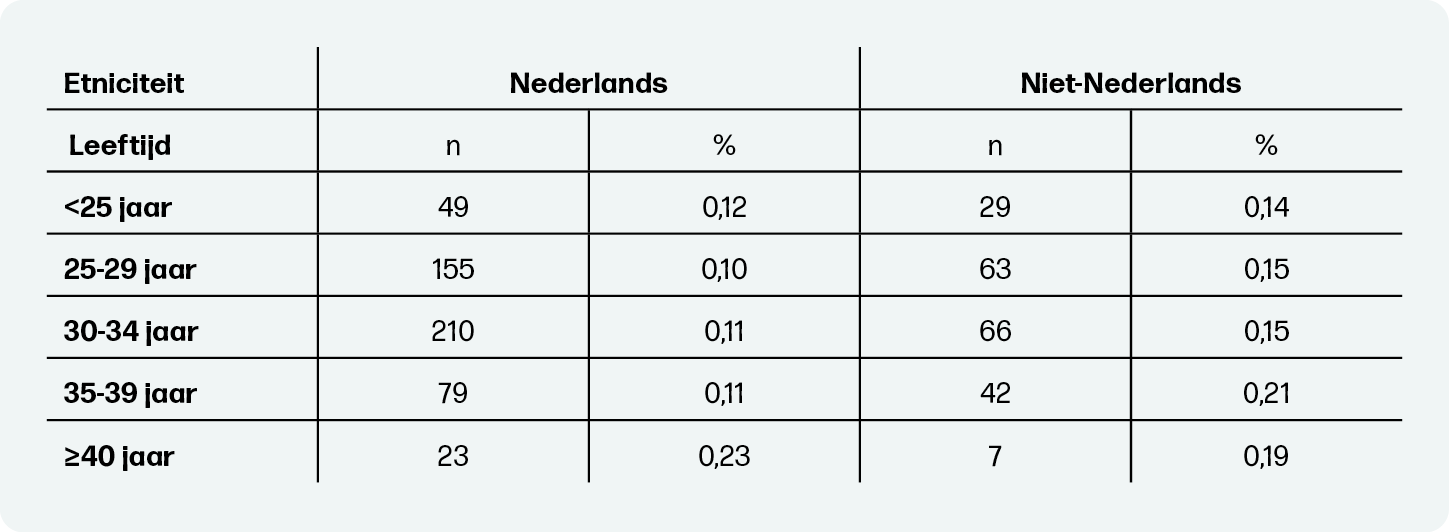
Dit is ook te zien bij etniciteit (tabel 3). De incidentie perinatale mortaliteit is voor niet-Nederlandse zwangeren in bijna alle leeftijdscategorieën hoger dan voor Nederlandse zwangeren. Echter, bij niet-Nederlandse zwangeren speelt leeftijd een kleinere rol in de kans op perinatale sterfte. De incidentie is met name hoger voor Nederlandse zwangeren van 40 jaar of ouder, vergeleken met jongere zwangeren.
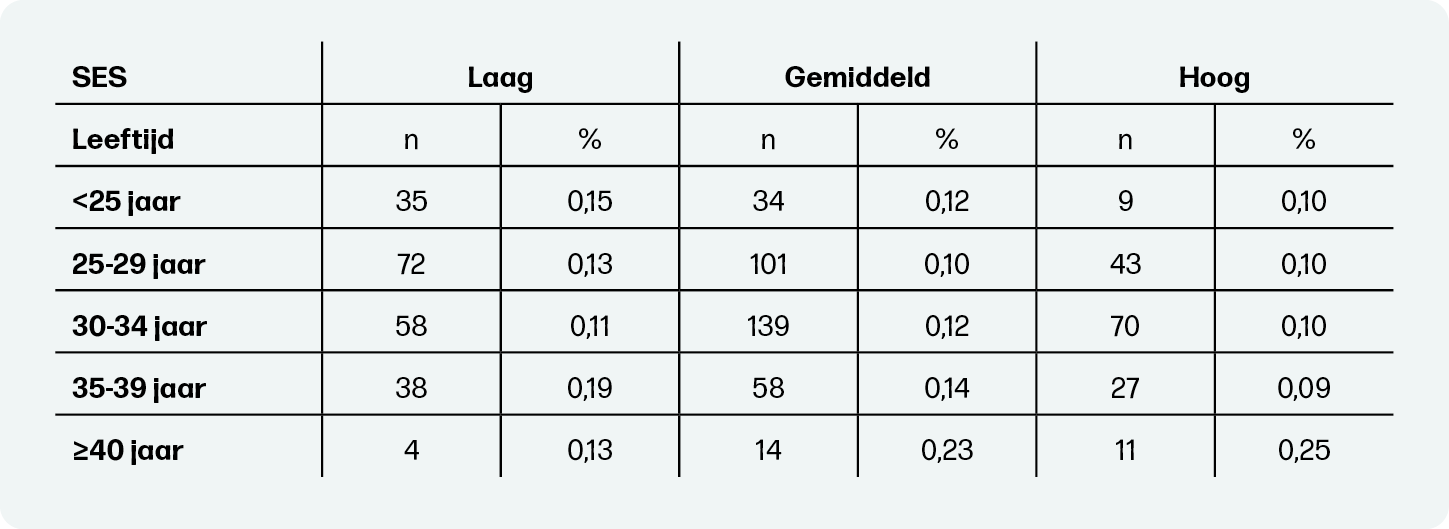
Ook SES speelt een rol in de incidentie van perinatale sterfte (tabel 4). De incidentie is over het algemeen lager bij zwangeren met een hoge SES in vergelijking met zwangeren met een lage SES, maar er is een duidelijkere stijging zichtbaar met het stijgen van de leeftijd voor zwangeren met een hoge SES, vergeleken met zwangeren met een lage SES.
Naar aanleiding van deze cijfers rijst de vraag of het inleiden vanwege uitsluitend maternale leeftijd gerechtvaardigd is. De incidentie van perinatale sterfte is niet bij alle zwangeren met een hoge maternale leeftijd verhoogd. En de incidentie is voor sommige zwangeren die jonger zijn dan 40 jaar hoger dan voor sommige oudere zwangeren. Dit impliceert dat het aanbieden van een inleiding uitsluitend gebaseerd op de maternale leeftijd ten onrechte uitgaat van een algemene incidentie van perinatale sterfte bij bepaalde leeftijdscategorieën.
Generaliseren
Bij maternale leeftijd wordt de indicatie voor een inleiding gesteld op basis van een verhoogde kans ten opzichte van jongere zwangeren. Deze manier van kijken naar de indicatiestelling voor inleiding is anders dan de indicatiestelling op basis van een complicatie, zoals hypertensie of foetale groeivertraging. De vraag moet dan gesteld worden bij welk verschil in kans op perinatale sterfte een inleiding gerechtvaardigd is. Het aantal zwangeren met een hoge maternale leeftijd dat ingeleid moet worden om sterfte te voorkomen, is enorm hoog. Daarom kan gesteld worden dat een inleiding voor deze indicatie niet gerechtvaardigd is. Bij het inleiden op basis van een enkelvoudig persoonskenmerk worden bovendien personen gegeneraliseerd die onderling meer van elkaar verschillen dan op elkaar lijken, ook wat betreft de incidentie van perinatale sterfte.
Juiste focus
Terecht is er aandacht voor het terugdringen van perinatale sterfte. Iedere zorgverlener wenst dat geen enkele sterfte meer optreedt. Toch moeten we ons afvragen of de focus op maternale leeftijd over het geheel leidt tot minder perinatale sterfte. Een toename in het aantal inleidingen vraagt veel van de capaciteit van de zorg in het ziekenhuis. Ingeleide baringen duren langer dan baringen die spontaan starten. Een zeer groot aantal zwangeren van 40 jaar of ouder moet ingeleid worden om één geval van sterfte te voorkomen. Het verder vergroten van de nu al zeer uitdagende capaciteitsproblemen leidt onvermijdelijk tot verminderde toegang tot natale zorg voor andere zwangeren, bijvoorbeeld voor zwangeren die medicamenteuze pijnstilling nodig hebben, en ook voor acute verloskundige zorg. Steeds vaker kunnen verloskundigen vanuit de eerste lijn niet terecht in een nabij ziekenhuis bij een acute situatie. Het inleiden van zwangeren met een relatief lage incidentie van perinatale sterfte draagt dus bij aan verminderde toegang tot zorg voor zwangeren met een hogere kans op complicaties. Daarnaast brengen meer inleidingen hogere zorgkosten met zich mee.
‘Een toename in het aantal inleidingen vraagt veel van de capaciteit van de zorg in het ziekenhuis’
Nadelen
Het inleiden van zwangeren vanwege een hogere kans op perinatale sterfte vanwege hun leeftijd, baant mogelijk de weg voor het aanbieden van inleidingen aan andere, nog grotere groepen zwangeren, zoals alle nulliparae. Inleiden heeft veel nadelen. Zo blijkt uit de literatuur dat bij een inleiding mogelijk vaker hyperstimulatie van de uterus5 en uterusrupturen voorkomen6,7. Ook gaat een inleiding vaker gepaard met andere interventies, zoals veelvoudige vaginale touchers8 en het gebruik van medicamenteuze pijnbestrijding9-11, en deze interventies hebben ook potentiële bijwerkingen. Gerandomiseerde studies naar inleiden versus afwachtend beleid vanwege een leeftijd van ≥35 jaar laten geen verschil zien in het percentage sectio caesarea12. Zwangeren zijn vaak minder mobiel als gevolg van het infuus en de CTG-bewaking, en de baring duurt vrijwel altijd langer, ook in de beleving van zwangeren13. Tot slot wordt uit de literatuur duidelijk dat een langere zwangerschapsduur is geassocieerd met betere foetale hersenontwikkeling en -connectiviteit14-21. Ook laten grote cohortstudies zien dat er na het inleiden van de baring mogelijk vaker sprake is van icterus, ziekenhuisopname in de eerste vijf levensjaren vanwege oor-, neus- en keelinfecties of vanwege infecties van de luchtwegen22.
‘Het inleiden van zwangeren uitsluitend op basis van maternale leeftijd is ongenuanceerd en weinig doelmatig’
WGBO
Zijn zorgverleners op basis van de Wet geneeskundige behandelovereenkomst (WGBO) dan niet verplicht om zwangeren voor te lichten over een verhoogde kans op perinatale sterfte op basis van hun leeftijd? Hierover is vaak verwarring, want zorgverleners hebben inderdaad op basis van deze wet een verplichting tot voorlichting. Maar, de wet schrijft voor om voor te lichten over de te verwachten gevolgen en risico’s specifiek van ‘onderzoeken of behandelingen’. Nergens staat in de WGBO dat zorgverleners verplicht zijn voor te lichten over een verhoogde kans op een nadelige uitkomst van de zwangerschap en baring zelf. In een uitspraak van het Centraal Tuchtcollege voor de Gezondheidszorg wordt dit ook duidelijk: zwangerschap en bevalling zijn ‘natuurgegevens’ waar het informed consent principe van de WGBO niet geldig is23. Zorgverleners zijn wel verplicht te informeren over de nadelen van een inleiding van de baring, maar niet over nadelen en kansen op nadelige uitkomsten van zwangerschap en baring an sich.
Conclusie en aanbevelingen
Het inleiden van zwangeren uitsluitend op basis van maternale leeftijd is ongenuanceerd en weinig doelmatig. Het benadrukken van één maternaal persoonskenmerk leidt tot generalisatie van een populatie zwangeren, waarbij onvoldoende rekening gehouden wordt met grote onderlinge variatie binnen die groep in de kans op perinatale sterfte en morbiditeit. Bovendien moeten er 531 zwangeren van 40 jaar en ouder à terme ingeleid worden om potentieel één perinatale sterfte te voorkomen, hetgeen niet realistisch en doelmatig is bij de nu toch al zeer uitdagende capaciteitsproblemen waar ook de geboortezorg mee kampt. Het inleiden van alle zwangeren van 40 jaar en ouder zal bijdragen aan verminderde toegang tot acute geboortezorg in het ziekenhuis voor andere zwangeren. Zorgverleners dienen bij het vormgeven van gepersonaliseerd beleid voor iedere zwangere rekening te houden met de maternale leeftijd, maar dienen deze factor niet geïsoleerd te beschouwen, aangezien vele andere factoren ook geassocieerd zijn met een hogere of lagere kans op nadelige perinatale uitkomsten. Alleen dan maken we de zorg meer passend en persoonlijk.
De cijfers in dit artikel zijn gebaseerd op de resultaten van een artikel gepubliceerd in Birth: Goodarzi B, Seijmonsbergen-Schermers A, van Rijn M, Shah N, Franx A, de Jonge A. Maternal characteristics as indications for routine induction of labor: A nationwide retrospective cohort study. Birth. 2022 Feb 28. doi: 10.1111/birt.12628.
Auteurs:
Dr. AE. Seijmonsbergen-Schermers1, verloskundige en onderzoeker
Dr. B. Goodarzi1, verloskundige en onderzoeker
Prof. dr. Arie Franx2, gynaecoloog-perinatoloog
Prof. dr. Ank de Jonge1, verloskundige en onderzoeker
Volledige affiliatie:
1. Amsterdam UMC location Vrije Universiteit Amsterdam, Midwifery Science, De Boelelaan 1117, (1081 HV), Amsterdam, the Netherlands. Midwifery Academy Amsterdam Groningen, InHolland, Amsterdam, the Netherlands. Amsterdam Public Health, Quality of Care, Amsterdam, the Netherlands. University of Groningen, University Medical Center Groningen, Department of Primary and Long-term Care, PO Box 196, 9700 AD Groningen, the Netherlands
2. Department of Obstetrics and Gynaecology, Erasmus MC, University Medical Center, Rotterdam, The Netherlands.
Bronnen:
1. Saccone G, Gragnano E, Ilardi B, Marrone V, Strina I, Venturella R, et al. Maternal and perinatal complications according to maternal age: A systematic review and meta-analysis. Int J Gynaecol Obstet. 2022;159(1):43-55.
2. Lean SC, Derricott H, Jones RL, Heazell AEP. Advanced maternal age and adverse pregnancy outcomes: A systematic review and meta-analysis. PLoS One. 2017;12(10):e0186287.
3. Goodarzi B, Seijmonsbergen-Schermers A, van Rijn M, Shah N, Franx A, de Jonge A. Maternal characteristics as indications for routine induction of labor: A nationwide retrospective cohort study. Birth. 2022;49(3):569-81.
4. Alkmark M, Keulen JKJ, Kortekaas JC, Bergh C, van Dillen J, Duijnhoven RG, et al. Induction of labour at 41 weeks or expectant management until 42 weeks: A systematic review and an individual participant data meta-analysis of randomised trials. PLoS Med. 2020;17(12):e1003436.
5. Heuser CC, Knight S, Esplin MS, Eller AG, Holmgren CM, Manuck TA, et al. Tachysystole in term labor: incidence, risk factors, outcomes, and effect on fetal heart tracings. Am J Obstet Gynecol. 2013;209(1):32.e1-6.
6. Rydahl E, Declercq E, Juhl M, Maimburg RD. Routine induction in late-term pregnancies: follow-up of a Danish induction of labour paradigm. BMJ Open. 2019;9(12):e032815.
7. Al-Zirqi I, Daltveit AK, Forsen L, Stray-Pedersen B, Vangen S. Risk factors for complete uterine rupture. Am J Obstet Gynecol. 2017;216(2):165.e1-.e8.
8. Shetty A, Burt R, Rice P, Templeton A. Women’s perceptions, expectations and satisfaction with induced labour--a questionnaire-based study. European journal of obstetrics, gynecology, and reproductive biology. 2005;123(1):56-61.
9. Grivell RM, Reilly AJ, Oakey H, Chan A, Dodd JM. Maternal and neonatal outcomes following induction of labor: a cohort study. Acta Obstet Gynecol Scand. 2012;91(2):198-203.
10. Alfirevic Z, Kelly AJ, Dowswell T. Intravenous oxytocin alone for cervical ripening and induction of labour. Cochrane Database Syst Rev. 2009(4):Cd003246.
11. Rossignol M, Chaillet N, Boughrassa F, Moutquin JM. Interrelations between four antepartum obstetric interventions and cesarean delivery in women at low risk: a systematic review and modeling of the cascade of interventions. Birth. 2014;41(1):70-8.
12. Fonseca MJ, Santos F, Afreixo V, Silva IS, Almeida MDC. Does induction of labor at term increase the risk of cesarean section in advanced maternal age? A systematic review and meta-analysis. European journal of obstetrics, gynecology, and reproductive biology. 2020;253:213-9.
13. Hildingsson I, Karlstrom A, Nystedt A. Women’s experiences of induction of labour--findings from a Swedish regional study. Aust N Z J Obstet Gynaecol. 2011;51(2):151-7.
14. Burger RJ, Mol BW, Ganzevoort W, Gordijn SJ, Pajkrt E, Van Der Post JAM, et al. Offspring school performance at age 12 after induction of labor vs non-intervention at term: A linked cohort study. Acta Obstet Gynecol Scand. 2023;102(4):486-95.
15. Chan E, Leong P, Malouf R, Quigley MA. Long-term cognitive and school outcomes of late-preterm and early-term births: a systematic review. Child Care Health Dev. 2016;42(3):297-312.
16. Kim DJ, Davis EP, Sandman CA, Sporns O, O’Donnell BF, Buss C, Hetrick WP. Longer gestation is associated with more efficient brain networks
in preadolescent children. Neuroimage. 2014;100:619-27.
17. El Marroun H, Zou R, Leeuwenburg MF, Steegers EAP, Reiss IKM, Muetzel RL, et al. Association of Gestational Age at Birth With Brain Morphometry. JAMA Pediatr. 2020;174(12):1149-58.
18. Murray SR, Shenkin SD, McIntosh K, Lim J, Grove B, Pell JP, et al. Long term cognitive outcomes of early term (37-38 weeks) and late preterm (34-36 weeks) births: A systematic review. Wellcome Open Res. 2017;2:101.
19. Bentley JP, Roberts CL, Bowen JR, Martin AJ, Morris JM, Nassar N. Planned Birth Before 39 Weeks and Child Development: A Population--Based Study. Pediatrics. 2016;138(6).
20. Davis EP, Buss C, Muftuler LT, Head K, Hasso A, Wing DA, et al. Children’s Brain Development Benefits from Longer Gestation. Front Psychol. 2011;2:1.
21. Rose O, Blanco E, Martinez SM, Sim EK, Castillo M, Lozoff B, et al. Developmental scores at 1 year with increasing gestational age, 37-41 weeks. Pediatrics. 2013;131(5):e1475-81.
22. Dahlen HG, Thornton C, Downe S, de Jonge A, Seijmonsbergen-Schermers A, Tracy S, et al. Intrapartum interventions and outcomes for women and children following induction of labour at term in uncomplicated pregnancies: a 16-year population-based linked data study. BMJ Open. 2021;11(6):e047040.
23. VWS. Uitspraak Centraal Tuchtcollege voor de Gezondheidszorg. Beslissing in de zaak onder nummber 2002/037. Staatscourant; 2003. p. 6.
Contact
Anna Seijmonsbergen-Schermers
a.seijmonsbergen@amsterdamumc.nl
Verklaring belangenverstrengeling
De auteurs verklaren dat er geen sprake is van (financiële) belangenverstrengeling.