Q&A: Calculatieschema en IUD-plaatsing tijdens eindstage
Tekst: VRHL Content en Creatie, 2025-3
De medewerkers van het KNOV-bureau krijgen allerlei vragen van verloskundigen. In deze rubriek lichten we veelgestelde of opmerkelijke vragen uit. Dit keer twee vragen:
Wanneer komt het nieuwe calculatieschema voor de waarneming beschikbaar?
Volgens de huidige planning wordt deze nieuwe gespreksleidraad voor waarneming in de praktijk binnenkort in een pilot aangeboden aan de leden. Hij wordt begin oktober verwacht. Het huidige calculatieschema – waarmee waarnemers en praktijkhouders een vergoeding bepalen – sluit niet meer aan bij de dagelijkse praktijk. Hiervoor is een nieuw ondersteuningsmiddel, een gespreksleidraad, ontwikkeld. Dit in samenwerking met een werkgroep om het gesprek over waarneming in de praktijk te voeren.
Mag een student Verloskunde tijdens de eindstage IUD-plaatsingen doen onder supervisie van een stagebegeleider?
Deze vraag kwam bij de KNOV binnen van stagiairs met de aanvulling dat het voor een aantal studenten prima in te passen is tijdens de stage. Bovendien zou het tijd schelen na het afstuderen en kunnen verloskundigen dan direct na het afstuderen IUD's plaatsen. Zij geven aan zich ervan bewust te zijn dat ze zich pas kunnen aanmelden in het deelregister Anticonceptie wanneer zij zijn afgestudeerd.
Het klopt dat je na scholing over de theorie en vaardigheden rondom anticonceptiezorg enkel nog mag plaatsen/verwijderen van IUD’s en/of implantaten onder supervisie van een bevoegd en bekwame zorgprofessional. Dit kan een student ook tijdens de stage al vormgeven, wanneer de stage begeleidende verloskundige bevoegd en bekwaam is in het plaatsen/verwijderen van IUD’s en de student hierin kan begeleiden. Het gaat er uiteindelijk om dat de student kan aantonen dat deze bekwaam is.

Update KNOV: ontwikkeling richtlijnen en kwaliteitsdocumenten
Tekst: VRHL Content en Creatie, 2025-3
 Je ziet ze vast weleens voorbijkomen: oproepen om bijvoorbeeld deel te nemen aan een werkgroep voor de ontwikkeling van een kwaliteitsdocument. Of om commentaar te geven op een conceptrichtlijn. Dat vraagt de KNOV je niet zomaar: richtlijnen en andere kwaliteitsdocumenten moeten aansluiten bij de behoeften van verloskundigen, de nieuwste inzichten en de actuele vraagstukken uit het dynamische werkveld. Zo ontwikkelen we samen praktische handvatten om de kwaliteit van de verloskundige zorg hoog te houden. Dit jaar werd en wordt gezamenlijk gewerkt aan de volgende kwaliteitsdocumenten, waarbij de KNOV penvoerder is:
Je ziet ze vast weleens voorbijkomen: oproepen om bijvoorbeeld deel te nemen aan een werkgroep voor de ontwikkeling van een kwaliteitsdocument. Of om commentaar te geven op een conceptrichtlijn. Dat vraagt de KNOV je niet zomaar: richtlijnen en andere kwaliteitsdocumenten moeten aansluiten bij de behoeften van verloskundigen, de nieuwste inzichten en de actuele vraagstukken uit het dynamische werkveld. Zo ontwikkelen we samen praktische handvatten om de kwaliteit van de verloskundige zorg hoog te houden. Dit jaar werd en wordt gezamenlijk gewerkt aan de volgende kwaliteitsdocumenten, waarbij de KNOV penvoerder is:
In ontwikkeling
- Standpunt Intermitterende Auscultatie
- Standpunt Baringshoudingen
- Handreiking Indicaties vitaliteitsecho
- MDR Haemorrhagia post partum in de eerste lijn
- MDR Prenatale verloskundige begeleiding
- MDR Uitwendige versie in de eerste lijn
Afgerond
- Januari 2025: MDR Hyperemesis gravidarum (penvoerder NVOG)
- Juli 2025: Richtlijn Anemie
- Juli 2025: MDR Infectiepreventie in de huisartsen- en verloskundigenpraktijk (penvoerder NHG)
Nieuwe Big Baby Trial: Onvoldoende bewijs voor inleiding bij verdenking macrosomie
Tekst: Anna Seijmonsbergen, Corine Verhoeven, Ank de Jonge
Begin mei werd in het Verenigd Koninkrijk de Big Baby Trial gepubliceerd, een studie waarbij werd onderzocht of het inleiden van de baring bij verdenking op macrosomie leidt tot betere uitkomsten. De resultaten tonen aan dat de meeste baby’s met een verdenking op macrosomie uiteindelijk niet macrosoom zijn en dat ernstige schade door macrosomie zelden voorkomt. Het inleiden van de baring blijkt daardoor nauwelijks voordeel te bieden. In dit artikel een overzicht van de opzet en resultaten van deze studie, gevolgd door een kritische beschouwing.
Studieopzet
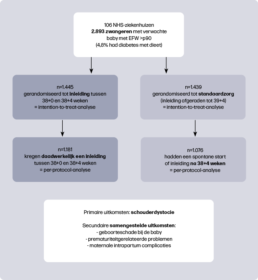
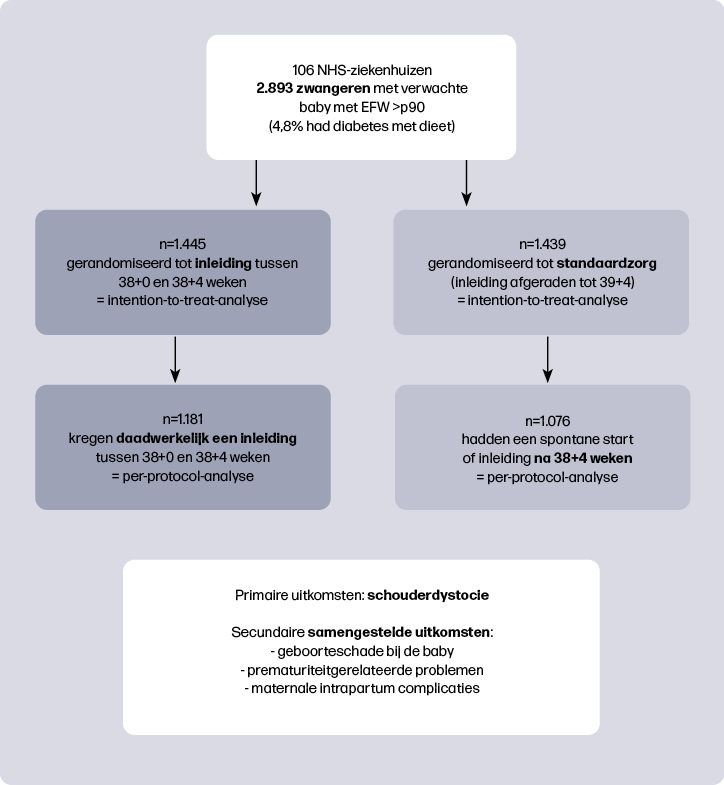
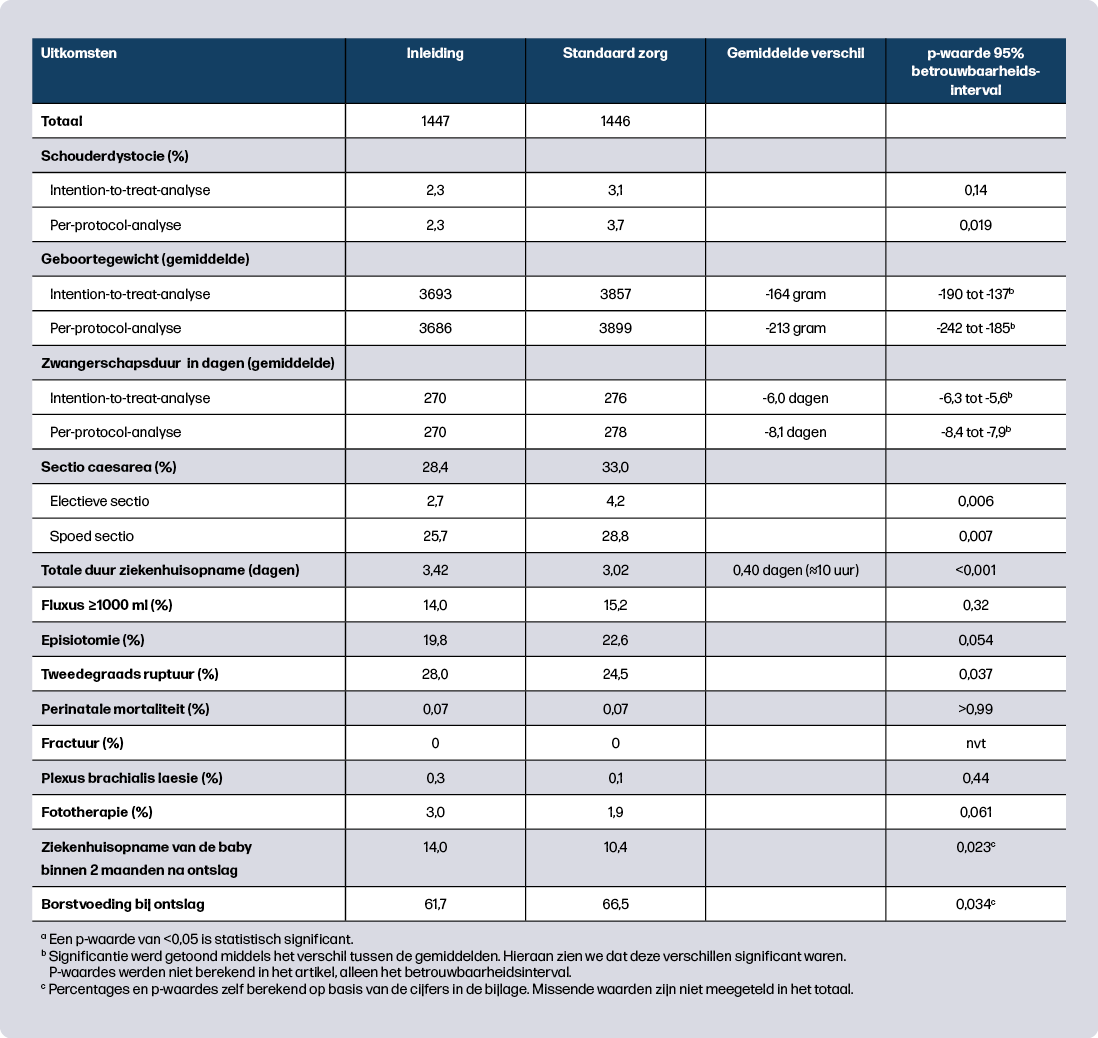
De Big Baby Trial is een gerandomiseerde studie, uitgevoerd in 106 ziekenhuizen binnen de Britse NHS1. Zwangeren kwamen in aanmerking wanneer het verwachte geboortegewicht (EFW) tussen 35+0 en 38+0 weken boven het 90e percentiel lag op de GROW-curve2,3. Vrouwen met dieet-gecontroleerde diabetes konden deelnemen (4,8% van de deelnemers). Het aandeel vrouwen dat weigerde deel te nemen is niet duidelijk uit de publicatie af te leiden. De helft van de deelnemers werd gerandomiseerd voor inleiding tussen 38+0 en 38+4 weken, de andere helft kreeg standaard zorg waarbij inleiding vóór 39+4 werd afgeraden. De primaire uitkomstmaat was schouderdystocie, gedefinieerd als een vaginale geboorte waarbij na falen van zachte tractie extra handelingen nodig waren voor de geboorte van de schouders. Daarnaast werden diverse secundaire uitkomstmaten onderzocht, waaronder drie samengestelde: geboorteschade (bijvoorbeeld fracturen, plexus brachialis laesies), prematuriteit gerelateerde neonatale problemen (bijvoorbeeld fototherapie, beademing) en maternale complicaties tijdens de baring (bijvoorbeeld derde- of vierdegraads ruptuur of bloedverlies ≥500 ml). Zie figuur 1 voor de studieopzet.
'Opvallend laag was de positief voorspellende waarde van verdenking macrosomie'
Studie voortijdig stopgezet
Hoewel het doel was om 4.000 zwangeren te includeren, werd de studie vroegtijdig gestopt. De incidentie van schouderdystocie bleek lager dan verwacht in de standaardzorggroep, waardoor 12.884 vrouwen nodig zouden zijn geweest om een statistisch significant verschil aan te kunnen tonen. Daarnaast verliepen de inclusies traag, -waardoor voortzetting niet haalbaar en ethisch werd geacht.
Kortetermijnuitkomsten
Een schouderdystocie trad op bij 2,3% van de vrouwen in de inleidgroep en bij 3,1% in de standaardzorggroep (intention-to-treat-analyse, waarbij vrouwen in de groep werden geanalyseerd waarin ze gerandomiseerd waren, ongeacht wat uiteindelijk het beleid was), een niet-significant verschil. Het geboortegewicht lag gemiddeld 164 gram lager in de inleidgroep. In de per-protocol-analyse (waarbij vrouwen werden vergeleken die daadwerkelijk waren ingeleid in de inleidgroep en waarbij was afgewacht in de standaardzorggroep) was het verschil in schouderdystocie wél significant: 2,3% in de inleidgroep die daadwerkelijk een inleiding kreeg versus 3,7% in de standaardzorggroep die een spontane start had of inleiding kreeg na 38+4 weken, met een gemiddeld geboortegewicht verschil van 213 gram. Voor de overige uitkomsten werd alleen een intention-to-treat-analyse verricht.
De opnameduur was gemiddeld 10 uur langer in de inleidgroep. Het sectiopercentage was lager (28,4% versus 33,0%). Dit ligt aanzienlijk hoger dan in Nederland en het is de vraag in hoeverre dit extrapoleerbaar is naar ons land. Een tweedegraadsruptuur kwam vaker voor in de inleidgroep (28,0% versus 24,5%). Er werden geen significante verschillen gevonden voor fluxus ≥1000 ml, episiotomie, derde- of vierdegraads ruptuur, perinatale mortaliteit, fracturen, plexus brachialis laesie en fototherapie. De maternale samengestelde uitkomst kwam minder vaak voor in de inleidgroep (45,8% versus 50,3%). De incidentie hiervan was hoog, omdat bloedverlies ≥500 ml de belangrijkste uitkomst was, terwijl 500-999 ml bloedverlies voor de meeste vrouwen niet klinisch relevant is. De twee samengestelde uitkomstmaten voor baby’s waren niet significant verschillend.
Langetermijnuitkomsten
Langetermijnuitkomsten na twee en zes maanden werden enkel in de bijlagen gepubliceerd en de percentages werden niet statistisch getoetst. De berekende p-waardes tonen significante verschillen na twee maanden: na inleiding meer opnames van de baby na ontslag in de inleidgroep (14,0% versus 10,4%; p = 0,023) en minder borstvoeding bij ontslag (61,7% versus 66,5%; p = 0,034). Na zes maanden waren de verschillen niet meer significant, mogelijk door het kleiner aantal respondenten.
De kosten van inleiden waren gemiddeld £89 hoger per vrouw, vooral door hogere neonatale zorgkosten. Inleiden bleek niet kosteneffectief: het voorkomen van één geval van schouderdystocie kostte geschat £11.879 en voor een maternale QALY (quality adjusted life year) werden de kosten geschat op £39.5184.
Wat valt op?
In deze studie werd zowel een intention-to-treat- als per-protocol-analyse uitgevoerd. De per-protocol-analyse werd slechts uitgevoerd voor schouderdystocie, zwangerschapsduur en geboortegewicht. De per-protocol-analyse geeft inzicht in de uitkomsten als daadwerkelijk het beleid is gevoerd waartoe gerandomiseerd was. In de inleidgroep betrof dit 82% van de zwangeren en in de standaard-zorggroep slechts 74%. Echter, ook in deze groep werd 70,6% alsnog ingeleid, met een gemiddeld zwangerschapsduurverschil van slechts zes dagen. Dit laat zien dat in deze studieperiode laagdrempelig werd overgegaan tot inleiding. Daarnaast werden langetermijnuitkomsten onderzocht, maar de resultaten werden niet besproken in het hoofdartikel. Wat ook opvalt is de lagere incidentie schouderdystocie dan in eerdere studies.
'Het grote percentage misdiagnoses leidt tot overbehandeling bij 59% van de zwangeren met een verdenking macrosomie'
Ter vergelijking: in de Cochrane-review had 3,6% van de vrouwen in de inleidgroep een schouderdystocie en 6,1% in de groep met afwachtend beleid5. Daarentegen was de incidentie van plexus brachialis laesie relatief hoog: 6 van de 77 gevallen van schouderdystocie (7,8%) in de huidige
Big Baby Trial. In een Nederlandse studie onder laagrisico zwangeren met schouderdystocie was de incidentie plexus brachialis laesie 3,1%6. Opvallend laag was de positief voorspellende waarde van verdenking macrosomie: slechts 41% van de baby’s met een geschat gewicht boven de p90 bleek werkelijk macrosoom (>p90) bij geboorte.
Deze nieuwe Big Baby Trial toont veel lagere incidenties schouderdystocie dan eerdere studies en slechts geringe voordelen van inleiding bij verdenking macrosomie. De auteurs noemen als mogelijke reden dat er meer gezamenlijk getraind wordt in acute vaardigheden. Het is zinvoller om daarop in te zetten en daarmee de kans op complicaties bij alle baringen te verlagen, dan het aantal inleidingen te verhogen.
Het grote percentage misdiagnoses leidt tot overbehandeling bij 59% van de zwangeren met een verdenking macrosomie. Daarnaast ontbreken gegevens over de ervaringen van vrouwen en is er weinig bekend over de langetermijnuitkomsten. Inleiden lijkt alleen voordelig om de kans op schouderdystocie en sectio caesarea te verlagen. Echter, de incidentie sectio is in Nederland lager, waardoor dit cijfer voor de Nederlandse populatie niet representatief is. Bovendien zijn er vrouwvriendelijkere manieren om het aantal sectio’s te beperken, zoals continue begeleiding. Schouderdystocie op zichzelf is geen morbiditeit, maar de eventuele gevolgen ervan wel. De kosten om één schouderdystocie te voorkomen zijn hoog en de uiteindelijke kans op blijvende schade bij de baby zo laag dat verschillen niet significant verschillend waren.
Opmerkelijk is dat de gemiddelde tijd tussen geboorte van hoofd en schouders in deze studie slechts 1,09 (inleiding) en 1,21 minuten (standaardzorg) was. Dat roept de vraag op of het beleid ‘geboorte in twee stappen’ nog gangbaar is in het Verenigd Koninkrijk. Wachten op de volgende wee lijkt uit eerdere studies juist beschermend tegen schouderdystocie. In een analyse van drie studies met 13.237 vrouwen met verdenking macrosomie trad bij wachten geen plexus brachialis laesie op, terwijl de incidentie 0,09% was bij baringen waarbij niet werd gewacht op de volgende wee8. Het wachten op de volgende wee voor de geboorte van de schouders lijkt effectiever dan het inleiden van de baring.
'Wachten op de volgende wee lijkt uit eerdere studies juist beschermend tegen schouderdystocie'
Inleiden of niet?
De auteurs van de Big Baby Trial concluderen dat een vroege inleiding vanwege verdenking macrosomie een mogelijke optie is. Wij als onderzoekers trekken een andere conclusie: deze studie toont aan dat inleiding bij verdenking macrosomie leidt tot weinig voordelen en wel nadelen, en dat veel vrouwen onterecht worden behandeld. Een interventie zou alleen aangeboden moeten worden als de voordelen opwegen tegen de nadelen, met een juiste balans van kosten en zorgcapaciteit. Zeker met de huidige capaciteitsproblemen leiden meer inleidingen tot een beperkte toegang tot zorg voor andere vrouwen. Op basis hiervan menen wij dat een inleiding op grond van verdenking macrosomie, op basis van deze en eerdere studies, niet routinematig zou moeten worden aangeboden.
Auteurs
Dr. Anna E Seijmonsbergen-Schermers1
verloskundige, onderzoeker
Prof. dr. Corine JM Verhoeven1
verloskundige, onderzoeker
Prof. dr. Ank de Jonge1
verloskundige, onderzoeker
1 Verloskundige Wetenschap, Amsterdam UMC, UMCG en AVAG/ InHolland
Bronnen
1. Gardosi J, Ewington LJ, Booth K, Bick D, Bouliotis G, Butler E, Deshpande S, Ellson H, Fisher J, Gornall A, Lall R, Mistry H, Naghdi S, Petrou S, Slowther AM, Wood S, Underwood M, Quenby S. Induction of labour versus standard care to prevent shoulder dystocia in fetuses suspected to be large for gestational age in the UK (the Big Baby trial): a multicentre, open-label, randomised controlled trial. Lancet. 2025 May 1:S0140-6736(25)00162-X.
2. Gardosi J, Francis A, Turner S, Williams M. Customized growth charts: rationale, validation and clinical benefits. Am J Obstet Gynecol. 2018;218(2S):S609-S18.
3. Butler E, Hugh O, Gardosi J. Evaluating the Growth Assessment Protocol for stillbirth prevention: progress and challenges. Journal of Perinatal Medicine. 2022;50(6):737-47.
4. Naghdi S, Petrou S, Underwood M, Deshpande S, Quenby S, Ewington L, Gardosi J, Mistry H. Is It Cost-Effective to Induce Labour Early to Prevent Shoulder Dystocia? Evidence From the Big Baby Trial. BJOG. 2025 May 1. doi: 10.1111/1471-0528.18160. Epub ahead of print. PMID: 40311608.
5. Boulvain M, Thornton JG. Induction of labour at or near term for suspected fetal macrosomia. Cochrane Database Syst Rev. 2023 Mar 8;3(3):CD000938.
6. Kallianidis AF, Smit M, van RJ. Shoulder dystocia in primary midwifery care in the Netherlands. Acta Obstet Gynecol Scand. 2016;95(2):203-9.
7. Boulvain M, Senat MV, Perrotin F, Winer N, Beucher G, Subtil D, Bretelle F, Azria E, Hejaiej D, Vendittelli F, Capelle M, Langer B, Matis R, Connan L, Gillard P, Kirkpatrick C, Ceysens G, Faron G, Irion O, Re et Gynécologie (GROG). Induction of labour versus expectant management for large-for-date fetuses: a randomised controlled trial. Lancet. 2015 Jun 27;385(9987):2600-5. doi: 10.1016/S0140-6736(14)61904-8. Epub 2015 Apr 8. PMID: 25863654.
8. Richtlijn Schouderdystocie. URL: https://richtlijnendatabase.nl/richtlijn/schouderdystocie/deliver_through-strategie_versus_wachten_op_volgende_wee.html
Geslaagd!
Tekst: Academies, 2025-3
In het studiejaar 2024-2025 heeft weer een nieuwe lichting verloskundigen in Nederland haar diploma behaald. Van harte gefeliciteerd allemaal en welkom in ons mooie vak!
Academie Verloskunde – Amsterdam en Groningen (AVAG):
Groningen
Annabel Plompen
Anne-Rixt Reitsma
Carlijn Houtstra
Channa Vermeulen
Demi Colenbrander
Demy Pot
Emma ter Keurs
Esmee Bennink
Eva Plomp
Floor Wielens
Gemma Brunink
Iris Mulder
Jamie Post
Jannieke Eenkhoorn
Joëlle Oudendorp
Karlijn Veldmaat
Kim Meijerink
Maria van den Nagel
Marleen ten Have
Marrit van Pals
Maureen den Butter
Mendy van Leussen
Merle Rietman
Renate Spans
Sam Veldhuis
Sofie Schippers
Sophie Hoving
Amsterdam
Annika Siemerink
Bregje Jimmink
Dagmar Oldemans
Eefje de Boer
Eline van Veen
Elisa Fokkema
Elonie Nagtegaal
Emma van Schaik
Eveline Hemrica
Evi Oosterhoorn
Famke Ozinga
Floortje Koopman
Geraldine de Jong
Hinke Blonk
Ilse van Vulpen
Iman El Mezziani
Joyce Naaijkens
Lindsey Houben
Lois van der Horst
Mabel van Antwerpen
Madelief Vermeulen
Marcelle van Wijngaarden
Mareille Valkenburg
Myrthe de Jonge
Myrthe Vonk
Nadia Mulderij
Nienke Wismeijer
Noa Rozemeijer
Noah Boshuizen
Pommeline vd Post
Quirine Brahma
Sterre Bogaerts
Tyrza Heijligers
Verloskunde Academie Rotterdam
Aalayah Rustenberg
Alette Smit
Anouk den Hartog
Astrid Gegamian
Bibi Bron
Charlotte Maas
Cindy Cornelisse
Danique Kromkamp
Denise Jansen
Deondra Hooplot
Dewi van den Eerenbeemt
Emily Offermans
Emmie van Vugt
Esmee Voois
Eva van der Zaan
Geralda Groeneveld
Isabelle Bouma
Jamie Brabander
Julia Böversen
Kayleigh Matse
Lisa Lagerwerf
Lotte van der Strate
Maaike van de Donk
Maike van Eijndthoven
Maria van Vulpen
Mariana de Raaij
Marjolein Nagel
Marloes Kersten
Mary-Louise Volk
Merle Nieuwenhuizen
Mirjam van der Meijden
Naftaly Doth
Nanda Kommené
Natascha Ipenburg
Noa Dapper
Petra Lomartire
Phoebe van Ballegooijen
Pien Meester
Roosmarijn Bruinaars
Sabine Stuiver
Sacha Burger
Sanne de Jong
Sanne Schotting
Senna Bosland
Shamila Viotty
Shareen Alli
Sifra van den Herik
Youssra el Azrak
Academie Verloskunde Maastricht (AVM)
Anne Groen
Ayse Ödev
Bregje van Tongeren
Bridget Vogelzangs
Chiara Rizzo
Claudia van Es
Daniëlle Gloudemans
Femke van der Cruijsen
Fleur Verhoeven
Gaya Jacobs
Imke Penninx
Imke van der Putten
Jasmin Guérin
Joëlle Macheels
Jolien de Vaan
Julie Smit
Kelly Smits
Kiki Bakers
Kyona Moes
Lieke Geven
Liesl Vermonden
Lonneke de Bruijn
Lotte Kortis
Marieke Verweij
Mijntje Gons
Mira Riksen
Nina Wullems
Pien van Veldhoven
Tessa Hilgerdenaar
Veerle Pisters
Welke reis legt jouw data eigenlijk af?
17 september 2025Het belang van data
Tekst: Hedy Jak | VRHL Content en Creatie, 2025-3
De gegevens die jij als verloskundige registreert en aanlevert, leggen een hele route af. Via jouw systeem worden ze verzameld, gecontroleerd en samengevoegd in de landelijke Perined-database. Maar hoe komen die data precies van jouw systeem bij Perined?
Toestemming en gebruik
Bij de start van de zorg ontvangt de zwangere informatie via de folder Zwanger, met daarin een link naar de privacyverklaring van Perined. Tijdens het eerste consult met de verloskundige wordt opnieuw uitleg gegeven over het gebruik van persoonsgegevens. Hierna wordt uitgegaan van veronderstelde toestemming voor aanlevering aan Perined. Het BSN mag alleen gebruikt worden voor het koppelen van gegevens in de keten. De verzamelde data worden gebruikt voor terugkoppeling aan het veld en voor wetenschappelijk onderzoek.
Perined hanteert strikte regels voor het gebruik van data in onderzoek en elke gegevensaanvraag wordt zorgvuldig afgewogen. Het doel van het onderzoek moet duidelijk zijn en er mogen alleen gegevens opgevraagd worden die noodzakelijk zijn voor dit doel. Perined informeert onderzoekers over mogelijk onbetrouwbare gegevens. Het uiteindelijke artikel wordt door Perined gecontroleerd op herleidbaarheid en doelbinding. Tot slot wordt in het artikel Perined als bron vermeld. Het koppelen van Perined-data aan bijvoorbeeld een vragenlijst of een andere database mag uitsluitend met expliciete toestemming van de betrokkenen.
Dataveiligheid en controle
Om dataveiligheid te garanderen voldoet Perined aan ISO en NEN-normeringen, wat betekent dat alle processen en procedures continu geauditeerd worden, zowel intern als extern. Zo staat de data versleuteld opgeslagen in een cloudomgeving binnen de Europese Unie, en is deze alleen toegankelijk voor diegenen die daadwerkelijk toegang nodig hebben. Ook tekenen nieuwe medewerkers voor kennis van het informatiebeveiligingsbeleid binnen Perined en geheimhouding rondom de data.
Datajourney
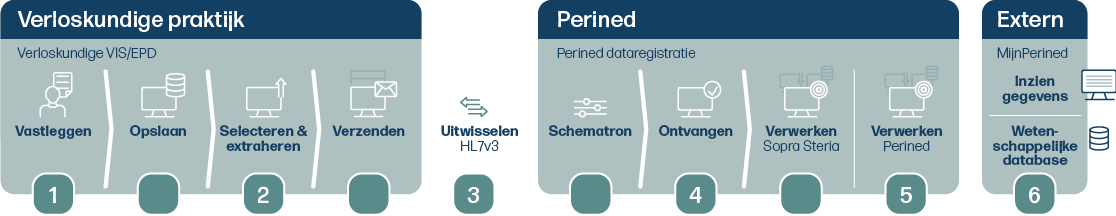
De datajourney bestaat uit zes stappen (zie schema):
1. Vastleggen en opslaan. Daarmee wordt een dossier gevormd in Onatal, Orfeus, Vrumun of Hix.
2. Selecteren en verzenden. Dit is een geautomatiseerd proces van het softwareprogramma waarbij vastgelegde informatie in een gecodeerd bericht wordt klaargezet.
3. Uitwisselen. Het softwareprogramma verstuurt de gegevens naar Perined. Perined huurt Sopra Steria voor de eerste ontvangst en verwerking.
4. Ontvangen en eerste verwerking. Sopra Steria vertaalt het bericht naar een tabel.
5. Verdere verwerking. Perined verwerkt de tabel en koppelt met eerdere jaren en met gegevens uit andere lijnen.
6. Presentatie in database of mijnPerined. Perined vertaalt tabel naar inzichtelijke cijfers en/of grafieken voor mijnPerined.
Wat jij vastlegt vormt de basis die doorgaat naar de volgende stappen. Daarom is het van belang dat je bij het vastleggen van de informatie in het dossier de juiste invulvakken en termen gebruikt. Om je hierbij te ondersteunen, heeft de KNOV samen met de VIS’en en Perined instructies ontwikkeld die laten zien welke velden in jouw systeem worden gebruikt voor het verzenden naar Perined.
Gebruik jij de vernieuwde deverloskundige.nl ook?
Tekst: VRHL Content en Creatie, 2025-3
www.deverloskundige.nl is de cliëntenwebsite van de KNOV. Sinds de livegang van de geheel vernieuwde website in februari 2025 vonden al bijna 500.000 bezoekers er betrouwbare informatie over de zwangerschap, bevalling en kraamtijd. De website wordt steeds aangevuld met nieuwe artikelen. Een greep uit de nieuwste onderwerpen: borstvoeding, keuzes en regie, zwangerschapsdiabetes, hoge bloeddruk en hyperemesis gravidarum.
Tijdens je spreekuur en visites is deverloskundige.nl een praktisch hulpmiddel. Bekijk bijvoorbeeld samen met je cliënt de artikelen over de fysiologische bevalling of lees meer over lichaam en geest. Informatie die je cliënt wil nalezen, stuur je daarna eenvoudig digitaal door.
Verwijs je cliënten naar deverloskundige.nl, dan weet je dat zij betrouwbare informatie krijgen. Alle inhoud is gemaakt door verloskundigen, gebaseerd op vragen uit de praktijk en de nieuwste (wetenschappelijke) inzichten.
De Groene Verlostas
Tekst: Dounia Maach, 2025-3
Fotografie: Willemijn van Harskamp

Hoe kun jij duurzaamheid meenemen bij de inrichting van je verlostas? Met die vraag als uitgangspunt ontwikkelde de KNOV ‘De Groene Verlostas’: een interactieve tool die verloskundigen en verloskundigen in opleiding helpt bij het maken van duurzamere keuzes. ‘Duurzamere’ en niet ‘duurzame’, want door verloskundigen geleverde zorg is ten opzichte van andere vakgebieden in de zorg al duurzaam op zichzelf. Verloskundige zorg dicht bij huis zorgt onder andere voor minder verplaatsingen. Daarnaast wordt er minder gebruikgemaakt van medische instrumenten en andere materialen dan in het ziekenhuis. Bovendien gaat een thuisbevalling gepaard met een aanzienlijk kleinere kans op medische ingrepen, die doorgaans veel belastender zijn voor het milieu. Maar het mag altijd beter.
De tool biedt praktische voorbeelden, tips en aandachtspunten voor het inrichten van je verlostas met oog voor milieu, gezondheid en toekomstbestendigheid: van concrete aanbevelingen tot verdiepende achtergrondinformatie. Je leert daarnaast wat duurzamere alternatieven zijn en waarom die het verschil maken. Bij de tool hoort een overzichtelijke hand-out. Daarin vind je ook een toelichting op de aanbevelingen.
De Groene Verlostas kwam tot stand in samenwerking met de werkgroep Duurzaamheid in de Geboortezorg en sluit aan bij de duurzaamheidsambities van de KNOV, die vanuit dat oogpunt in 2024 de Green Deal Duurzame Zorg (GDDZ) 3.0 ondertekende.
Checklist Duurzame Verloskunde
Vanuit de duurzaamheidsambities van de KNOV is in 2024 in samenwerking met de werkgroep Duurzaamheid in de Geboortezorg ook de Checklist Duurzame Verloskunde ontwikkeld: een praktische kaart vol tips. De checklist bevat concrete aanbevelingen over thema’s als inkoop, vervoer, afval en bedrijfsvoering en kan ondersteunen bij het voldoen aan de inkoopeisen van zorgverzekeraars door deze ingevuld bij het jaarplan van de praktijk te voegen.
Word lid van de KNOV
Tekst: VRHL Content en Creatie, 2025-3
Als lid versterk je niet alleen je eigen positie, maar ook die van alle verloskundigen in Nederland. Door als collectief op te treden, staan we sterk en kunnen we breed gedragen stappen zetten richting een nog betere geboortezorg.
Ledenvoordelen
• Je kunt meedenken over en bijdragen aan de inhoud van het vak.
• Je hebt toegang tot handige documenten over waarneming, praktijkvoering, overname, tariefbepaling, toelatingscontracten, etc.
• Als je lid bent van de KNOV ben je automatisch ook aangesloten bij de geschilleninstantie.
• Als klinisch verloskundige heb je via de KNOV toegang tot juridische ondersteuning door vakbond FBZ.
• Je krijgt toegang tot de KNOV-helpdesk.
• Je hebt toegang tot het online inspiratienetwerk, waar meer dan 2.600 verloskundigen met elkaar in gesprek gaan en elkaar helpen.
• Je ontvangt vier keer per jaar het tijdschrift De Verloskundige.
• Je krijgt toegang tot de nieuwe KNOV-platforms.
Het KNOV-lidmaatschap
De KNOV behartigt jouw belangen aan landelijke tafels. We staan voor je klaar met informatie en advies over de inhoud en organisatie van verloskundige zorg. Al meer dan 125 jaar.
‘Lid zijn van de KNOV betekent voor mij dat ik deel -uitmaak van een beroepsorganisatie die ons vak -versterkt, door de nieuwste wetenschappelijke informatie en inzichten te vertalen in richtlijnen. Ook zie ik de georganiseerde evenementen, zoals ledendagen, als een meerwaarde om kennis en ervaring uit te wisselen met andere professionals binnen de geboortezorg. Door mee te hebben gewerkt aan de herziening van het kwaliteitsregister, draag ik er zelf ook aan bij dat we in de toekomst een instrument hebben dat ons ondersteunt in onze professionele ontwikkeling. Zo kunnen we samen blijven streven naar de beste verloskundige zorg voor moeder en kind.’
Margaret van der Toolen, waarnemend verloskundige, voedingskundige
Lid worden of meer weten?
Kijk op knov.nl/lid-worden
Welke medicijnen kunnen gebruikt worden rondom de zwangerschap? Check het in een handige app
Tekst: Veronique Maas, 2025-3
Beeld: Moeders van Morgen – Bijwerkingencentrum Lareb
‘Kan ik een maagzuurremmer nemen tijdens de zwangerschap?’ Of ‘hoe zit het met ibuprofen als ik borstvoeding geef?’ Waarschijnlijk vragen die je regelmatig krijgt. Het antwoord op deze vragen is makkelijk te vinden in de MediMama app van Moeders van Morgen Lareb.
In deze app zie je in één oogopslag of zwangeren of vrouwen die borstvoeding geven het middel wel of beter niet kunnen gebruiken tijdens de zwangerschap of borstvoedingsperiode. Je vindt er betrouwbare informatie over de veiligheid van met name zelfzorgmiddelen en een aantal veel gebruikte voorgeschreven medicijnen. De app is gratis en er staan ruim 250 verschillende medicijnen in, waaronder pijnstillers, hooikoortsmiddelen en neussprays.
Ontwikkeling van de MediMama app
Het idee voor de app kwam van een verloskundige die aangaf behoefte te hebben aan de soort ‘ZwangerHap app’ maar dan voor medicijnen. Er is een specifieke focus op zelfzorgmiddelen omdat bij het kopen van deze medicijnen meestal geen zorgverlener betrokken is. Daarom is het voor deze middelen extra van belang dat vrouwen zichzelf goed informeren over de mogelijke risico’s. De MediMama app heeft geen commerciële belangen en is ontwikkeld in nauwe samenwerking met de KNOV, de NVOG, het CBD (Centraal Bureau Drogisterijbedrijven) en heel veel vrouwen uit de doelgroep. De informatie in de app is gebaseerd op internationale wetenschappelijke literatuur en onderzoek van Moeders van Morgen Lareb.
Inzichten in de MediMama app
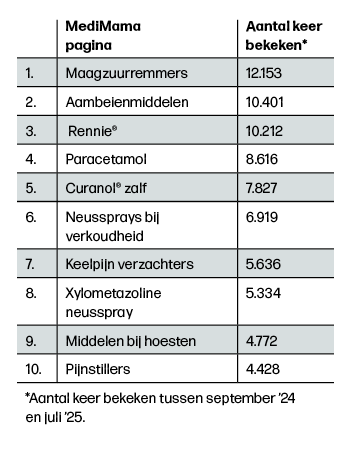
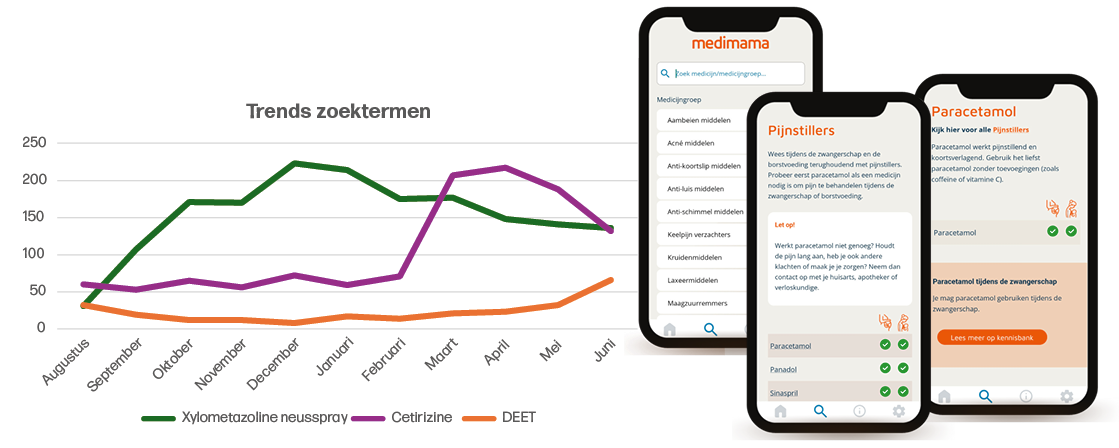
Op Moederdag 2024 is de MediMama app gelanceerd met een landelijke promotiecampagne. In het afgelopen jaar is de app onder de aandacht gebracht via onder andere social media, grote zwangerschapsplatforms, in drogisterijen en tijdens de Negenmaandenbeurs. Inmiddels is de app al meer dan 25.000 keer gedownload en heeft hij gemiddeld zo’n driehonderd gebruikers per dag. De meest bekeken pagina’s in de MediMama app gaan over maagzuurremmers, aambeienmiddelen, Rennie® en paracetamol (zie ook tabel 1).
Elke maand wordt er op basis van de gebruikte zoektermen gekeken of er behoefte is aan het toevoegen van nieuwe medicijnen aan de app. Via een knop in de app kunnen gebruikers ook zelf een verzoek doen voor middelen die ze missen. Op basis van de zoektermen worden trends in de informatiebehoefte gevonden. Zo is bijvoorbeeld in de zomer de behoefte aan informatie over DEET toegenomen, terwijl in de winter de vraag naar verkoudheidsproducten groter is (figuur 1). Ook in het voorjaar is een grote piek te zien in het zoekgedrag, dan met name naar hooikoortsproducten als cetirizine.
Meer weten?
Ben je benieuwd naar de app? De MediMama app is te downloaden in de Google Play Store of App Store. Wil je gratis promotiemateriaal ontvangen voor in de praktijk of heb je inhoudelijke suggesties? Mail dan naar info@moedersvanmorgen.nl.
MediMama feitjes
- Je kunt in de MediMama app zowel op merk als op werkzame stof zoeken;
- In de app staan momenteel 264 medicijnen, waarvan 198 zelfzorgmiddelen en 66 medicijnen op recept;
- De app heeft gemiddeld zo’n 300 gebruikers per dag;
- De app geeft ook leefstijladviezen die kunnen helpen bij het verminderen van klachten zonder dat er meteen gestart hoeft te worden met medicijnen;
- De medicijnen in de app zijn ingedeeld in 27 verschillende medicijngroepen. De laatst toegevoegde groepen zijn verkoudheidsbalsems en mondspoelingen;
- Gebruikers bekijken gemiddeld 3 pagina’s per bezoek in de app;
- Je kunt via de app doorklikken naar de Moeders van Morgen Lareb kennisbank voor uitgebreidere informatie over de veiligheid van het medicijn;
- Liever geen app downloaden? Er is ook een webversie van MediMama beschikbaar via medimama.nl
* De verticale as geeft het totaal aantal keer weer dat dit middel gezocht is in de MediMama app.
Verbonden via platforms
Tekst: Hedy Jak | VRHL Content en Creatie, 2025-3
 Sinds de start van de eerste KNOV-platforms in oktober 2023 is er veel bereikt. Inmiddels zijn er platforms voor vertegenwoordigers van een eerstelijns verloskundige organisatie (VEVO), klinisch verloskundigen, kleinschalig werkenden, praktijkhouders, studenten, verloskundigen werkzaam in andere organisaties of domeinen en waarnemend verloskundigen en loondienst in de eerste lijn. Bij de laatste lancering eind 2024 sloten maar liefst honderd enthousiaste collega’s aan!
Sinds de start van de eerste KNOV-platforms in oktober 2023 is er veel bereikt. Inmiddels zijn er platforms voor vertegenwoordigers van een eerstelijns verloskundige organisatie (VEVO), klinisch verloskundigen, kleinschalig werkenden, praktijkhouders, studenten, verloskundigen werkzaam in andere organisaties of domeinen en waarnemend verloskundigen en loondienst in de eerste lijn. Bij de laatste lancering eind 2024 sloten maar liefst honderd enthousiaste collega’s aan!
De platformbijeenkomsten zijn dé plek waar jij je stem uit het werkveld kunt laten horen, actuele thema’s bespreekt en direct schakelt met collega’s en de KNOV. Fysieke bijeenkomsten in Utrecht zorgen bovendien voor waardevolle ontmoetingen met collega’s uit het hele land. Elf bevlogen platformcoördinatoren staan als kartrekkers aan het roer en bouwen samen met jou aan een platform vóór en dóór verloskundigen. Doe mee en verbind je met de kracht van ons vak!

‘Ik wist niet dat de KNOV ook zoveel te bieden heeft voor studenten. Toen ik daarachter kwam, werd ik enthousiast: dit moeten meer studenten weten! Nu help ik bij het organiseren van bijeenkomsten en het bedenken van initiatieven. Het is leuk dat ik mijn creativiteit kwijt kan en meedenk over wat studenten écht interessant vinden. Het platform voelt als een waardevolle voorbereiding op straks, als verloskundige in het werkveld.’
Zoë Bronnewasser, coördinator platform studenten
‘Het platform geeft ruimte aan onderwerpen die anders versnipperd of onzichtbaar blijven. We staan nog maar aan het begin, maar bouwen aan vertrouwen, herkenning en structurele invloed.’
Noortje Jonker, coördinator platform voor waarnemend verloskundigen
‘Ik geloof in de kracht van korte lijnen tussen leden en de KNOV. Met het VEVO-platform bouwen we duurzaam aan die verbinding: geen eilandjes meer, maar samen optrekken rond gedeelde waarden en thema’s. We leren denken van klein naar groot en samen verder te komen. Die zoektocht in verbinding – waarin we elkaar versterken en scherp houden – maakt mij heel enthousiast.’
Antje Martje Bakker, coördinator platform VEVO
‘Als coördinator verbind ik ‘anders werkenden’. We voelen ons soms buiten de boot vallen, maar blijven betrokken. Dit platform geeft ons erkenning, waarde én een gezamenlijke stem.’
Marijke Hesselink, coördinator platform verloskundigen werkzaam in andere organisaties en domeinen
‘De platforms geven ruimte aan verschillen én versterken de praktijkhouders. Zo bouwen we samen aan een goed geïnformeerde beroepsgroep die vol vertrouwen en met het gevoel dat ze gesterkt worden door andere collega’s en de KNOV, de toekomst tegemoet gaat.’
Kirsten Schatorjé, coördinator platform praktijkhouders
‘Waardevol aan een platform vind ik dat je elkaar kunt motiveren om het vak te ontwikkelen en positioneren doordat je ervaringen uitwisselt. Met het platform klinisch verloskundigen specifiek, wil ik bereiken dat de (PA) klinisch verloskundigen worden ondersteund in hun ontwikkeling tot een sterke professional in de geboortezorg.’
Louisa Hoogmoed, coördinator platform klinisch verloskundigen