De toegewijde verloskundige uit goede moeders
15 september 2021Columns en rubrieken,Ondernemen
Tekst: VRHL Content en Creatie, 2021-3
Beeld: Flair - Mariel Kolmschot Fotowerken
‘Als we meer tijd en aandacht voor onze cliënten zouden hebben’, zegt Sylvia von Kospoth, ‘dan hoefden we ‘kwetsbare vrouwen’ helemaal niet via signaleringsinstrumenten op te speuren.’ We spreken Sylvia naar aanleiding van Teledoc KRO-NCRV Goede Moeders. In de documentaire is te zien hoe toegewijd Sylvia strijdt voor een eerlijke kans voor moeders van wie eerdere kinderen uit huis zijn geplaatst.

In Goede Moeders zien we hoe intensief jouw contact met je cliënten is. Waar haal je die tijd vandaan?
‘De vrouwen die ik begeleid, zie ik niet enkel als cliënten. Ik ontmoet een vróúw en zij mogen ook mij ontmoeten. Dit is in het belang van veilige zorg aan moeder en kind. Daar is extra tijd en aandacht voor nodig. Wat dat me financieel oplevert, heb ik lang geleden losgelaten. Ik heb op de barricades gestaan voor extra vergoedingen voor het hebben van tijd en aandacht, onafhankelijk van de zogenaamde postcodegebieden in Nederland. De kwetsbare zwangeren wonen overal. In mijn zelfstandige praktijk bepaal ik gelukkig zelf de zorgtijd. Wat moet ik anders doen? Wachten totdat ik betaald ga krijgen? Dan zijn we jaren verder en daar hebben de zwangeren nu niets aan. Terwijl de extra zorg die ik geef bepalend is voor de rest van het leven van moeder en kind.’
Besteed je aan elke vrouw zoveel tijd?
‘Zonder vooringenomenheid zorg geven voorkomt onnodige verwijzingen, medicalisering en pathologisering. Daarom geef ik iedere vrouw meer tijd en aandacht. Zij ondergaat geen behandeling, maar ervaart zelfcontrole. Zij doet appèl op mijn medische, psychologische, en sociale begeleiding. Ik hanteer niet alleen vijftien minuten durende signaleringsgesprekken op basis van
vragenlijsten, met onder aan de streep een doorverwijzing, want wat gebeurt er na zo’n doorverwijzing? Vluchtige indicatiestelling creëert foutpositieven en foutnegatieven. Een vermoeden wordt snel een diagnose. Het scala aan integrale zorgverlenende
partijen en interne doorverwijzingen is nauwelijks te overzien. Als expert van de fysiologie kan ik dit voorkomen door samen met de vrouw een zorgvuldige en weloverwogen risicotaxatie te maken. Zij participeert in haar zorg en dit vergt zorgtijd. Waar nodig wordt samenwerking met ketenpartners opgezocht. Dit geldt voor iedere vrouw en in het bijzonder voor deze ‘verloren moeders’.
Waar houdt jouw verantwoordelijkheid op?
‘Ik ben verantwoordelijk voor de zorg die ik geef en voor al mijn verwijzingen. Als ik weet dat de vrouw niet angstig is, geen vragen meer heeft en als zij aangeeft niet terug te hoeven vallen op mijn verloskundige begeleiding, kan ik met een gerust hart de zorg afsluiten. De vrouwen die we zien in Goede Moeders, hebben hun vertrouwen in zorgverleners, de integrale zorg en jeugdzorg verloren. Ze zijn als de dood voor zorgverleners en vooral voor ziekenhuizen. Een of meerdere kinderen werden op niet gefundeerde gronden uit huis geplaatst en nu zij zwanger is, is ze bang dat ook dit kind haar ontnomen wordt. Een terechte angst, als je leest welke rapportage- en interpretatiefouten er gemaakt worden. Hoe vermoedens als feiten worden gepresenteerd, ook aan rechters. En hoe die niet worden hersteld als erop gewezen wordt. Ik ben moreel verplicht er voor deze ‘goede moeders’ te zijn.’
 Wat zou volgens jou een oplossing zijn?
Wat zou volgens jou een oplossing zijn?
‘Met integrale zorg verschuif je verantwoordelijkheden. Dat maakt het mogelijk om van verantwoordelijkheden – de eigen cliënten die je doorverwijst – weg te kijken. Een suggestie voor een oplossing zou zijn: laten we ons als verloskundigen realiseren dat onze verwijzingen impact hebben op levensbepalende interventies die daaruit voortkomen. Protocollair wordt ons gevraagd zwangere vrouwen in een zorgpad te voegen, maar niet iedere vrouw komt hiermee tot haar recht. Een vrouw uit Goede Moeders -bijvoorbeeld, laat ik niet ‘los’ als ik haar verwijs naar de tweede lijn. Ik ga met haar mee en blijf op haar verzoek verantwoordelijk voor haar. De verantwoordelijkheid écht nemen wordt ons moeilijk gemaakt door de overheid, die inzet op gezondheidsbeheersing, centraliseren van zorg, overregulering en verregaande regionale sociale controle tot achter de voordeur. Daarmee verschuift de sociale prenatale regie richting JGZ en regionale zorgpartijen. Daarmee worden verloskundigen hofleverancier van de POPP (psychiatrie-, obstetrie- en pediatrie-poli) en jeugdzorginstanties. en jeugdzorginstanties en wordt kwetsbaarheid een verdienmodel. Wat vervolgens met onze zwangere vrouw gebeurt, kunnen we alleen maar raden. Daarmee werkt het nobele streven voor zinnige, zuinige zorg juist averechts. Binnen kleinschalige en autonome praktijken kunnen verloskundigen zelfstandig verantwoordelijkheid nemen en kritisch optreden waar dat nodig is. Maar binnen grote organisaties is hier nauwelijks ruimte voor. Terwijl dit wél van levensbelang is voor moeder en kind, getuige de vele reacties op Goede Moeders. Als je mij naar de oplossing voor de vrouwen uit Goede Moeders vraagt zeg ik: de integrale geboortezorg on hold zetten. Laten we eerst de keerzijde ervan agenderen.’
Laat vrouwen naar hun gevoel luisteren
15 september 2021Columns en rubrieken,Innoveren
Tekst: Anne Fleur de Gans, 2021-3

Onderzoeken beschrijven slechts een klein risico op nadelige effecten bij het inleiden van de baring middels een ballonkatheter. Het meest gerapporteerde nadelige effect daarbij is pijn/ongemak. Verder wordt geen verschil geconstateerd in de veiligheid en effectiviteit van een ballonkatheter in de eerste of tweede lijn. Er wordt juist gesteld dat substitutie van deze zorg zou kunnen bijdragen aan meer cliënttevredenheid, kortere ziekenhuisopnames en minder kosten en keizersneden, zonder toename in morbiditeit1, 2, 3. Ik concludeerde dat het inleiden van laag-risico zwangerschappen middels een ballonkatheter in de eerste lijn potentie heeft en overwogen dient te worden.
Toch stellen onze regioprotocollen dat alle zwangere vrouwen tweedelijnszorg ontvangen vanaf het moment van ballonplaatsing, ongeacht hun risicostatus. Terwijl steeds meer wetenschappelijk onderzoek de positieve effecten laat zien van continuïteit van zorgverlener tijdens zwangerschap en bevalling. Denk aan meer tevredenheid, betere uitkomsten, minder medische interventies en waarschijnlijk minder kosten4. In de praktijk ervaar ik dit met regelmaat. Vrouwen vinden het jammer om niet meer met hun eigen verloskundige te kunnen bevallen, dat ze niet meer thuis kunnen bevallen of dat de mogelijkheid tot een badbevalling vervalt in het ziekenhuis.
Ik vind het jammer dat we steeds meer vrouwen overdragen aan de tweede lijn en hiermee mogelijk afbreuk doen aan de keuzevrijheid en continuïteit van de verloskundige zorg. Ik neem de ballonkatheter als voorbeeld, maar er zullen nog tal van andere situaties zijn waarbij de keuzevrijheid en continuïteit van zorg beter gewaarborgd kunnen worden binnen de verloskundige zorg. Ik vind het belangrijk dat vrouwen zo lang mogelijk een keuze hebben en dat ze naar hun gevoel kunnen en mogen luisteren. Ik hoop dat ik als verloskundige kan bijdragen aan de fysiologische blik, dat ik vrouwen in hun kracht kan zetten en kan bijdragen aan goede ervaringen binnen de geboortezorg, waarin we er alles aan doen om vrouwen een keuze en een goede ervaring te geven.
Bronnen:
1. Diederen M, Gommers JSM, Wilkinson C, Turnbull D & Mol BWJ. (2018) Safety of the balloon catheter for cervical ripening in outpatient care: complications during the period from insertion to expulsion of a balloon catheter in the process of labour induction: a systematic review. BJOG 2018; 125:1086–1095.
2. Policiano C, Pimenta M, Martins D & Clode N. (2016) Outpatient versus inpatient vervix priming with foley catheter: a randomized trial. European Journal of Obstetrics & Gynaecology and Reproductive Biologie 210 (2017) 106.
3. Sciscione AC, Bedder CL, Hoffman MK, Ruhstaller K., Shlossman PA. (2014) The timing of adverse events with foley catheter preinduction cervical ripening: implications for outpatient use. Thieme Medical Publishers 333 Seventh Avenue, New York, NY 10001, USA.
4. KNOV (2020) Factsheet continuïteit van zorgverlener in de geboortezorg. Geraadpleegd op https://www.knov.nl/actueel-overzicht/nieuws-overzicht/detail/nieuw-factsheet-continu-teit-van-zorgverlener-in-de-geboortezorg/2806
Het antenataal CTG: Ook voor jouw eerstelijnspraktijk
Tekst: VRHL content en creatie, 2021-03
 In juni was de kogel door de kerk: verloskundigen in de eerste lijn mogen het antenataal CTG uitvoeren. Hoe interessant dit is voor de praktijk, vertellen Corine Verhoeven en Elise Neppelenbroek. Zij schreven een handboek voor het implementeren van het antenatale CTG in verloskundigenpraktijken.
In juni was de kogel door de kerk: verloskundigen in de eerste lijn mogen het antenataal CTG uitvoeren. Hoe interessant dit is voor de praktijk, vertellen Corine Verhoeven en Elise Neppelenbroek. Zij schreven een handboek voor het implementeren van het antenatale CTG in verloskundigenpraktijken.
Een succesvol zesjarig experiment in drie regio’s was voor Zorginstituut Nederland aanleiding om te besluiten dat verloskundigen in heel het land zelfstandig CTG’s mogen uitvoeren. De kritische evaluatie van de pilots, waarin voordelen van het antenataal CTG in de eerste lijn naar voren kwamen, heeft in belangrijke mate aan dit besluit bijgedragen. Zo bleek dat CTG’s aanbieden in de eerste lijn leidt tot 86% minder verwijzingen. Zwangere vrouwen gaven aan blij te zijn dat hun eigen verloskundige deze zorg kan bieden, dat ze een vertrouwd gezicht zien en dat er veel tijd genomen wordt voor uitleg. Ook worden de kortere reistijd, de mogelijkheid om snel geholpen te worden als voordelen genoemd. Bovendien bespaart CTG in de eerste lijn kosten1.
Corine: ‘We hebben kritisch naar alle afspraken gekeken, betreffende scholing en samenwerking. Vanuit al deze afspraken hebben we een basisprotocol voor samenwerkings-, scholings- en kwaliteitsafspraken opgesteld, samen met zorgverleners uit alle lijnen. Dit protocol hebben we opgenomen in het handboek. Daarnaast vind je in het handboek de eerste resultaten vanuit ons onderzoek naar apparatuur en andere praktische feiten.’
Continuïteit
Elise: ‘Uit de evaluatie blijkt dat er genoeg redenen zijn om het CTG in de eerste lijn aan te bieden. Vooral als je continuïteit van zorgverlener belangrijk vindt en het CTG binnen de visie van je praktijk past kun je ermee aan de slag gaan. Vrouwen vinden het prettig dat zij ook voor deze controle in hun eigen omgeving kunnen blijven. Het is een mooi voorbeeld van waardegedreven zorg.’
Exposure
De antenatale CTG’s worden uitgevoerd voor de indicaties minder leven, naderende seroniteit of na een uitwendige versie. Corine: ‘Er komt geen norm die je moet halen. Een voorwaarde om het CTG uit te mogen voeren is wel, dat verloskundigen er zelf voor zorgen dat zij bekwaam blijven. Aanbevelingen hierover zijn opgenomen in het handboek.’
Kosten
Ook het kostenaspect speelt hier een rol. Per uitgevoerd CTG-consult krijgen verloskundigen een vergoeding van 280 euro. Dit is een experimenttarief. De NZa werkt op dit moment aan een tariefopbouw voor een landelijk tarief. Of de vergoeding van 280 euro voldoende is om de kosten van onder meer de opleiding, de apparatuur en de loonkosten te dekken, hangt af van het aantal CTG’s dat per jaar wordt uitgevoerd en van de gekozen CTG-apparatuur. Het projectteam van Corine en Elise heeft een rekentool ontwikkeld om te berekenen of het haalbaar is om CTG’s zelf aan te bieden (zie kader). Corine: ‘Een alternatief kan zijn om samen met andere praktijken of een eerstelijns echocentrum CTG’s aan te bieden.’
Capaciteit
Volgens Elise kost het maken van een CTG je anderhalf tot twee uur de tijd. ‘Dat is inclusief het aansluiten, interpreteren en rapporteren. En het uitvoeren van de echo die altijd deel uitmaakt van het consult. Streef ernaar om het CTG 24 uur per dag aan te bieden. Ga na of het voor je praktijk mogelijk is om genoeg verloskundigen te scholen, dus alle verloskundigen of een poule, zodat in ieder geval altijd één bekwame verloskundige beschikbaar is.’ Om de kwaliteit te borgen, wordt zes keer per jaar een kwaliteitsbespreking georganiseerd waar een perinatoloog of gynaecoloog aan de hand van casuïstiek verdieping geeft op de interpretatie van CTG’s. Verloskundigen die het CTG uitvoeren hebben een aanwezigheidsplicht. Er geldt een minimum voor het aantal besprekingen waar zij aanwezig moeten zijn.
Aansprakelijkheid
Handelingen die behoren tot het takenpakket van de verloskundige vallen gewoonlijk onder de beroepsaansprakelijkheidsverzekering. Soms kan het bezit van een certificaat voor een bepaalde handeling als aanvullende eis worden gesteld. ‘Niet alle verzekeraars hebben dezelfde voorwaarden. Daarom adviseren we in het handboek om contact op te nemen met de eigen beroepsaansprakelijkheidsverzekering om na te gaan of het uitvoeren van een antenataal CTG valt onder de reguliere dekking. Meestal is dat het geval’, zegt Elise.
Samenwerken
Elise en Corine hebben nog een laatste tip. Volgens hen is het belangrijk om goed samen te werken met ketenpartners. Corine: ‘We kunnen van elkaar leren, dus we moeten het echt samen doen. Naast het kennisvoordeel dat dat oplevert, is het ook verstandig om goede afspraken te maken over de bekostiging. Het is aan te bevelen om de inzet van de gynaecoloog/perinatoloog bij de kwaliteitsbesprekingen te vergoeden.’
Bronnen:
1. Handboek Implementatie Antenataal CTG in Verloskundigenpraktijken.
2. Rekentool.
Continuïteit van verloskundigenzorg bevorderen
Tekst: Tamara Warlich, 2021-03
Weet je het nog? Twinning is een crosscultureel, wederkerig proces waarbij twee groepen mensen samenwerken aan het bereiken van een gemeenschappelijk doel. In dit geval het verbeteren van de continuïteit van zorg aan zwangere vrouwen. De achtergrond van de vrouw (sociaal, cultureel en met of zonder medische indicatie) en de context van de verloskundigen neemt het Twinning-team hierin mee. Net als een optimalisatie van de samenwerking tussen verschillende groepen verloskundigen.
Met Twinning een laag dieper
Vanuit de verschillende verloskundige lijnen (eerste, tweede en derde) praten we al wel met elkaar en werken we ook al samen. Met Twinning willen we daar verder in gaan, een laag dieper. Dus niet enkel zakelijk contact, maar juist ook een verdieping in de ander om zo een stevige basis te leggen die ook voor de toekomst functioneel is. Dus waar lopen we nu tegenaan in onze eigen lijn waarin we werkzaam zijn? En hoe is dat van invloed op de samenwerking met collega’s uit de andere lijnen? En welke inzichten hebben we vanuit die lijnen als het gaat om het verloskundige systeem, maar ook als het gaat om onze cliënten en om onszelf als zorgprofessional. Dat is de laag waar we met Twinning naartoe willen.
En het begin is er
Want op 18 juni was de aftrap! Deze eerste (online) bijeenkomst stond in het teken van kennismaking met elkaar en met Twinning. Ook de introductie over Midwife Led Continuity of Care door professor Ank de Jonge was een belangrijk onderdeel. En natuurlijk de bekendmaking van de Twins! Allemaal unieke persoonlijkheden uit de eerste, tweede en derde lijn van de verloskundige zorg die gekoppeld zijn aan elkaar. Daarvoor hebben we vooral gelet op de lijn waarin ze werkzaam zijn. Daardoor bestaat bijna iedere Twin uit twee personen van twee verschillende lijnen. Juist om al direct een brug te slaan naar het optimaliseren van de samenwerking en die diepere laag op te zoeken.
Zo staat het er nu voor
De afgelopen periode hebben de Twins vooral ingezet om elkaar beter te leren kennen. Eind september staat de tweede bijeenkomst gepland en ontmoeten we elkaar voor het eerst live. Dan maken we een start met de deelprojecten waar de Twins mee aan de slag gaan. De inhoud van deze projecten is dus gericht op die diepere laag van onze samenwerking. De tussentijdse en eindresultaten dragen zo bij aan de verbetering van de continuïteit van zorg aan vrouwen.
Waardegedreven geboortezorg van productiegedreven zorg naar meer gezondheid tegen lagere kosten
15 september 2021Thema: Waardegedreven zorg
Tekst: Ank de Jonge, Corine Verhoeven, Job Paulus, Joke Klinkert 2021-3
Verloskundige zorgverleners willen de beste zorg leveren aan zwangere vrouwen, maar wat is precies de beste zorg? De Zorgstandaard Integrale Geboortezorg beschrijft dat de zorgvraag van de zwangere vrouw centraal staat¹. Keuzevrijheid staat hoog in het vaandel bij zowel cliënten als verloskundigen. Daarnaast zijn richtlijnen en protocollen van belang. Evidence-based zorg is gebaseerd op wetenschappelijke evidence, klinische ervaring van zorgverleners en behoeften en voorkeuren van cliënten². Maar de individuele behoeften en voorkeuren van een cliënt krijgen in de dagelijkse praktijk vaak onvoldoende aandacht.
Wat is waardegedreven geboortezorg?
Waardegedreven zorg kan bijdragen aan meer aandacht voor de individuele behoeften en voorkeuren van de cliënt3. Dit begrip is door de econoom Michael Porter geïntroduceerd en houdt kort gezegd in: het bereiken van de maximale waarde van zorg die voor de cliënt zelf van belang is, tegen de laagste kosten. In economische termen betekent dit het verbeteren van de doelmatigheid.
Enkele kenmerken van deze visie:
- organiseren van de zorg rondom afgebakende patiëntgroepen, zoals zwangere vrouwen (zorgpaden);
- meten van uitkomsten en kosten voor iedere patiënt;
- voortdurend kunnen evalueren en bijsturen van de zorg.
Waardegedreven zorg sluit zo aan bij concepten als: de patiënt centraal, integrale zorg en positieve gezondheid.
Volgens het Oxford Centre for Triple Value Healthcare staat waardegedreven zorg voor meer dan de zorg voor het individu in de spreekkamer2. Net als bij Triple Aim gaat deze benadering over de gezondheid van een hele populatie2, 6. Om bijvoorbeeld maximale gezondheidsuitkomsten te bereiken die voor cliënten in de geboortezorg van belang zijn, zijn naast medische zorg ook preventie en zorg in het sociale domein van belang. Zo kan een vrouw met een postnatale depressie meer gebaat zijn bij een ontmoetingsgroep voor jonge moeders dan bij medicatie. Daarnaast wordt bij Triple Value Healthcare ook rekening gehouden met een plafond van het budget voor de gezondheidszorg en met de voorwaarde dat de zorg voor iedereen toegankelijk moet blijven.
In de visie van Triple Value Healthcare zijn drie waarden belangrijk2:
- Persoonlijke waarde: de waarde van het individu als basis voor besluitvorming.
- Technische waarde: optimaal gebruik van mensen en middelen.
- Allocatieve waarde: een eerlijke verdeling van mensen en middelen in de gezondheidszorg (of zelfs breder: in de publieke sector) onder de bevolking.
Het eerste punt gaat over waardegedreven zorg tussen zorgverlener en individu. Wat is voor de individuele vrouw in de geboortezorg belangrijk voor het bereiken van een optimale uitkomst en een goede ervaring? De andere twee beogen het optimaliseren van de inzet van mensen en publieke middelen voor alle mensen. Mensen en middelen kunnen maar één keer worden ingezet. Dit zijn zogenoemde schaarse middelen. Waardegedreven zorg kan helpen om zoveel mogelijk effectieve zorg te krijgen voor die ene euro die uitgegeven kan worden. Dit spanningsveld tussen individu, populatie en middelen zien wij ook terug in de geboortezorg.
Hieronder lichten we toe waarom waardegedreven zorg een goede toevoeging is voor het Nederlandse zorglandschap en introduceren we twee aanvullingen voor de toekomst. De eerste met betrekking tot de zorg die we leveren aan het individu en hoe we de kwaliteit van die zorg kunnen meten. De tweede gaat over de verdeling van mensen en middelen in de geboortezorg.
Evalueren en verbeteren
In de geboortezorg staan, met waardegedreven zorg, de waarden en voorkeuren van vrouwen en hun gezinnen centraal, ongeacht waar en door wie de zorg wordt geleverd. Het systematisch meten van uitkomsten biedt de mogelijkheid om de zorg te evalueren en te verbeteren.
Waardegedreven zorg internationaal en nationaal
Er lopen veel initiatieven internationaal en in Nederland. Hierbij lichten we er drie uit.
ICHOM7
ICHOM is de internationale organisatie die zich bezighoudt met het samenbrengen van voorlopers op het gebied van waardegedreven zorg. Met wetenschappers over de hele wereld wordt gewerkt aan een basisset aan uitkomsten die gemeten kunnen worden in verschillende zorgpaden, zo ook in de geboortezorg.
Linnean Initiatief8
Het Linnean Initiatief is een samenwerkingsverband ondersteund door het ministerie van VWS, met daarin voorlopers in Nederland op het gebied van waardegedreven zorg. Het is een platform waar gewerkt wordt aan verschillende vernieuwende initiatieven. Tevens biedt het een mogelijkheid om kennis te delen en goede initiatieven naar voren te brengen.
BUZZ-traject voor de geboortezorg9
De ICHOM uitkomstenset voor zwangerschap en geboorte is in het Nederlands vertaald en aangepast in het BUZZ-project (Bespreken Uitkomsten Zwangerschap met de Zwangere) en wordt op dit moment in verschillende VSV’s geïmplementeerd. Deze set bevat medische uitkomsten (mortaliteit en morbiditeit), patiënt gerapporteerde uitkomsten (PROMs = patient reported outcome measures) en patiënt gerapporteerde ervaringen (PREMs = patient reported experience measures).
'HET IS BELANGRIJK OM DE ESSENTIËLE 'ZACHTERE' KANTEN VAN DE ZORG EEN PLEK TE GEVEN'
Many things that count cannot be counted*
Uniek aan de geboortezorg is dat de meeste vrouwen niet ziek zijn. Alleen de nadruk leggen op medische zorg die gemeten kan worden, past daar minder goed bij. Dit raakt ook een punt van kritiek op waardegedreven zorg, namelijk dat de nadruk ligt op meetbare zorg; de PROMs en PREMs. Veel zorg die van grote waarde is, is onzichtbaar en onmeetbaar. Hoogleraar Marian Verkerk merkt daarover op: ‘Waardegedreven zorg heeft niets met waarden als menswaardigheid, zorgzaamheid, vertrouwen en betrokkenheid te maken’10. Dat is een gemiste kans. Want dit zijn hele belangrijke waarden, die wel degelijk een plek moeten krijgen in de zorg.
Naast wat de zorg aan waarde toevoegt voor de zwangere vrouw, zal inzichtelijk gemaakt moeten worden wat de zorg kost. Zorg die geen of beperkte waarde toevoegt, maar wel (forse) kosten oplevert, zal zoveel mogelijk voorkomen moeten worden. Hierin kan je waarde-gedreven zorg zien als antwoord op de vraag: ‘moet alles wat kan?’ Tegelijkertijd vormt het ook de basis voor preventie en het aloude adagium: ‘voorkomen is beter dan genezen’. Zonder dit kostenelement wordt de zorg met name uitgebreid met nieuwe ingrepen en handelingen tegen steeds hogere kosten. Dat is onhoudbaar. Elke euro kan immers maar één keer worden uitgegeven. Iedereen wil uit deze euro zoveel mogelijk toegevoegde waarde voor de zwangere vrouw. Waardegedreven zorg laat ons hierover nadenken, zodat de geboortezorg geoptimaliseerd wordt.
Ook voor de hele populatie in de geboortezorg biedt waardegedreven zorg een aantal interessante handvatten. Het kan een enorme bijdrage leveren aan het verdelen van mensen en middelen op basis van toegevoegde waarde voor de zwangere vrouw in plaats van de huidige verdeling van mensen en middelen op basis van zorgaanbod (‘wie lukt het beste om zijn zorg te vermarkten?’). Daarbij is het belangrijk om de essentiële ‘zachtere’ kanten van de zorg een plek te geven, zoals betrokkenheid en tijd hebben voor cliënten. Anders zal onterecht de focus komen te liggen op handelen: steeds meer doen, ook als de toegevoegde waarde beperkt of onzeker is.
De (meer)waarde van continuïteit van zorgverlener en sociale verloskunde
Continue zorg door één verloskundige of een klein team verloskundigen tijdens de hele zwangerschap, baring en kraamperiode is zeer waardevolle zorg. Vanuit de verbondenheid met het gezin en de leefomgeving van vrouwen zijn verloskundigen nauw bij hen betrokken. Verloskundigen gaan een relatie aan met vrouwen en hun gezinnen in hun eigen leefomgeving en verlenen zorg in samenwerking met partners uit het netwerk waar nodig. Een vrouw krijgt begeleiding van iemand die ze kent. Continue zorg door verloskundigen, vergeleken met andere zorgmodellen, leidt tot minder vroeggeboortes, epidurale anesthesie, instrumentele bevallingen en vroege foetale sterfte11, 12. Vrouwen zijn meer tevreden met deze zorg en er is een trend naar lagere kosten. Een onderdeel van continuïteit van zorgverlener is ‘watchful attendance’, de zorg die verloskundigen bij een baring geven waarbij ‘klinische evaluatie en beleidsbepaling gecombineerd worden met continue begeleiding tijdens de baring en de verloskundige openstaat voor en inspeelt op de wensen en behoeften van de vrouw’13. De inhoud en duur van deze persoonlijke zorg wordt nu niet vastgelegd in dossiers. Het wordt niet gemeten en daarom niet meegenomen in de evaluatie van waardegedreven geboortezorg. Terwijl wetenschappelijk is bewezen dat de zorg voor de vrouw wel verbetert14, 15. Een gemiste kans bij het bepalen van waardegedreven zorg.
Ook sociale verloskunde is moeilijk meetbaar. De inzet op preventie en positieve gezondheid maakt vaak geen onderdeel uit van het zorgpad en de specifieke meetinstrumenten. Terwijl uit recent onderzoek van het RIVM blijkt dat juist door preventie de perinatale sterfte verder zou kunnen dalen16. De zwangerschap is bij uitstek een moment om in te zetten op sociale verloskunde. Niet alleen omdat het betere zorg oplevert voor moeder en kind, maar ook omdat veranderingen in leefstijl eenvoudiger te starten en vol te houden zijn tijdens de zwangerschap3. Dit kan positieve effecten hebben op de gezondheid van moeder en kind, ook ver na de zwangerschap.
Aparte financiering voor complexe en acute zorg
In de praktijk is het ingewikkeld voor zorgverleners om het kostenelement mee te wegen in waardegedreven zorg. Immers, in de spreekkamer gaat het met name om de individueel te leveren zorg, niet om het effect op de verdeling van de middelen en de kosten. Hierdoor komt de focus vaak onterecht te liggen op de voordelen van curatieve interventies op de korte termijn, ongeacht de kosten, in plaats van bijvoorbeeld op preventie, om medische ingrepen en hogere kosten te voorkomen.
Waardegedreven zorg zou gericht moeten zijn op alle zorg die een cliënt nodig heeft in het hele netwerk, van nulde tot derde lijn en van sociaal tot curatief. Het is belangrijk om zoveel mogelijk te voorkomen dat de cliënt gebruik moet maken van complexe of acute zorg. Dit is immers voor niemand fijn. Niet voor de zwangere vrouw. En niet voor de belastingbetaler.
In de praktijk ligt de nadruk vaak op de acute zorg of specifieke groepen met complexe problemen en minder op preventie en ondersteuning. Dit is op het eerste gezicht logisch. Acute zorg is immers per direct nodig, anders gaat er wat mis. Hetzelfde geldt vaak voor complexe zorg, waar het zonder medische ingrepen ook goed mis kan gaan. Daardoor trekken de acute en de complexe zorg aan de mensen en middelen. Zij krijgen vaak voorrang bij het verdelen van de mensen en middelen. Ook als de toegevoegde waarde beperkt of onzeker is. In het kader op pagina 10 zijn voorbeelden van deze acute zorg uitgelicht.
Acute zorg gaat voor
Coronacrisis – voorrang acuut en complex
De prioritering van de zorg ten tijde van de coronacrisis is een evident voorbeeld. Zo werden schaarse mondkapjes veel later verplicht in de eerstelijns ouderenzorg dan in ziekenhuizen, terwijl juist ouderen een hoog risico lopen op ernstige gevolgen van een corona-infectie17. Coronapatiënten hadden prioriteit. Zij lagen op de intensive care. Dit ging vervolgens ten koste van de reguliere zorg, waarvoor weer een eigen prioritering was en een landelijke urgentielijst is opgesteld. Zo ging oncologische zorg bijvoorbeeld voor knieoperaties. In eerste instantie lijkt dit logisch. Maar het had twee negatieve effecten. Ten eerste was er ook schade in de reguliere zorg, maar deze bleef grotendeels onzichtbaar. Recent zijn pogingen gedaan om de schade aan reguliere zorg in te schatten en die zijn fors18. Ten tweede lag de focus hierdoor sterk op het behandelen van de coronapatiënten in plaats van op het voorkomen dat er coronapatiënten op de IC kwamen. Zo hebben veel mensen eerder gewezen op het belang van preventie en gezonde leefstijl in het voorkomen van ziekenhuisopnames19.
Changing Childbirth in Engeland, Schotland en Wales
In Engeland kwam in 1993 een belangrijk overheidsrapport uit (Changing Childbirth) waarin een reorganisatie van de geboortezorg werd ingezet. Vrouwen zouden hierin meer keuzes hebben (bijvoorbeeld de keuze voor plaats van de bevalling), meer autonomie en meer continuïteit van zorg20. Omdat deze reorganisatie nooit volledig is doorgevoerd, is dit beleid onlangs geherformuleerd in beleidsdocumenten in Engeland, Schotland en Wales rond de thema’s veiligheid en persoonlijke zorg21, 22. Dat implementatie van Changing Childbirth niet gelukt is, heeft onder andere te maken met de moeite die het kostte om mensen en middelen anders te besteden, waardoor fundamentele systeem- en cultuurveranderingen niet hebben plaatsgevonden20. Vanwege budgettaire beperkingen moesten er moeilijke keuzes gemaakt worden in de geboortezorg. Vaak kregen de belangen van de acute zorgsector voorrang boven andere waardevolle zorg, zoals continuïteit van zorgverlener.
Continuïteit van zorgverlener geen prioriteit
In Zweden werd continue zorg door een team verloskundigen verleend gedurende de zwangerschap, bevalling en kraamperiode in een geboortecentrum in het ziekenhuis in Stockholm23. De medische uitkomsten waren net zo goed en het aantal medische interventies was lager dan in de reguliere zorg. Ook waren meer vrouwen en hun partners tevreden met de zorg. Toch werd dit geboortecentrum gesloten toen de verlosafdeling meer ruimte nodig had. In Amsterdam werd in 2015 een samenwerkingsovereenkomst getekend door de eerste lijn en de twee academische ziekenhuizen, om twee geboortecentra in de ziekenhuizen te bouwen waar verloskundigen meer continuïteit van zorg zouden verlenen. De besturen van de ziekenhuizen besloten echter dat hun prioriteit lag bij de tweede- en derdelijns zorg en dat de beperkte ruimte daarom gebruikt moest worden voor deze zorg24. De bouw van de geboortecentra werd daarop uitgesteld en is nog niet gerealiseerd.
Veelbelovend, maar nog niet af
Gezien het bovenstaande vinden we de ontwikkeling naar waardegedreven zorg in de geboortezorg veelbelovend. Het kan een goede bijdrage leveren aan de individuele zorg aan vrouwen. Het kan ook bijdragen aan een goede verdeling en inzet van mensen en middelen. Het is daarbij essentieel dat kosten hierbij goed meegewogen worden.
Om waardegedreven zorg in de geboortezorg te verbeteren, zien we twee concrete verbeterpunten. Ten eerste gaat het om overwegend gezonde mensen die een life event ervaren waarbij een nieuw gezinslid wordt verwelkomd. Dit maakt de geboortezorg uniek. Dit betekent dat bij het meten van de uitkomsten en het bepalen van het zorgpad, een aantal zorgaspecten een prominente plek moeten krijgen, omdat deze tegen relatief lage kosten belangrijke meerwaarde hebben voor de zwangere vrouw. Het betreft hier continuïteit van zorgverlener, watchful attendance en sociale verloskunde. Het is wetenschappelijk bewezen dat deze zorg uitkomsten kan verbeteren en het aantal vrouwen dat acute zorg nodig heeft kan verminderen11, 13, 14, 16. Daarmee heeft het ook een positief effect op de kosten van de zorg.
Ten tweede zal, om te waarborgen dat continuïteit van zorgverlener, watchful attendance en sociale verlos-kunde de noodzakelijke aandacht krijgen, deze zorg expliciet gefinancierd moeten worden als onderdeel van de reguliere zorg voor alle zwangere vrouwen. Hiermee zal de kwaliteit van zorg direct verbeterd worden. We moeten voorkomen dat, in geval van krapte of nood, de financiële middelen vooral naar de acute of complexe zorg gaan, zoals verschillende voorbeelden laten zien3. Er moet ruimte zijn om financiële middelen in te zetten op continuïteit van zorg en preventie en het zoveel mogelijk voorkomen van acute en complexe zorg. Intensieve netwerksamenwerking tussen de geboortezorg van nulde tot derde lijn en het sociaal domein is daarbij van wezenlijk belang.
Een mooie opgave voor ons allen om hierover het gesprek aan te gaan en deze aanbevelingen handvatten te geven in de praktijk. Samen moeten we zorgen dat waardegedreven geboortezorg niet alleen gaat over wat we bij individuele cliënten kunnen meten, maar daadwerkelijk over welke zorg waardevol is.
‘WE MOETEN VOORKOMEN DAT, IN GEVAL VAN KRAPTE OF NOOD, DE FINANCIËLE MIDDELEN VOORAL NAAR DE ACUTE OF COMPLEXE ZORG GAAN’
Hoofd, handen en hart
En vrouwen zelf, hoe passen zij in dit plaatje? In zijn afscheidsrede riep hij ze op zich geboorte weer toe te eigenen; taking charge of life’s beginning. Maar hoe? Raymond: ‘Het probleem is dat vrouwen maar negen maanden echt geïnteresseerd zijn in de geboortezorg, ze blijven daarna zelden betrokken. We hebben een brede mediacampagne nodig, actiever lobbywerk, voorlichting. Niet of-of, maar en-en. VSV’s kunnen daarin aanjager zijn, maar het moet zeker niet alleen uit hun koker komen. -Betrek influencers op social media, haak aan op de bestaande trend van gezonder willen leven, organiseer lokale bijeenkomsten waarin je eerlijke informatie geeft. Dat allemaal gaat de fundering zijn waarop we weer kunnen bouwen aan een vernieuwde waterkering. Aan een geboorte-zorgsysteem waar hoofd, handen en hart in balans zijn: de waarde van kennis en wetenschap, het belang van hoe we de zorg organiseren en hoe we daarin fysiologie kunnen faciliteren en de noodzaak om de verloskundige traditie van wijsheid en aanwezigheid te eren.’
* Vrij naar William Bruce Cameron/ Albert Einstein: ‘Not everything that can be counted counts, and not everything that counts can be counted’. Zie ook website van Verloskundigenpraktijk Vondelpark www.vondelpark.nu.
Bronnen:
1. Zorg CP. Zorgstandaard Integrale Geboortezorg. Utrecht 2016.
2. Gray M, Jani A. Promoting Triple Value Healthcare in Countries with Universal Healthcare. HealthcarePapers. 2016;15(3):42-8.
3. De Jonge A, Downe S, Page L, Devane D, Lindgren H, Klinkert J, et al. Value based maternal and newborn care requires alignment of adequate resources with high value activities. BMC Pregnancy Childbirth. 2019;19(1):428.
4. What is Value Based Healthcare?
5. Porter ME. What is value in health care? The New England journal of medicine. 2010;363(26):2477-81.
6. Berwick DM, Nolan TW, Whittington J. The triple aim: care, health, and cost. Health affairs (Project Hope). 2008;27(3):759-69.
7. International Consortium for Health Outcomes Measurement Boston [Available from: https://www.ichom.org/.
8. Initiatief SL.
9. ICHOM uitkomstenset Zwangerschap en Geboorte: College Perinatale Zorg; [Available from: https://www.kennisnetgeboortezorg.nl/buzz-project/ichom-uitkomstenset-zwangerschap-geboorte/.
10. Verkerk M. Mijn zorgen om zorgwaarde: Sociaalweb; 2021 [Available from: http://magazines.sociaalweb.nl/value-based-healthcare-in-het-sociaal-domein?_ga=2.185640937.1105163999.1620025429-362355384.1611570937#!/mijn-zorgen-om-zorgwaarde.
11. Sandall J, Soltani H, Gates S, Shennan A, Devane D. Midwife-led continuity models versus other models of care for childbearing women. The Cochrane database of systematic reviews. 2016;4:Cd004667.
12. Prins M, van Dillen J, de Jonge A. [Advantages of midwife-led continuity model of care]. Nederlands tijdschrift voor geneeskunde. 2014;157:A7070.
13. Prins M, Holllander, M., Verhoeven, C., De Jonge, A. 'Watchful attendance' voor alle barende vrouwen. Nederlands Tijdschrift voor Obstetrie en Gynaecologie. 2021;in press.
14. Bohren MA, Hofmeyr GJ, Sakala C, Fukuzawa RK, Cuthbert A. Continuous support for women during childbirth. The Cochrane database of systematic reviews. 2017;7(7):Cd003766.
15. Sosa G, Crozier K, Robinson J. What is meant by one-to-one support in labour: analysing the concept. Midwifery. 2012;28(4):391-7.
16. Achterberg PW, Harbers,M.M., Post, N.A.M., Visscher, K. Beter weten: een beter begin. Samen sneller naar een betere zorg rond de zwangerschap. RIVM-briefrapport 2020-0140 ed. Bilthoven: RIVM; 2020.
17. Holdert M, Van Hest, R. Mondkapjesrichtlijn RIVM voor ouderenzorg toch gebaseerd op schaarste: Nieuwsuur; 18-09-2020 [Available from: https://nos.nl/nieuwsuur/artikel/2348840-mondkapjesrichtlijn-rivm-voor-ouderenzorg-toch-gebaseerd-op-schaarste.
18. Van Giessen A, De Wit, A., Van den Brink, C., Degeling, K., Deuning, C., Eeuwijk, J. etal. . Impact van de eerste COVID-19 golf op de reguliere zorg en gezondheid. Inventarisatie van de omvang van het probleem en eerste schatting van gezondheidseffecten. . Bilthoven: RIVM; 2020. Contract No.: RIVm-rapport 2020-0183.
19. Atsma D, De Vries, I., Van Rossum, L., Molema, H., De Frel, D., Van Erk, M. . Hooggeachte leden van de Vaste Commissie van het Ministerie van Volksgezondheid, Welzijn en Sport. Partnerschap Overgewicht Nederland; 25-01-2021.
20. McIntosh T, Hunter B. 'Unfinished business'? Reflections on changing childbirth 20 years on. Midwifery. 2014;30(3):279-81.
21. Implementing better births: continuity of carer. London: National Health Service; 2017.
22. The best start. A five year forward plan for maternity and neonatal care in Scotland. Edinburgh: Scottish government; 2017.
23. Gottvall K, Waldenström U, Tingstig C, Grunewald C. In-hospital birth center with the same medical guidelines as standard care: a comparative study of obstetric interventions and outcomes. Birth. 2011;38(2):120-8.
24. Romijn H, Bos, W. Open brief AMC-VUmc 15 december 2017. AMC en VUmc; 2017.
Geschil: Had de verloskundige adequater kunnen reageren?
Tekst: VRHL content en creatie, 2021-3
Iris voelt al voordat ze bevalt een onbekende pijn rechtsonder in haar buik. Na de bevalling – middels een sectio – houdt de pijn aan en voelt ze een bobbel bij de wond. Haar verloskundige Anouk ontdekt niets geks en adviseert haar contact op te nemen met de huisarts. Uiteindelijk blijkt het om een myoom te gaan. Volgens Iris heeft Anouk niet adequaat gereageerd. Ze stapt naar de Geschilleninstantie Verloskunde en verlangt een schadevergoeding.

Situatie:
een myoom
Standpunt:
verloskundige handelde onprofessioneel en onzorgvuldig
Feiten
Op dag vier postoperatief meldt Iris tijdens een telefonisch contact met de verloskundigenpraktijk waar Anouk werkzaam is, dat ze een bobbel rechtsonder bij de wond van de sectio voelt. Ze maakt zich zorgen. Afgesproken wordt dat ze de dag erna door een verloskundige wordt bezocht. Een collega van Anouk oordeelt dat de wond er netjes uitziet. Iris geeft tijdens dit bezoek aan dat ze ook pijn voelt bij de plek van de bobbel.
Op dag zes heeft Iris telefonisch contact met Anouk. De kraamverzorgster heeft voorgesteld de urine te controleren, om cystitis uit te sluiten. Iris vraagt Anouk te helpen in verband met pijn bij de mictie, waarop Anouk antwoordt dat de huisarts de urine nakijkt en daarop beleid inzet.
Op dag zeven wordt de verloskundigenpraktijk van Anouk gebeld door een andere verloskundigenpraktijk; Iris heeft zich tot die praktijk gewend voor verdere zorg. Anouk bezoekt Iris nog diezelfde dag en Iris geeft aan pijn te hebben bij het plassen. Van de huisarts heeft ze antibioticum gekregen in verband met een blaasontsteking. Omdat Anouk de pijn in de buik niet in verband kan brengen met een verloskundige oorzaak, adviseert ze Iris om opnieuw contact op te nemen met de huisarts. Tijdens het gesprek gaat de deurbel. Anouk reageert daar niet op. De kraamverzorgster – die zelf met de baby in haar armen staat – geeft aan dat zij vindt dat Anouk Iris respectloos behandelt door de deur niet te openen. Anouk doet alsnog de deur open, waarna ze het gesprek probeert voort te zetten.
Iris geeft echter aan dat ze niet meer rechtstreeks met Anouk wil communiceren.
Ongeveer vier weken na de bevalling stelt een gynaecoloog vast dat Iris een myoom heeft.
Standpunt cliënt
Iris verwijt Anouk dat zij haar pijn niet serieus nam en dat zij haar niet heeft doorverwezen naar een gynaecoloog. Ze vindt ook dat Anouk haar respectloos heeft bejegend. Ze verlangt een schadevergoeding van € 580, voor de kosten die ze heeft moeten maken voor extra kraamzorg, consultaties bij diverse artsen, labonderzoeken en zorgkosten. Ook spreekt ze van emotionele schade; ze voelt zich niet gehoord en gediscrimineerd en heeft naar eigen zeggen kraamtijd met haar pasgeboren dochter gemist. Anouk is het niet met de klacht eens en gaat in verweer.
Beoordeling
De Geschilleninstantie Verloskunde stelt voorop dat de -verloskundige gedurende de kraamperiode medisch eind-verantwoordelijk is voor de zorg aan de cliënt. Na het afsluiten van de kraamperiode wordt de verantwoordelijkheid van de verloskundige overgedragen aan de huisarts, maar blijft de verlos-kundige tot zes weken na de bevalling het eerste aanspreekpunt voor verloskundige zaken1. Deze richtlijnen in acht nemend, oordeelt de geschilleninstantie dat de verloskundige op dag zeven zelf contact had moeten opnemen met de huisarts of gynaecoloog. Het was immers niet uit te sluiten dat Iris een probleem had waarvoor op termijn specialistische zorg nodig zou zijn. Anouk kon er bovendien niet vanuit gaan dat Iris begreep welke zorg zij van wie kon krijgen. De geschillen-instantie is het echter niet met Iris eens dat Anouk direct, op dag zeven of eerder, naar de gynaecoloog had moeten doorverwijzen. Er was namelijk geen sprake van een situatie waarvoor acute gynaecologische zorg (bijvoorbeeld opname en een ingreep) nodig was. De geschilleninstantie kan niet vaststellen dat het beloop anders was geweest als Anouk anders had gehandeld. Het ligt namelijk niet voor de hand dat de gynaecoloog direct had ingegrepen. De geschilleninstantie kan dus niet met zekerheid vaststellen dat de onzorgvuldigheid van Anouk heeft geleid tot schade. Daarom is er geen grond om een schadevergoeding aan Iris toe te kennen.
Over de tweede klacht – het respectloos bejegenen – oordeelt de instantie dat uit het dossier niet meer kan worden opgemaakt, dan dat de klaagster onvrede over de gang van zaken heeft geuit. Dat Anouk Iris respectloos heeft behandeld kan niet als vaststaand feit worden aangenomen. Deze klacht wordt niet gegrond verklaard.
De namen van de klaagster (‘Iris’) en de verweerster (‘Anouk’) zijn om privacyredenen gefingeerd.
Leerpunt
Van deze casus leren we dat het in sommige gevallen te makkelijk is om alleen naar een huisarts te verwijzen. Niet de huisarts, maar de verloskundige is in de kraamperiode medisch verantwoordelijk. Dat betekent dat als in deze periode verwezen moet worden naar een specialist, dat dat de verantwoordelijkheid is van de verloskundige.
Bron:
1. Multidisciplinaire Richtlijn Postnatale Zorg KNOV: https://www.knov.nl/serve/file/knov.nl/knov_downloads/2882/file/Postnatale_zorg_opgemaakte_versie_door_IB_md_10_aug_2018.pdf
Geslaagd
Tekst: Academies, 2021-03
De KNOV feliciteert alle nieuwe verloskundigen en heet hen van harte welkom in onze beroepsgroep!
Academie Verloskunde Maastricht (AV-M)

Verloskundige Academie Rotterdam (VAR)
Eva Hiep, Liselot van den Hurk, Roos Pekaar, Louissienne Troncon, Sisel Verbeek, Nadine Vink, Roos van de Berg, Michaela de Wit, Guusje Poolman, Brechtje Geers, Sandra Kunst, Jaymie van Loenen, Nora Kwakernaak, Arwen Zwijnenberg, Ilse van Oosterom, Anna Westerbeke, Laure Kelder, Rosemarie Kuijt, Priscilla Opoku, Kirsten van Niedek, Jantine Schild, Mila van der Beek, Merel den Besten, Elzelien Breukel, Desteney de Bruin, Dide Colak, Anniek Hartog, Marleen de Kievit, Laura Lust, Luca Metselaar, Hanneke de Mooij, Merel Taal, Miriam Vega, Kim Visser, Janine Voordendag, Lina Wang, Esther Zwaal, Melissa Zwalua
Academie Verloskunde – Amsterdam en Groningen (AVAG)
Groningen
Anne Beijen, Iris Homan, Nienke de Haan, Elise van Benthem, Milou Schepers, Julia Zwiers, Nienke Boersma, Emily Tros, Hetty Stienstra, Ilse Drijfhout, Anouk Schagen, Marit Kenter, Anna-Gré Idsinga, Lidewij Bangma, Lisa Roebersen, Hieke Aman, Rebecca Tijhof, Liz Wijlens, Julian Huijgen, Loes Adema, Grace Walinga,
Amsterdam
Samar Ebrahim, Elianne van Randen, Davita van den Heuvel, Kaylee Haneveld, Claire van Hemel, Maxime Cenin, Britt van de Polder, Sam van der Zee, Tamar Nelson, Mandeepika Singh, Anika Mesman, Tisha den Otter, Nienke van Breda, Simone Bothe, Amylie Jansen, Saskia van Bronswijk, Jessica Hillebrand, Fleur Winkel, Jol Breukers, Alida Roskam, Ester Verhoeven, Arjanne Verbeek, Caren Hakkenberg, Sthéfanne van Nes, Oumaima Tagnaouti Moumnani, Samira Mijnen, Esmée HellingSimone Meier, Wil-Anne Schut, Bente Meijerink, Sara Nasser, Marloes van der Beek, Ira-Lisa ter Beek, Belinda van der Klis, Margaret Hoezen, Julia Aartse, Annemijn de Haas, Kelsey Helling, Monique Reijn, Melissa Blom, Anne Fleur de Gans, Debra de Gruijter, Nikki Oosterveen, Frances van den Brakel, Eline Blomberg, Marlijn Kranendonk, Sharon Sijlbing, Madyasa Vijber, Simone Lagerwaard, Jasmine de Vries
Masteropleiding Physician Assistant – uitstroomprofiel Klinisch Verloskundige (MPA-KV)
Berna Dictus - Ikazia Ziekenhuis Rotterdam
Nicole ter Huurne - Streekziekenhuis Koningin Beatrix Winterswijk
Mireille Post - Tjongerschans ziekenhuis Heerenveen
Femke Bouma - Tjongerschans ziekenhuis Heerenveen
Keetje van der Klooster - Peters Amphia Breda
Isabelle Grillis - Bakker Leids Universitair Medisch Centrum Leiden
Malou Hommes - Noordwest Ziekenhuisgroep Alkmaar
Danielle Bais - Noordwest Ziekenhuisgroep Alkmaar
Michelle Nieuweboer - Dijklander Ziekenhuis Hoorn-Purmerend
Simone Cobelens - OLVG West Amsterdam
Esther Wesselink - Deventerziekenhuis Deventer
Els Kruit - Deventerziekenhuis Deventer
Evelyne van Driel - EramusMC Rotterdam
Hanneke Munten - van Dijk RadboudUMC Nijmegen
Audrey Collignon - Leenders RadboudUMC Nijmegen
Elke Lindenbergh - van der Koelen Admiraal de Ruyter Ziekenhuis Goes
Maud de Winter - Visser Diakonessenhuis Utrecht
Anita Nijkamp - Bettman Ziekenhuisgroep Twente Almelo
Nina van Dijk - Hagaziekenhuis Den Haag
Carolien Schockman - Hagaziekenhuis Den Haag (opleiding) ZGT Almelo (nu)
Louisa Hoogmoed - Zaans Medisch Centrum Zaandam
Marjo Nissinen - Medisch Spectrum Twente Enschede
Nikki van Herk - IJsselland Ziekenhuis Cappelle aan den IJssel
Margot de Moor - Bravis Bergen op Zoom
Manon Michielsen - Jacobs Bravis Bergen op Zoom
Vivian Hofman - Groene Hart Ziekenhuis Gouda
Anouk Mertens - Elkerliek Ziekenhuis Helmond
Relinde Paters - Zuyderland Sittard
Jorien Cleveringa - Nije Smellinghe Drachten
Gezicht achter de KNOV: Patricia Jansen ‘Lijnoverstijgende samenwerking onmisbaar voor preventie’
Tekst: VRHL content en creatie, 2021-3
Begin dit jaar startte Patricia Jansen als Senior Programma Manager (SPM) op het dossier Preventie bij de KNOV. In de tussentijd heeft ze al veel op de rit gekregen. ‘Ik moet opletten dat ik niet meteen álles wil oppakken.’
‘Gezondheidszorg heb ik altijd interessant gevonden. Na mijn middelbare school twijfelde ik om de studie Gezondheidswetenschappen te gaan doen, maar koos uiteindelijk voor Milieu-epidemiologie. Ook tijdens die studie bleef het gezondheidsaspect me trekken. Mijn promotieonderzoek deed ik naar het effect van luchtverontreiniging op het ontstaan van allergieën en astma bij kinderen in de basisschoolleeftijd.’
Verbinder
‘Direct na mijn studie ging ik werken bij een districts huisartsen vereniging (DHV, hier zijn de huidige ROS’en uit ontstaan). Toen Ziekenhuis Rivierenland in Tiel iemand zocht die de samenwerking tussen huisartsen en het ziekenhuis kon verbeteren, heb ik daar gesolliciteerd. Veertien jaar was ik eerstelijnscoördinator, met als doel ervoor te zorgen dat de eerste en tweede lijn elkaar makkelijker konden vinden. Ik faciliteerde de verbinding en hield me onder andere bezig met de regionale transmurale afspraken die de huisartsen en het ziekenhuis maakten. En met het ontsluiten van meer diagnostiek voor de huisartsen, waardoor ze bijvoorbeeld voor een inspannings-ECG niet meer naar de cardioloog hoefden te verwijzen, maar deze diagnostiek onder eigen verantwoordelijkheid zelf konden aanvragen. Ik was in dienst van het ziekenhuis, maar vooral aan het begin zagen de ziekenhuismedewerkers mij als iemand ‘van de huisartsen’. Ik heb me altijd onafhankelijk opgesteld en heb samen met mijn team een mooie samenwerking teweeggebracht. Compleet met een tweejaarlijkse nascholing, website, app met alle transmurale afspraken en een smoelenboek. En vooral: korte lijnen.’
Inhoudelijk niveau
‘Na twee functies bij huisartsenzorggroepen, hoorde ik eind vorig jaar over de openstaande vacature bij de KNOV. Het duale aspect van de functie sprak me aan; als landelijke vereniging zit je dichter bij het vuur waardoor je meer van betekenis kunt zijn en voor – en met – leden werkt. En tegelijkertijd werk je op regionaal niveau door het contact met je ‘eigen’ regio. Waarbij je behoorlijk de diepte en inhoud kunt opzoeken. Ook was ik erg geïnteresseerd in hoe de geboortezorg voor elkaar leek te hebben wat in de chronische zorg nog niet lukt, namelijk een regionale organisatie met populatiebekostiging.’
Van patiënt naar cliënt
‘Bij de start begin dit jaar was ik verbaasd over het lage percentage bevallingen dat nog thuis plaatsvindt. Toen ik zelf beviel van mijn twee zonen, die nu de puberleeftijd hebben, was in mijn ogen thuisbevallen de norm, en ging je alleen naar het ziekenhuis als het niet anders kon. Nu lijkt dit andersom. En tegenstrijdig aan het werkveld waaruit ik kom; in de chronische zorg, in de ouderenzorg, eigenlijk bij alles wordt er nu tussen eerste en tweede lijn steeds meer gefocust op juiste zorg op de juiste plek (JZOJP), waarbij er steeds meer zorg ‘naar beneden zakt’. We proberen zorg uit het ziekenhuis te krijgen de wijk in, daar waar dat verantwoord is. In de geboortezorg lijkt het tegenovergestelde aan de gang te zijn, met het risico op medicalisering. Ik wil me bij de KNOV graag hard maken om dit proces bijgestuurd te krijgen. Terug naar het mantra dat een zwangere vrouw een cliënt is tenzij het tegendeel is bewezen, in plaats van een patiënt tenzij het tegendeel is bewezen. Met daarbij een duidelijke en geformaliseerde rol voor de klinisch verloskundige, en een goede samenwerking met niet alleen het ziekenhuis en de kraamzorg, maar ook het sociaal domein en andere eerstelijnspartners.’
Positieve Gezondheid en Kansrijke Start
‘Het eerste half jaar heb ik veel tijd gestoken in het inwerken op Kansrijke Start. Het is een actieprogramma van de overheid, waarbij gemeenten subsidie kunnen aanvragen voor een lokale coalitie. Maar ook op landelijk niveau is VWS druk met wat ze noemen de ‘borgingsagenda’. Vanuit de KNOV probeer ik bij de juiste onderwerpen aan tafel te zitten, zodat we als beroepsgroep mee kunnen bepalen en er geen zaken over ons worden beslist. (Lees pagina 30 voor een mooie case over Kansrijke Start, red.) Een van de onderwerpen is het signaleren van kwetsbare zwangere vrouwen, maar een handelingsperspectief is net zo belangrijk. Wat kun je doen als je een kwetsbare zwangere gesignaleerd hebt? Een ander, daarop aansluitend belangrijk onderwerp is Positieve Gezondheid; we kijken of we een vervolg kunnen geven aan de gratis trainingen die we dit jaar vanuit de Kwaliteitsgelden geven. Ik heb dit alles geschaard onder de pijler sociale verloskunde van mijn programma Preventie. De vraag is: wat verstaan we daaronder? De definitie moeten we eerst met elkaar helder krijgen, net als onze ambitie op dit gebied: waar willen we naartoe?’
Leefstijl
‘Leefstijl is de tweede pijler; een belangrijk onderdeel van preventie. We hebben het Nationaal Preventieakkoord ondertekend, wat betekent dat we de belangen van zwangere vrouwen op dit gebied beter kunnen behartigen. Alles wat we op het gebied van roken, alcohol en voeding doen – denk bijvoorbeeld aan Rookvrije Start en het project Vroegsignalering Leefstijl en Zwangerschap – valt onder deze tweede pijler van mijn programma.’
Volumenorm naar 35
Als derde pijler hebben we nog de bevolkingsonderzoeken. Met de start van het eerste trimester SEO is ook daar beweging. Een mooie mijlpaal is de volumenorm counseling prenatale screening, die we wisten terug te brengen van 50 naar 35. Zoals jullie zien is het programma Preventie breed en omvat het veel. Ik wil graag als KNOV slagkracht behouden en daarom moet ik oppassen dat ik niet teveel tegelijkertijd oppak. Ik roep onze leden op om te helpen bij de prioritering, samen met mijn klankbordgroep Preventie. Wat is voor jou nú van belang?’

De boekenkast van Patricia
Heb je ooit een Teams-gesprek met Patricia gevoerd? Dan zag je waarschijnlijk haar boekenverzameling als achtergrond. ‘Ik ben zo iemand die als de bibliotheek een opruiming houdt en alle boeken voor één euro wegdoet, met tassenvol thuiskomt.’ Haar huidige top tien boeken op een rij:
- Sapiens - Yuval Noah Harari
- In de zee zijn krokodillen, het waargebeurde verhaal van Enayatollah Akbari – Fabio Geda
- Het verboden rijk (en alle andere boeken van) – J. Slauerhoff
- Papegaai vloog over de IJssel – Kader Abdolah
- De blikken trommel – Günther Grass
- Anna, Hanna en Johanna – Marianne Fredriksson
- De grot van de gele hond – Byambasuren Davaa, Lisa Reisch
- De geluiden van de eerste dag – A. Koolhaas
- Wild – Cheryl Strayed
- Achter de rug van God – Thijs Feuth
Zij aan zij: Bea en Charlotte vonden elkaar in cliëntgerichte visie
Tekst: VRHL Content en creatie, 2021-3
Beeld: Michel Ter Wolbeek
Bea van der Put (caseloadverloskundige, versiekundige en coach in Amsterdam) en Charlotte van den Burg (physician assistant klinisch verloskundige bij het OLVG) richtten in opdracht van hun VSV ‘Stuit in West’ op. Het project omvat een cliëntenwebsite (stuitinwest.nl), een gemeenschappelijk protocol en afspraken over de samenwerking bij de zorg rondom een stuitligging. Waar Bea en Charlotte elkaar eerst zagen als ‘die van de andere lijn’, zijn zij nu bondgenoten in hun strijd voor waardegedreven zorg bij stuitliggingen.
‘CHARLOTTE ZAG IS ALS IEMAND VAN HET TWEEDELIJNSKAMP’

Bea over Charlotte
‘Een jaar of tien geleden was onze caseloadpraktijk Vroedvrouwen in Verbinding (VIVE) de nachtmerrie van het OVLG-locatie West. Wij kwamen binnen met cliënten met buitenprotocollaire zorgvragen, zoals in bad bevallen na een sectio caesarea zonder CTG. De cliënt centraal stellen was ons uitgangspunt; het ziekenhuis vond dat nog spannend. Charlotte zag ik als iemand die tot het tweedelijnskamp behoorde en het liefst volgens een vast protocol werkte. Maar toen we elkaar in het kader van Stuit in West beter leerden kennen, veranderde mijn beeld van haar. Ze is recht door zee en staat voor haar visie. Maar ze bezit ook de flexibiliteit om haar eigen belang en angst te ontstijgen als dat beter is voor de cliënt. Onze standpunten over bijvoorbeeld het gebruik van Ritodrine als medicatie bij een versie verschilden. Charlotte ziet het als een middel om de slagingskans van versies te vergroten. Dat vindt ze nog steeds, maar ze ziet ook dat er andere, eerstelijns methoden zijn om de baarmoeder te ontspannen. Die visie neemt ze mee naar het ziekenhuis.’
‘DANKZIJ BEA ZIJN WE GEGROEID IN ONZE CLIËNTGERICHTE ZORG’

Charlotte over Bea
‘Als het uitgangspunt is dat de cliënt op nummer één staat, word je het makkelijker eens. Voor stuitinwest.nl bijvoorbeeld, de website waarmee we zwangere vrouwen informeren over de mogelijkheden bij een stuitligging, wilde ik de tekst anders insteken dan Bea. Uiteindelijk gaat het erom hoe de informatie overkomt op de cliënt en of zij op basis daarvan goed geïnformeerd een keuze kan maken. Mooi juist, dat we onze eerste- en tweedelijnsvisie daar allebei in mee kunnen nemen. VIVE een nachtmerrie van OLVG-locatie West? Haha! Ik snap wel wat ze bedoelt. Zonder medisch protocol kun je geen veilige zorg geven. Als je afwijkt van de afspraken die je binnen je team maakt, dan moet dit wel in goed overleg en dat kost tijd. Ook is het moeilijk om mee te gaan met de wens van de cliënt, als jij als zorgverlener niet achter die wens staat. Door de samenwerking met Bea, hebben wij geleerd om verder te kijken dan het medisch protocol. Dat het belangrijk is dat iemand zich gehoord voelt en dat beleid maken samen met de cliënt leidt tot meer tevredenheid en betere uitkomsten. Dat geldt natuurlijk ook voor vrouwen zonder buitenprotocollaire zorgvraag.’
E-Health: Het PREMOM-project
Tekst: Dorien Lanssens, 2021-03


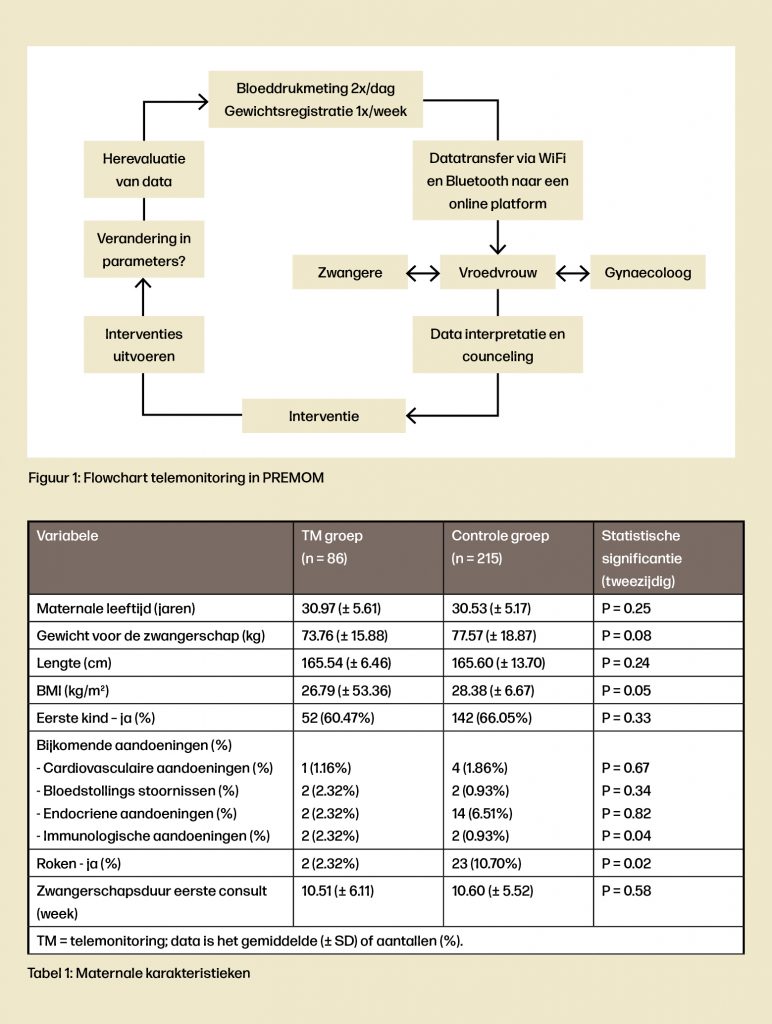
Ook in België wordt onderzoek gedaan naar telemonitoring. Het PREMOM-project (PRegnancy Remote Monitoring) werd opgestart in januari 2015, in samenwerking met de Universiteit van Hasselt en het Ziekenhuis Oost-Limburg (ZOL, Genk, België). Bij zwangeren met bloeddrukproblemen die deelnamen aan het PREMOM-project werd een app geïnstalleerd op de smartphone, gekoppeld aan een bloeddrukmeter en een weegschaal. Er werd aan hen gevraagd om twee keer per dag een bloeddruk te meten en om één keer per week hun gewicht te registreren in de app. De verzamelde metingen werden automatisch doorgestuurd naar een computer in het ziekenhuis, waar een studievroedvrouw dagelijks alle waarden controleerde. Indien zich alarmevents voordeden, besprak de vroedvrouw deze met de verantwoordelijke gynaecoloog. Zo nodig konden er interventies uitgevoerd worden (Figuur 1).
Op het moment van inclusie besprak de vroedvrouw met de zwangere hoe een correcte bloeddruk genomen werd. Verder werd met haar besproken welke interventies uitgevoerd konden worden bij afwijkende waardes, en hoe deze afwijkende waardes weergegeven werden in de app. Tot slot werd met haar besproken wat de alarmsignalen voor pre-eclampsie waren.
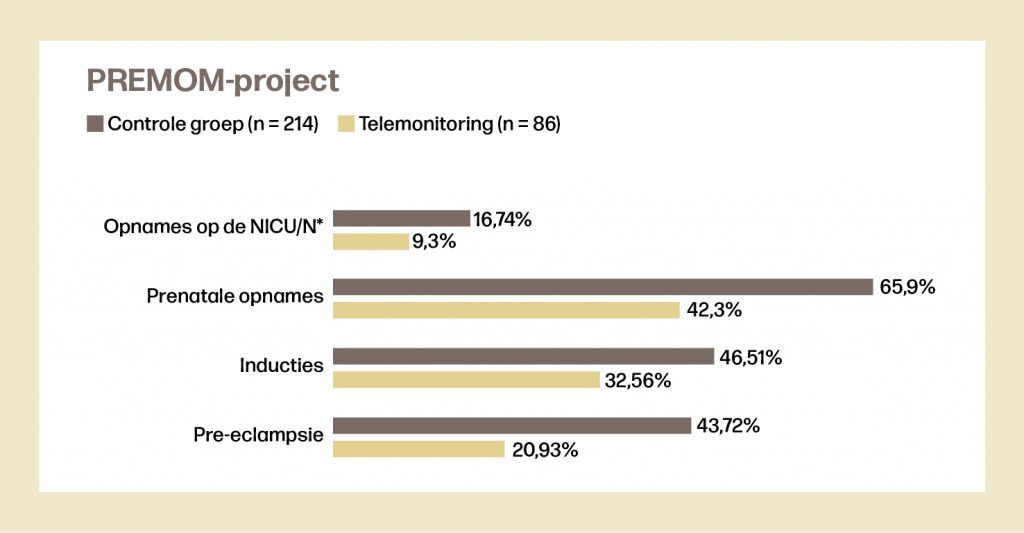
De eerste resultaten – PREMOM I
In de PREMOM I studie (lopend van 2014 – 2018) zagen we dat telemonitoring bij zwangeren met GHA (gestationele hypertensieve aandoeningen) zorgt voor een vermindering van het aantal prenatale ziekenhuisopnames, van het aantal diagnoses van pre-eclampsie, het aantal inducties en het aantal opnames op de Neonatale Intensieve Zorgen1, 2. Hierdoor werd er voor de Belgische overheid een gemiddelde kostenbesparing gemaakt van € 740,38 en € 1950,05 per zwangere met telemonitoring in vergelijking met zwangeren zonder telemonitoring: de graad van besparing was rechtstreeks gelinkt aan de duur van het verblijf van de baby op de Neonatale Intensieve Zorgen3, 4. Tot slot bleek uit een enquête bij zowel de zwangeren als de zorgverleners dat PREMOM een toegevoegde waarde aan het zorgtraject voor zwangeren met een verhoogd risico op GHA is5.
Vervolgonderzoek – PREMOM II
Hoewel de eerdergenoemde resultaten positief en veelbelovend zijn, was het wenselijk om een vervolgstudie uit te voeren met meerdere onderzoekpartners en een sterker studie-design. Daarom werd in 2019 de PREMOM II studie opgestart. Zwangeren vanuit heel Vlaanderen met een verhoogd risico op het ontwikkelen van GHA wordt gevraagd mee te doen6. Het ultieme doel van de PREMOM II studie is om over prenatale telemonitoring bij zwangeren met risico’s op hoge bloeddrukken een correct, gefundeerd en wetenschappelijk onderbouwd antwoord te kunnen geven op (1) de medische effectiviteit, (2) de aanvaardbaarheid in gebruik voor zowel zorgverstrekkers als patiënten, en (3) de kostenefficiëntie. Indien één of meerdere van deze antwoorden positief blijken kan telemonitoring door de Belgische overheid worden geïmplementeerd in de prenatale zorg.